A. IBOURK, L. KISSI, I. BEN YAHYA
Service d’Odontologie Chirurgicale, CCTD, Casablanca
Faculté de Médecine Dentaire de Casablanca
Université Hassan II
RÉSUMÉ
En chirurgie orale, les patients atteints de cardiopathies consultent le plus souvent pour des soins qui peuvent avoir une incidence sur leur état général si la prise en charge n’est pas bien étudiée. Ceci impose au médecin-dentiste une collaboration avec le cardiologue et une connaissance parfaite des précautions destinées à prévenir les 3 risques majeurs pouvant être encourus par ces patients, et qui sont :
- le risque infectieux,
- le risque hémorragique,
- le risque syncopal.
A travers ce travail nous allons étayer les différents risques rencontrés chez les patients atteints de cardiopathies ainsi que les précautions à prendre avant, en cours et après tout acte de soin dentaire et ceci en s’appuyant sur les dernières recommandations de la littérature.
Mots clés : les cardiopathies, la chirurgie orale, le risque infectieux, le risque hémorragique, les anti thrombotiques, le risque syncopal,
INTRODUCTION
Le patient cardiaque est dit un patient à risque car les soins bucco-dentaires peuvent parfois retentir sur son état de santé. Il présente notamment trois risques majeurs pouvant coexister ou pas en fonction des pathologies. Ces trois risques sont les suivants :
- le risque infectieux,
- le risque hémorragique,
- le risque syncopal.
La prise en charge du patient cardiaque au cabinet dentaire doit être basée sur une étroite collaboration avec le cardiologue afin de connaître le type de risque encouru par le patient et d’établir un plan de traitement réfléchi et adapté. Par ailleurs, tout praticien doit connaitre parfaitement les précautions à prendre, lors de la prise en charge de ces patients à risque, selon les soins envisagés et en fonction du risque. (1)
Ainsi, dans ce qui suit seront abordés respectivement les risques infectieux, hémorragiques et syncopaux .
RISQUE INFECTIEUX OU OSLERIEN (L’ENDOCARDITE INFECTIEUSE)
Il est représenté par l’endocardite infectieuse qui est la greffe d’un agent pathogène sur un endocarde sain ou antérieurement lésé et plus particulièrement sur les valves.
Le germe provenant d’une porte d’entrée variable est véhiculé jusqu’au cœur par voie sanguine déterminant ce qu’on appelle : « la bactériémie »
La bactériémie est le passage transitoire de bactéries dans la circulation sanguine à partir d’une porte d’entrée dont la cavité orale est la plus fréquente. Elle peut être :
- spontanée : à partir d’un foyer infectieux, lors de la mastication ou du brossage dentaire,
- provoquée : par tout acte dentaire saignant en fonction du degré de septicité buccale (2).
Classificationdes cardiopathies en fonction du risque infectieux :
Selon les dernières recommandations de l’Agence Nationale de Sécurité des Médicaments et des produits de santé (ANSM 2011) (2), on distingue :
• Les patients avec une cardiopathie à haut risque d’endocardite infectieuse (EI) qui sont :
- Antécédents d’endocardite infectieuse
- Cardiopathies congénitales cyanogènes (Non opérées ou dérivation chirurgicale pulmonaire- systémique,
opérée avec shunt résiduel, opérées avec mise en place d’un matériel prothétique, sans fuite résiduelle,
seulement dans les 6 mois suivant la mise en place, et opérées avec mise en place d’un matériel prothétique avec shunt résiduel)
- Prothèse valvulaire,
- Valvulopathie rhumatismale fuyante (IM, IA)
Chez ces patients l’antibioprophylaxie est obligatoire
• La population générale regroupe les autres cardiopathies à savoir :
- Valvulopathies
- Autre cardiopathies congénitales
- Prolapsus de la valve mitrale,…
L’antibioprophylaxie chez ce groupe de cardiopathies n’est plus indiquée avant un geste bucco-dentaire.
Classification des actes bucco-dentaires chez les patients à haut risque d’endocardite infectieuse : (3)
Pour les patients à haut risque d’EI, les actes buccodentaires sont classés en 3 catégories, en fonction de l’importance de la bactériémie qu’ils peuvent engendrer et donc du risque de survenue d’EI :
Actes buccodentaires contre-indiqués :
- Anesthésie intra-ligamentaire,
- Traitement endodontique des dents à pulpe non vivante, y compris la reprise de traitement canalaire,
- Traitement endodontique des dents à pulpe vivante sur plusieurs séances ou sans champs opératoire (digue),
- Amputation radiculaire,
- Transplantation,
- Réimplantation,
- Chirurgie péri apicale,
- Chirurgie parodontale,
- Chirurgie implantaire et des péri-implantites,
- Mise en place de matériaux de comblement,
- Chirurgie pré orthodontique de dents incluses.
Actes bucco-dentaires invasifs où l’antibioprophylaxie est recommandée :
- En endodontie : mise en place d’une digue, traitement endodontique d’une dent à pulpe vivante, traitement
d’une carie juxta ou sous gingivale avec lésion de la gencive,
- En parodontologie: sondage parodontal, détartrage parodontal supra ou sous gingival,
- En chirurgie : avulsion d’une dent sur arcade, alvéolectomie, séparation de racine, avulsion d’une dent incluse
ou en désinclusion (enclavée),
- Soins prothétiques à risque de saignement,
- Soins orthodontiques à risque de saignement.
Actes bucco-dentaires non invasifs sans antibioprophylaxie :
- Actes de prévention non sanglants (Application de fluor, scellement des sillons,…),
- Soins conservateurs,
- Soins prothétiques non sanglants,
- Dépose post-opératoire de sutures,
- Pose de prothèse amovible,
- Pose ou ajustement d’appareil orthodontique,
- Prise de radiographies dentaires,
Prophylaxie anti infectieuse :
Importance de l’hygiène orale :
Chez les patients cardiaques à risque d’EI, la prophylaxie repose sur une hygiène orale rigoureuse pour limiter le plus possible les risques et/ou l’intensité des bactériémies spontanées ou provoquées.
Selon les recommandations de la Société Française de Chirurgie Orale (SFCO 2015) et celles de l’Agence Nationale de Sécurité des Médicaments et des produits de santé (ANSM 2011).
- Un bilan bucco-dentaire doit être entrepris au plus tôt avant la chirurgie valvulaire,
- Les gestes chirurgicaux destinés à assainir la cavité orale doivent être entrepris au plus tôt de façonà ce que la cicatrisation muqueuse soit acquise avant la chirurgie valvulaire,
- Les foyers infectieux bucco-dentaires doivent être éliminés,
- Un suivi bucco-dentaire est recommandé avec une fréquence de 4à 6 mois.
Protocole d’antibioprophylaxie :(4)
Selon les recommandations de l’ANSM, l’antibioprophylaxie est recommandée chez les patients à haut risque d’EI avant tout acte buccodentaire.
Elle est indiquée en une prise unique, 1 heure avant l’acte opératoire sans dose supplémentaire :
- Amoxicilline : 2g chez l’adulte, 50 mg/kg chez l’enfant (VO ou IV).
- En cas d’allergie :
Clindamycine (par ex : Dalacine ®) 600 mg chez l’adulte (IV), 20mg/kg chez l’enfant(IV)
Ou Pristinamycine (par ex : Pyostacine ®) 1g chez l’adulte, 25mg/kg chez l’enfant (VO ou IV)
Ou Azithromycine (par ex : Zithromax ®) 500mg chez l’adulte, 15mg/kg chez l’enfant
Ou Clarithromycine (par ex : Claril ®) 500mg chez l’adulte, 15mg/kg chez l’enfant.
RISQUE HÉMORRAGIQUE
L’évaluation du risque hémorragique chirurgical est du ressort du chirurgien. Cette évaluation repose avant tout sur l’interrogatoire médical et l’examen clinique préopératoire.
Elle concerne les patients cardiaques sous anticoagulants (héparine, anti-vitamines K ou anticoagulants oraux directs) et également les patients sous antiagrégants plaquettaires (5).
Avant un acte bucco-dentaire, l’arrêt de ces médicaments peut entrainer des accidents thromboemboliques, alors que leur poursuite constitue un risque hémorragique. Donc en évaluant le rapport bénéfice risque, le risque thromboembolique est important alors que le risque hémorragique est gérable par des moyens d’hémostase locaux.
Classification des actes bucco-dentaires a risque hemorragique :
Actes sans risque hémorragique : (6)
- Détartrage,
- Anesthésie locale.
Chirurgies et actes à faible risque hémorragique :
- Avulsions simples ou multiples dans 1 même quadrant,
- Chirurgie endodontique, énucléation de kystes dentaires et tumeurs bénignes (lésion< 3cm),
- Greffe gingivale avec prélèvement palatin,
- Chirurgie pré-orthodontique d’une dent enclavée, incluse,
- Implant unitaire/Dégagement implant(s) (pilier cicatrisation),
- Biopsie-exérèse muqueuse orale (≤1cm).
Chirurgies et actes à risque hémorragique élevé :
- Avulsions multiples dans plusieurs quadrants,
- Avulsion de dent(s) incluse(s),
- Implants multiples dans plusieurs quadrants,
- Élévation du plancher du sinus,
- Greffes osseuses d’apposition,
- Chirurgie endodontique, énucléation de kystes et tumeurs bénignes (lésion>3cm ),
- Fermeture d’une communication bucco-sinusienne,
- Exérèse des pseudotumeurs et tumeurs bénignes de la muqueuse buccale (>1cm).
Conduite a tenir face a un patient cardiaque a risque hémorragique :
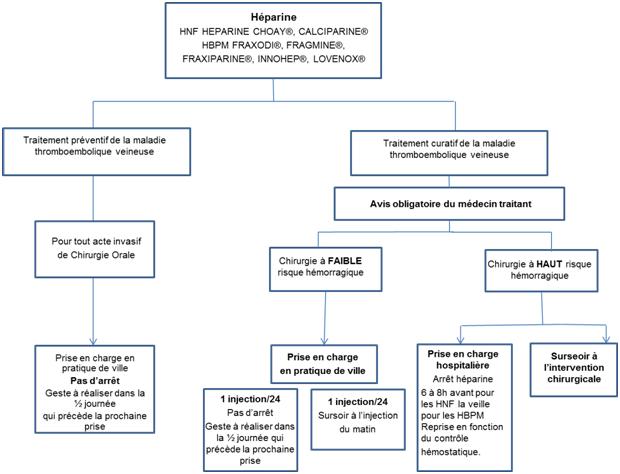
Patients sous héparine :
Administrée par voie intraveineuse ou sous-cutanée, l’héparine a une action anticoagulante immédiate. Sa durée d’action est de 8 à 12 h. (7)
La conduite à tenir dépend de l’étiologie de prescription de l’héparine :
• En cas de traitement préventif de la maladie thromboembolique veineuse (6)
Pour tout acte invasif de chirurgie orale, on n’arrête pas l’héparine. Le patient peut être pris en charge dans la pratique de ville et le geste est réalisé dans la ½ journée qui précède l’acte opératoire.
• En cas de traitement curatif de la maladie thromboembolique veineuse : Il faut impérativement avoir l’avis du médecin traitant.
o Chirurgies à faible risque hémorragique :
- 1 Injection / 24H : Pas d’arrêt et le geste est réalisé dans la ½ journée qui précède l’acte,
- 2 Injections / 24H : surseoir à l’injection du matin.
o Chirurgies à haut risque hémorragique :
- Prise en charge hospitalière : Arrêt de l’héparine 6 à 8h avant pour les héparines non fractionnées, la veille pour les héparines de bas poids moléculaire et la reprise se fait en fonction du contrôle hémostatique.
- Ou surseoir à l’intervention.
 |
Patients sous anti vitamines K (AVK) :
Administrés par voie orale, les AVK ont un effet anticoagulant prolongé (Sintrom® a une durée d’action de 3j).
Son contrôle se fait par le Taux Normalisé International (TNI / INR : International Normalized Ratio) qui est un calcul dérivé du taux de prothrombine (8).
• Chirurgies à faible risque hémorragique : Le contrôle de l’INR est obligatoire
- INR< 4 : pas d’arrêt des AVK et le patient peut être pris en charge en pratique de ville,
- INR ≥ 4 : surseoir à l’intervention chirurgicale et contact indispensable avec le médecin traitant.
• Chirurgies à haut risque hémorragique : Avis obligatoire du médecin traitant.
L’arrêt de l’AVK dépend du risque thrombotique :
o Risque thrombotique faible : arrêt de l’AVK à 4 à 5 jours avant l’intervention, reprise de l’AVK le soir ou le lendemain de l’intervention, puis pratiquer un INR à 48h et la patient peut être pris en charge en pratique de ville,
o Risque thrombotique élevé : Arrêt des AVK et relais par héparine : à J-5 arrêt de l’AVK, à J-3 relais par l’héparine à bas poids moléculaire (HBPM) ou l’héparine non fractionné (HNF) à dose curative, à J-1 dernière injection HPBM le matin, HNF le soir, à J0 intervention, à J+1 reprise AVK et héparine (à moduler en fonction du risque hémorragique), arrêt de l’héparine dès que l’INR cible est atteint, la prise en charge se fait en milieu hospitalier.
Ou Surseoir à l’intervention (6).
 |
* Chez les patients porteurs de prothèses valvulaires, la pose d’implant, les chirurgies pré-implantaires et parodontales sont contre-indiquées.
** Arrêt AVK : arrêter l’AVK à 4 à 5 jours avant l’intervention, reprise de l’AVK le soir ou le lendemain de l’intervention, pratiquer un INR à 48h (HAS 2008)
*** Arrêt AVK et relais par héparine : à J-5 arrêt de l’AVK, à J-3 relais par HBPM (ou HNF) à dose curative, à J-1 dernière injection HPBM le matin, HNF le soir, à J0 intervention, à J+1 reprise AVK et héparine (à moduler en fonction du risque hémorragique), arrêt de l’héparine dès que l’INR cible est atteint.
Patients sous antiagrégants plaquettaires (AAP) :
Parmi les antiagrégants plaquettaires, on trouve l’acide acétylsalicylique (aspirine) et la ticlopidine (Ticlid®).
• Monothérapie : Aspirine (KARDEGIC ®), Clopidogrel (PLAVIX®)
Pour tout acte invasif de chirurgie orale, pas d’arrêt de l’AAP et le patient peut être pris en charge en pratique de ville.
• Bithérapie : (Aspirine KARDEGIC® + Clopidogrel PLAVIX®),(Aspirine + Clopidogrel DUOPLAVIN®), (Aspirine KARDEGIC® + Prasugrel EFIENT®),(Aspirine KARDEGIC® + Ticagrelor BRILIQUE®)
o Chirurgies à faible risque hémorragique : Pas d’arrêt des AAP et le patient peut être pris en charge en pratique de ville,
o Chirurgies à haut risque hémorragique :Avis obligatoire du médecin traitant (6).
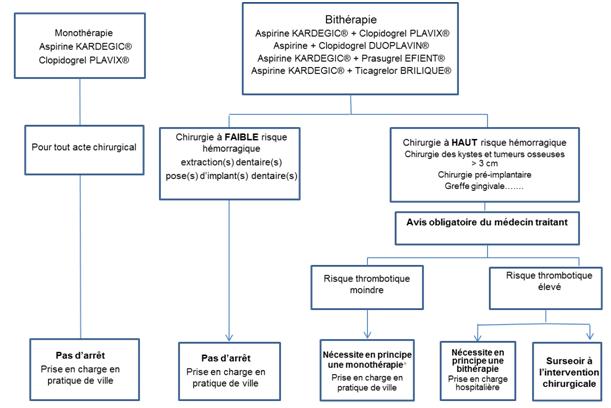 |
* Monothérapie : poursuivre la prescription d’aspirine, délai d’interruption: clopidogrel : 5 jours, prasugrel : 7 jours, ticagrelor 3 à 5 jours.
Patients sous anticoagulants oraux directs (AOD):
Les anticoagulants oraux directs (AODs) (Xarelto ®) inhibent de façon spécifique et directe les facteurs de la coagulation activés qui sont soit la thrombine (facteur IIa)soit le facteur de Stuart activé. Ils sont destinés à être largement utilisés dans le traitement de la maladie thromboembolique veineuse ou dans la fibrillation atriale en remplacement des anti vitamines K (AVK)(9)
• Chirurgies à faible risque hémorragique : Pas d’arrêt des AOD et le patient peut être pris en charge en pratique de ville,
• Chirurgies à haut risque hémorragique : Avis obligatoire du médecin traitant.
o Risque thrombotique faible : arrêter l’AOD la veille et le jour de l’intervention (fenêtre thérapeutique de 48h), le patient est pris en charge en pratique de ville,
o Risque thrombotique élevé : Arrêter l’AOD 5 jours avant l’intervention chirurgicale et relayer à l’héparine, le patient est pris encharge en pratique de ville,
ou surseoir à l’intervention (6).
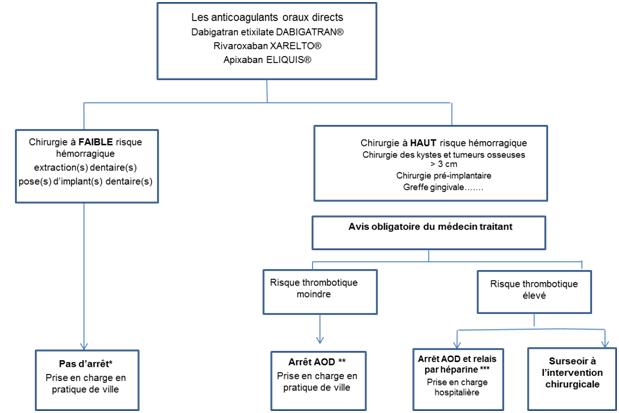 |
* Pas d’arrêt : il importe de préciser l’âge, l’indication (schéma curatif ou prévention en chirurgie orthopédique), la dose, le nombre de prises par jour, l’heure de la dernière de prise, geste à réaliser dans la demi-journée qui précède la prochaine prise
** Arrêt AOD : arrêter l’AOD la veille et le jour de l’intervention (fenêtre thérapeutique de 48h).
*** Arrêt AOD et relais par l’héparine : arrêter l’AOD 5 jours avant l’intervention chirurgicale.
RISQUE SYNCOPAL (10,11)
La syncope est un arrêt cardio-respiratoire de très courte durée avec perte de conscience complète survenant de manière brutale. Il s’agit d’une diminution du flux sanguin dans les artères cérébrales, ce qui distingue la syncope des autres causes d’évanouissement comme l’épilepsie, l’hypoglycémie, l’hypoxie ou l’intoxication
Elle peut être provoquée par des troubles électriques ou mécaniques qui, en entraînant une perturbation hémodynamique, causent une chute de la perfusion cérébrale:
• Causes mécaniques : Les anomalies cardiaques structurelles, la cardiomyopathie hypertrophique, la tamponnade cardiaque, l’ischémie ou l’infarctus du myocarde, l’anomalie congénitale des artères coronaires,
• Causes électriques : Les arythmies sont la cause la plus fréquente.
Signes cliniques :
La syncope d’origine cardiaque ne comporte généralement pas de symptômes prodromiques.
Signes subjectifs:
• Pâleur soudaine de la face,
• Troubles visuels,
• Faiblesse.
Signes objectifs :
• Polypnée superficielle,
• Palpitations ou une fréquence cardiaque irrégulière,
• Effondrement tensionnel,
• Ralentissement voire arrêt respiratoire et/ou cardiaque bref et réversible…
Mesures préventives :
• Établir une bonne relation avec le patient en le mettant en confiance et en évitant les situations de stress,
• Avoir recours à une préparation psychologique si le patient est réticent aux soins,
• Réduire le stress par une prémédication sédative à base de benzodiazépines de préférence.
• Lors de l’acte opératoire, veiller à :
- Avoir une température ambiante modérée,
- Ne pas intervenir sur un patient fatigué ou à jeun,
- Installer confortablement le patient, en position allongée pour favoriser la vascularisation cérébrale,
- Eviter de provoquer une douleur ainsi que les interventions longues,
- Surveiller le patient dans la demi-heure qui suit l’acte.
• Avoir une connaissance quantaux gestes médicaux.
CONCLUSION
La prise en charge du patient cardiaque en chirurgie orale doit être basée sur un interrogatoire médical rigoureux et une collaboration étroite avec le cardiologue. Pour prévenir le risque d’endocardite infectieuse, l’antibioprophylaxie est obligatoire chez les patients à haut risque d’EI, alors qu’elle n’est pas recommandée chez le reste de la population.
Par ailleurs, le médecin dentiste est en mesure de réaliser les soins sanglants en se basant sur les dernières recommandations de la société française de chirurgie orale et l’agence nationale de sécurité du médicament et des produits de santé. Cependant, le recours au cardiologue pour son avis s’avère nécessaire des fois dans les cas complexes.
BIBLIOGRAPHIE
1- Cours-dentaires-1.blogspot.com/2012/03/les-cardiopathies-classificationrisques.html
2- Dr chami carol le patient cadiaque : quelles précautions à prendre en pratique implantaire sept 2010
3- Recommandations de prise en charge de patients à risque d’endocardite infectieuse ANSM 2011
4- Prescription des antibiotiques en pratique bucco-dentaire, ANSM Juillet 2011
5- AltafHussainKnowledge of medical and dental practitioners towards dental management of patients on anticoagulant and/or anti-platelet therapy The Saudi Journal for Dental Research (2015) 6, 91–97
6- SFCO Gestion péri-opératoire des patients traités par anti thrombotiques en chirurgie orale/ Recommandations Juillet 2015
7- Rose L f et coll « Periodontal medecine », B. C. Decker, 2000.
8- Madinier L et coll Surveillance biologique des patients sous anti-coagulants : anti-vitamines K et taux normalisé international. J Parodontol Implant Orale 1997; 1 :7-13.
9- Les anticoagulants oraux directs : quelle est la place de la biologie dans leur suivi et/ou leur utilisation ? Ann BiolClin2016 ; 74 (1) : 69-77
10- Little J w et coll « Dental management of the medically compromised patients », Mosby 5 th edition 1997.
11- Noto R et coll « Abrégé des urgences médicales au cabinet dentaire ». Ed Masson, Paris 1985.








