Publié le 24-10-2009
A. GHARIBI*, J. KISSA*, L. OUSEHAL**
* Service de Parodontologie
** Service ODF
Faculté de Médecine Dentaire de Casablanca
Université Hassan II
RÉSUMÉ
L’élongation coronaire est une chirurgie parodontale dont le but est la restauration de l’intégrité de l’espace biologique ou la correction d’un sourire gingival. Elle représente souvent un préalable essentiel avant les réhabilitations prothétiques. Ceci permet d’avoir des résultats prédictibles à long terme.
Cet article décrit les indications, les techniques les plus communes d’élongation coronaire et les impératifs à prendre en considération pour l’optimisation et la pérennité du résultat esthétique et fonctionnel des restaurations prothétiques.
Mots clés : Elongation coronaire, espace biologique, chirurgie parodontale résectrice.
L’élongation coronaire est l’une des plus fréquentes raisons de réalisation d’une chirurgie parodontale (AAP 2003). Cette procédure a un double objectif, offrir une rétention et une résistance suffisantes en gagnant de la hauteur coronaire supracrestale aussi bien que prévenir la réalisation de limites cervicales empiétant sur le système d’attache en rétablissant l’espace biologique. Cette technique chirurgicale a été également utilisée pour répondre à des demandes esthétiques.
Le but de cet article est de décrire les indications, les techniques les plus communes d’élongation coronaire et les impératifs à prendre en considération pour avoir de bons résultats à long terme. Mais auparavant, un examen clinique préopératoire minutieux doit être réalisé.
ANALYSE PRÉPARATOIRE
Elle est centrée sur l’évaluation de trois éléments :
- la définition de l’espace chirurgical préprothétique,
- L’appréciation de l’espace biologique,
- l’évaluation de la qualité et de la quantité de gencive attachée.
Espace chirurgical préprothétique :
C’est la distance entre la limite du tissu dentaire résiduel et le sommet de la crête osseuse.
Cet espace mesure 3 mm ; il est composé de l’espace biologique, soit 2 mm et de la profondeur du sillon gingivo-dentaire, soit 1 mm, dont 0,5 mm de préparation prothétique permettant un cerclage de la racine par l’élément conjoint (1).
Espace biologique :

La notion de système d’attache épithélio-conjonctif a été établie par Sicher en 1959.
Deux années plus tard Gargiulo et coll(2) en 1961 ont quantifié les différentes valeurs de ce système d’attache double. Ils ont analysé les mesures prises de 30 autopsies afin d’établir les valeurs approximatives de la profondeur de sulcus gingival et de l’attache épithéliale et conjonctive. Ils ont trouvé les valeurs suivantes : profondeur sulculaire = 0,69 mm, épithélium jonctionnel = 0,97 mm et attache conjonctive = 1,07 mm. L’espace biologique a été donc évalué à environ 2,04 mm (2).
Plus récemment Padbury et coll 2003 (3) ont rapporté une grande variabilité de ces valeurs avec un d’épithélium jonctionnel mesurant de 1 à 9 mm. Cependant les valeurs d’attache conjonctive sont moins variables.
Nous pouvons conclure à la lecture des différentes publications que l’espace biologique n’est pas une constante, qu’il varie d’un individu à un autre et que cette donnée doit être prise en compte lors de nos différentes
démarches thérapeutiques (4).
Situation de la limite de préparation
La détermination de la position de la limite cervicale de préparation a toujours été un sujet de controverse opposant plus ou moins les tenants des trois positions possibles de cette limite : intra sulculaire, juxta gingivale ou supra gingivale.
Si nous reprenons la définition proposée par Borghetti et Monnet-Corti (2000)(5) " Est appelée intra sulculaire ou intra créviculaire une limite située dans le sulcus. Est appelée sous gingivale une limite située apicalement au sulcus, c'est-à-dire au niveau du système d’attache de la gencive ".
La limite supra-gingivale est située au-dessus du bord libre de la gencive.
Et la limite juxta-gingivale est au niveau du bord libre gingival (6).
La limite de préparation d’une reconstitution ne devra jamais prendre le risque de profaner l’intégrité de l’espace biologique.
De ce fait, la marge de manœuvre à l’intérieur du sillon est extrêmement faible et le risque d’empiéter sur les premières cellules épithéliales de l’attache, non négligeable.
La position du bord prothétique doit respecter l’épithélium de jonction et conserver une certaine marge d’erreur (Chiche 1995)(7).
Déjà pour Waerhaug en 1953(8), les bords prothétiques " sous gingivaux ", bien adaptés, ne pouvaient être tolérés que s’ils se trouvent à une distance minimum de 0,4 mm des premières cellules épithéliales. De la même façon il montre que pour être accessible au brossage une limite ne doit jamais être enfouie de plus de 0,7mm. (1982)(9).
Wilson et Maynard (1981)(10) affirmaient " qu’une zone de dent non préparée doit persister entre la limite de préparation et l’épithélium jonctionnel. Idéalement cette zone doit mesurer 0,5mm.
Au moment où la plupart des parodontistes préfèrent le recourt aux limites supra gingivales, certaines situations nécessitent des limites intra-sulculaires. Ce sont principalement : les demandes esthétiques et le besoin en rétention.
L’augmentation de la rétention d’un élément prothétique peut être résolue aisément par l’utilisation de " boites " ou de rainures et dans les cas extrêmes, par le recours à la chirurgie parodontale d’élongation coronaire. De plus les ciments et les colles modernes apporteront souvent une réponse simple à ces problèmes liés à l’insuffisance de rétention. La seule indication restante pour des limites intra sulculaires est l’aspect souvent qualifié d’inesthétique des limites supra ou juxta gingivales.
Dans ce sens, les améliorations apportés aux différents procédés céramo- céramiques sont incontestablement un plus tant sur le plan esthétique que biologique de par leurs qualités de transparence, d’adaptation et de tolérance biologique. Dans le cadre de restaurations céramométalliques, l’utilisation de joint céramique/ dent, difficile de réalisation, semble être la meilleure solution. Ce qui pourrait réduire le recoure aux limites intra-sulculaires.
Conséquences de l’effraction de l’espace biologique :
L’intégrité de ce système d’attache est une condition nécessaire et indispensable au maintien de la santé parodontale. En cas d’effraction de cet espace, l’organisme tend à développer une réaction inflammatoire, qui entraîne une récession gingivale en présence d’un parodonte dit fin et la formation d’une poche parodontale quand l’agression est en rapport avec un parodonte dit épais. (Parma-Benfenati et coll., 1985 ; Tal et coll,. 1988 ; Kois1996)(11, 12, 13).
Cette réaction serait due à une réponse inflammatoire à la plaque dentaire localisée profondément au niveau de la limite marginale. Ces changements ont été confirmés par des études qui ont évalué la réponse histologique et clinique des tissus parodontaux à une situation de limite de préparation au niveau de l’espace biologique (3).
Newcomb (1974) (in 3) a analysé 66 dents antérieures avec limites sous-gingivales de différentes profondeurs et il les a comparées avec des dents controlatérales non couronnées. Les résultats montrent que plus la limite de préparation se rapproche de l’attache épithéliale (espace biologique), plus le risque de développer une inflammation gingivale sévère augmente.
Gunay et coll, 2000 (14) ont démontré que la réalisation de limites gingivales au niveau de l’espace biologique était nocive pour la santé parodontale. Dans une étude sur 2 ans, ils ont évalué 116 dents préparées comparées à 82 dents non préparées sur 41 patients. Les indices de saignement et la profondeur au sondage sont augmentés au niveau des sites avec limites cervicales à moins de 1mm de la crête alvéolaire.
Evaluation de la qualité et de la quantité de gencive attachée :
La hauteur de gencive attachée est calculée en retranchant la profondeur du sillon gingivo-dentaire de la hauteur de gencive kératinisée, en l’absence d’inflammation.
En présence de restaurations prothétiques conjointes aux limites intrasulculaires, il est généralement admis qu’une hauteur de 5 mm de gencive kératinisée, dont 3 mm de gencive attachée est nécessaire au maintien de la santé parodontale.
Samama et coll,(15) distinguent 2 types extrêmes de parodonte avec une multitude de situations intermédiaires :
Un parodonte d’emblée positif caractérisé par :
- un sillon gingivo-dentaire peu profond,
- une attache conjonctive dense,
- une hauteur suffisante de gencive attachée
- une gencive épaisse
Le parodonte d’emblée négatif avec présence de poche parodontale, une absence totale de gencive attachée et une gencive fine qui nécessitera une thérapeutique chirurgicale de renforcement préalable à la réalisation prothétique.
INDICATION DE L’ÉLONGATION CORONAIRE
- Restauration de l’intégrité de l’espace biologique :
. Une perte de substance dentaire sous-gingivale ou juxta-osseuse, qu’elle soit d’origine traumatique, carieuse ou iatrogène (perforation radiculaire, préparation cervicale mutilante…) (16).
. La résorption radiculaire externe cervicale.
- Une couronne clinique courte définie comme une dent présentant des faces opposées saines d’une hauteur inférieure à 2 mm après préparation des faces occlusales et axiales. Devant cette situation, le praticien peut employer des moyens de rétention secondaire, mais il doit surtout faire appel à l’élongation coronaire (5).
- Esthétique :
. Correction d’un sourire gingival et réalignement des collets. Le sourire gingival peut résulter de plusieurs facteurs, à savoir, altération de l’éruption passive, une couronne clinique insuffisante, une grande hauteur maxillaire et une lèvre supérieure courte. Lorsque la cause est identifiée et un diagnostic correcte est posé, un plan de traitement adapté peut être établie garantissant un résultat optimal à long terme. Traitement d’hyperplasie gingivale associée à une prise de médicaments : transplantation d’organe ou trouble héréditaire : fibromatose gingivale.
Il existe un choix thérapeutique entre plusieurs solutions : l’élongation coronaire chirurgicale, l’élongation coronaire orthodontique, l’association de ces techniques ou, enfin l’extraction (ou l’amputation d’une pluriradiculée). Le choix se discute d’abord en fonction du niveau de la lésion. Une lésion superficielle est traitée plutôt par la chirurgie alors qu’une lésion profonde nécessitant une résection osseuse délabrante fait préférer la solution orthodontique (16).
CONTRE-INDICATIONS
- Toutes les contre-indications d’ordre général propres à la chirurgie,
- Contrôle de plaque inadéquat,
- Dents non fonctionnelles ou de faible valeur stratégique,
- Un rapport racine clinique/ couronne clinique < 1 contre indique toute restauration,
- Dans les secteurs postérieurs, existence d’une atteinte de furcation ou d’un risque d’exposition de furcation. Dans certaines situations, une résection ou une amputation radiculaire peuvent être indiquées,
- Risque de modifications de l’alignement des contours gingivaux entraînant ainsi un résultat inesthétique surtout pour le secteur antérieur,
- Risque de compromettre l’avenir du parodonte des dents adjacentes saines ou correctement reconstituées,
- Le facteur opérateur peut également être considéré comme facteur limitatif au niveau des espaces interdentaires étroits ainsi qu’au niveau de certaines zones difficiles d’accès (5,16).
PRÉALABLE CLINIQUE
Comme dans toute chirurgie plastique parodontale, l’intervention s’inscrit dans un plan de traitement. La séquence suivante doit être respectée (5, 26) :
- Examen clinique et radiographique :
* Evaluer l’état parodontal,
* Déterminer les hauteurs de gencive kératinisée et de gencive attachée ainsi que la profondeur du sulcus,
* Déterminer le rapport couronne clinique/ racine clinique,
* Vérifier la qualité du traitement endodontique et le niveau des restaurations proximales par rapport à la crête alvéolaire,
* Déterminer la hauteur du tronc radiculaire dans les secteurs postérieurs.
- Enseignement de l’hygiène, détartrage et éventuellement surfaçage radiculaire en cas de parodontite,
- Dépose des restaurations défectueuses, élimination des tissus infiltrés, traitement endodontique et mise en place des prothèses provisoires,
- Réévaluation,
- Chirurgie.
TECHNIQUES OPÉRATOIRES
Les méthodes chirurgicales d’élongation coronaire sont:
a) la gingivectomie,
b) le lambeau positionné apicalement,
c) le lambeau positionné apicalement avec résection osseuse.
La gingivectomie et le lambeau positionné apicalement sans résection osseuse sont limités parce qu’il est souvent nécessaire de réduire l’os afin d’obtenir une distance adéquate de la crête osseuse à la limite marginale et respecter l’espace biologique. Le lambeau positionné apicalement avec résection osseuse est la technique la plus commune d’élongation coronaire (3, 26).
Au cours de l’acte chirurgical, il faut dissocier deux étapes :
- la première étape concerne les tissus mous ,
- la seconde concerne l’aménagement des tissus durs. L’unique objectif de ce dernier est de restaurer l’espace biologique qui est déterminé par les limites cervicales de la préparation (16).
Aménagement des tissus mous :
La hauteur de gencive kératinisée/attachée doit être évaluée afin de prendre la décision de la préserver par la réalisation d’un lambeau déplacé apicalement ou de la réduire par gingivectomie (16,17).
On est devant trois situations (3,16,17):
- Hauteur de gencive attachée est suffisante (3mm ou plus de GA):
une gingivectomie à biseau interne est réalisée tout en préservant une bande de gencive attachée suffisante. Cette technique vise à déplacer le bord libre de la gencive attachée sans modifier la position de la ligne de jonction mucco-gingivale.
La gingivectomie à biseau interne reste la référence pour la face palatine des dents maxillaires avec une incision à distance du bord libre gingival.
- Hauteur de gencive attachée satisfaisante mais ne permet pas la réalisation d’une gingivectomie à biseau interne:
Un repositionnement apical du lambeau s’impose. L’objectif de cette technique est de permettre le déplacement simultané du bord libre gingival et de la ligne de jonction muco-gingival en direction apicale :
- Une première incision intrasulculaire est réalisée jusqu’au contact osseux,
- Deux incisions de décharge verticales sont effectuées en distal et en mésial de(s) (la) dent(s) traitée(s). Si l’on intervient sur un groupe d’au moins trois dents, le lambeau est décollé sur un secteur plus important, pour permettre d’obtenir suffisamment d’élasticité tissulaire pour déplacer apicalement les tissus (14),
- Un décollement en épaisseur totale est réalisé jusqu’à la ligne mucogingivale puis une dissection en épaisseur partielle au-delà de la ligne muco-gingivale pour obtenir la laxité du lambeau.
Gencive attachée absente ou inférieur à 1mm :
Une première chirurgie vise à restaurer le bandeau de gencive attachée de façon à ce que l’on se retrouve dans l’une des deux situations précédentes (17).
Résection osseuse :
- Protocole opératoire
C’est l’acte principal de l’élongation coronaire chirurgicale servant à restaurer l’espace biologique.
La résection osseuse combine une ostéotomie : suppression d’os support dans lequel s’insèrent les fibres de Sharpey et une ostéoplastie : remodelage des contours osseux. La résection doit être homothétique au contour gingival en respectant la morphologie osseuse physiologique (5,18).
La réduction osseuse s’opère en combinant instruments rotatifs et instruments manuels :
Les instruments rotatifs délimitent d’abord la quantité d’os à supprimer par le tracé d’une gorge au niveau apical souhaité, puis dégrossissent la résection osseuse pour ne laisser qu’une fine pellicule sur la surface radiculaire. Les instruments à main terminent le travail jusqu’au contact radiculaire (5,16, 18).
L’os interdentaire est enfin réséqué à l’aide de fraises rondes très fines et de ciseaux à os fins. Les ciseaux à os d’Ochsenbein n° 1/2 sont très utiles, ils s’utilisent perpendiculairement à la corticale dirigés vers la paroi radiculaire. L’ablation de petits copeaux osseux s’effectue par action successive. Au niveau de l’espace interproximal, on a recourt à une lime à os (lime de Sugarman n°1S/2S). L’instrument possède une face cruentée qui réduit le septum osseux et deux faces latérales qui ne risquent pas d’endommager les surfaces dentaires. La lime courbe de Schlüger n°9/10 convient mieux aux espaces interdentaires larges (19).
Le bistouri ultrasonore rend également aisé l’allongement de la couronne clinique par une intervention de type résection. Les inserts montés sur unit piézoélectrique ont confirmé leurs avantages pour des raisons d’accessibilité plus aisée dans les régions inter proximales (20).
- Valeur de réduction :
Une distance d’environ 3 mm doit être retrouvée entre la crête osseuse et la future limite prothétique. Elle laisse 2 mm à l’espace biologique et 1mm entre le fond du sulcus et la limite prothétique. Cette distance classique de 3 mm est citée depuis longtemps et par de nombreux auteurs (Bragger et coll, 1992, Herrero et coll, 1995). D’autres auteurs considèrent qu’elle doit être plus importante. Wagenberg et coll 1989 (in5) proposent 5 à 5,25 mm, Han et coll, 2004 (21) proposent 4 mm. Enfin, d’autres auteurs considèrent à l’inverse que cette distance peut être réduite (5, 22).
Dans le but de déterminer si l’objectif de 3mm de réduction est toujours atteint, Herrero et coll 1995 (23) ont évalué les résultats d’élongation coronaire sur 21 dents chez 16 patients traités par élongation coronaire. Ils ont noté que l’objectif de 3 mm de réduction n’est pas toujours atteint. La distance moyenne depuis la limite de réduction jusqu’au niveau de la crête alvéolaire est 2,4 mm avec la plus grande valeur de réduction sur la face vestibulaire des dents (2,6mm) et la plus faible valeur de réduction au niveau disto-lingual (2,2 mm).
- Position du lambeau :
Le lambeau est suturé de façon à ce qu’il recouvre la crête osseuse, idéalement d’environ 1 à 2mm(5). Davarpanah et coll, 1998(25) conseillent, sur les dents antérieures, de suturer le lambeau 4 mm coronairement à la crête osseuse pour agrandir la profondeur du sulcus et mieux masquer esthétiquement le joint dentoprothétique.
CICATRISATION
Wilderman et coll 1970(in26), en utilisant un modèle animal (singe), ont démontré que :
1) la résorption osseuse apparaît 2 à 3 semaines après élévation de lambeau muco-périosté,
2) le tissu ostéoïde non calcifié, qui est formé en ce temps, est remplacé par un tissu osseux intermédiaire après 6 mois, et par un tissu mature à 18 mois post-chirurgie,
3) une perte osseuse de 0.5 à 1.0 mm de crête osseuse peut être associée à une faible épaisseur d’os post-opératoire,
4) de nouveaux faisceaux de collagène sont inclus dans le tissu ostéoïde au 2ème mois (26).
Durant cette période de cicatrisation après chirurgie osseuse résectrice, même des forces occlusales normales peuvent compromettre l’équilibre responsable de la stabilité dentaire sur l’arcade, induisant une migration dentaire pathologique. Les 2 mois post-chirurgie peuvent être considérés les plus critiques quant à cette complication post-opératoire (26).
Quand l’élongation coronaire consiste uniquement en une gingivectomie et que la limite sera supra-gingivale, une période de deux mois est nécessaire avant la réhabilitation définitive (27)
Si l’intervention comporte également une ostéotomie, et à cause de la tendance à la migration de la gencive marginale après une chirurgie, une période de cicatrisation de 6 mois avant la mise en place de la prothèse définitive doit être respectée(27).
Un délai de 3, 6 mois à 1 an a été rapporté dans les études. Brägger 1992 (22) rapportent les résultats d’élongations coronaires sur 25 patients suivis pendant 6 mois : 12% des sites montrent une variation dans la localisation du rebord gingival entre 6 semaines et 6 mois. Les résultats de l’étude de Pontoriero et coll, 2001 (24) démontrent qu’à 1 an de cicatrisation après élongation coronaire, les tissus parodontaux marginaux migrent en direction coronaire. Ce déplacement est d’autant plus prononcé que le patient présente un parodonte épais. Il est aussi influencé par les variations individuelles de la cicatrisation.
Deas et coll, 2004 (28) rapportent dans leur étude qu’il existe une migration coronaire de la gencive marginale après élongation coronaire. Ce qui réduirait la hauteur coronaire établie chirurgicalement. Cette tendance d’augmentation ou de rebondissement tissulaire semble dépendre de la position du lambeau par rapport à la crête alvéolaire lors des sutures. Ces résultats reflètent la tendance du parodonte à reformer une gencive supracrestale dans le but de regagner la valeur de l’espace biologique.
Lanning et coll 2003 (29) confirment ce qui a été rapporté par d’autres études (Rosenberg et coll, 1980, Ingber et coll, 1977 , Wagenberg 1989) que l’espace biologique se rétablie après élongation coronaire et reprend ces dimensions à 6 mois.
Plusieurs facteurs semblent contribuer au maintien de la longueur coronaire obtenue par élongation : les caractéristiques individuelles de cicatrisation, la reformation de l’espace biologique, la création d’une architecture osseuse positive lors de l’intervention, la durée de l’intervention et le contrôle de plaque post-chirurgical. Il est possible d’avoir une stabilité précoce si la gencive marginale est placée lors des sutures dans une position qui permet la reformation de l’espace biologique. Les cliniciens doivent donc établir une hauteur coronaire suffisante lors de l’élongation(28).
ÉVOLUTION
Il est important pour le clinicien et le patient de comprendre que même en plaçant les limites au niveau sous-gingival, il y a de fortes chances qu’avec le temps, elles se localisent au niveau supra-gingival. Valedhaug et Birkeland (1976)(in 29) ont évalué 114 patients avec 329 couronnes dentaires. La plupart des couronnes (59%) était localisée au niveau sous-gingival au début de l’étude. Après 5 ans, uniquement 32% des limites persistaient en situation sous-gingivale. Ils ont également démontré qu’une perte d’attache plus importante était associée à la présence de limites sous-gingivales en comparaison avec les limites supra-gingivales (1.2 contre 0.6 mm)(29).
Pour Bragger 1992 (22) et du fait de la possibilité de récession en postopératoire entre 6 semaines et 6 mois, il faudrait reporter l’ajustage des limites prothétiques à 6 mois post chirurgie au niveau des secteurs avec implication esthétique.
1er cas clinique :
 |
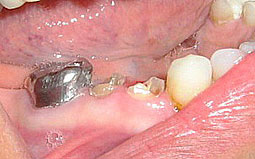 |
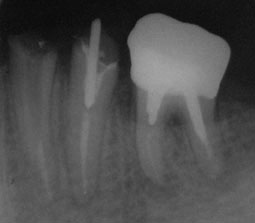 |
 |
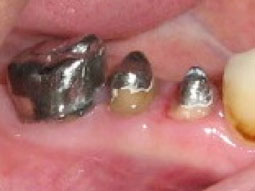 |
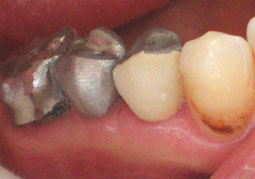 |
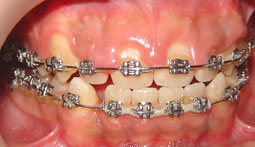
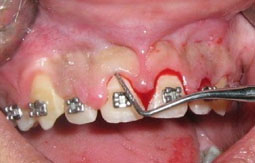
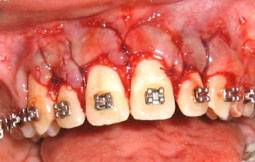
2ème cas clinique :
 |
 |
 |
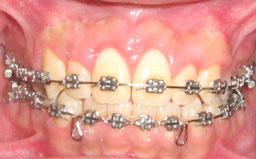 |
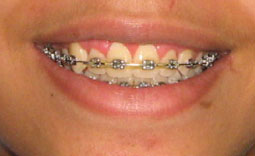
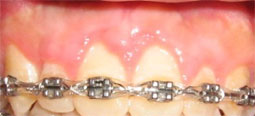
Fig 10 et 11 : la hauteur de gencive kératinisée/attachée serait insuffisante après gingivectomie puisqu’elle est formée surtout de gencive libre: un lambeau déplacé apicalement a été réalisé afin de conserver au maximum la hauteur de gencive kératinisée.
Des sutures périostées ont permis d’apicaliser le lambeau.
 |
 |
BIBLIOGRAPHIE
1. Kosinski S.
Processus décisionnel en chirurgie parodontale préprothétique
Réal clin 2000 ;11: 159-168
2. Gargiulo AW, Wentz FM, Orban B.
Dimensions and relations of the dentogingival junction in humans;
J periodontol 1961; 32: 261- 267
3. Padbury J A, Eber R, Wang H-L.
Interactions between the gingiva and the margin of restorations.
J Clin Periodontol 2003; 30: 379–385
4. VIARGUES P.
La position des limites cervicales de préparation en prothèse fixée.
Analyse de la littérature : conséquences cliniques.
Rev Odont Stomat 2005;34:3-18
5. Borghetti A, Monnet-Corti V.
Chirurgie plastique parodontale
Paris : Editions Cdp, 2000 :336-342
6. Exbrayt. J ; Schittly. J; Borel. J.
Mannule de prothèse fixe unitaire
Masson, Paris, 1991.
7. CHICHE G., PINAULT A.
Esthétique et restauration des dents anterieures.
Ed: CdP, Paris, 1995.
8. WAERHAUG J.
Tissue reaction around artificial crowns.
J Periodont 1953; 24:172.
9. WAERHAUG J.
Temporary restorations: advantages and disadvantages.
Dent Clin N Amer 1982;24:305.
10. WiILSON R.D., MAYNARD G.
Intracrevicular restorative dentistry.
Int J Periodont Rest Dent 1981;1:35.
11.PARMA-BENFENATI S., FUGAZZOTTZ P., RUBEN M.
Incidence de la situation des bords d’une restauration prothétique
sur le devenir post chirurgical et la nature du parodonte.
1ère partie. Rev Int Parodont dent Rest 1985;6:31-50.
12. TAL H., SOLDINGER M., DREIANGELA., PITARU S.
Periodontale response to long term abuse of gingival attachement by supra crestal amalgam restorations.
J Clin Periodont 1989;16:654-659.
13. KOIS J.C.
The restorative-periodontal interface: biological parameters.
Periodontology 2000 1996;11;29-38.
14.Günay H, Seeger A, Tschernitschek H, Geurtsen W.
Placement of the preparation line and periodontal health-a prospective 2-year clinical study.
Int J Periodont Rest Dent. 2000 ;20:171-81
15. Samama Y; Mirot F; detienville
Les rapports prothèse-parodonte dans le secteur antérieur: approche clinique
Cah Proth 1986; 53:39-55
16. Lehmann N, Keller JF, Bernadac E, Douillard Y.
Les élongations coronaires chirurgicales
Clinic 2007; 28: 721-730
17. Michael G, Jorgensen & Hessam Nowzari
Aesthetic crown lengthening
Periodontol 2000, 2001; 27: 45–58
18. Glise JM, Monnet-Corti V
L’élongation coronaire chirurgicale
Clinic 2004 ; 25: 209-212
19. Caillon P, DANAN M
La chirurgie osseuse
Réal clin 2000 ; 11 : 191-200
20. Siervo Ruggli-Milic S, Radici M, Siervo P, Jager K
La piézochirurgie intra-orale: une méthode alternative pour la chirurgie ménageant les tissus mous.
Rev Mens Suisse odontostomatol, 2004. 114
21. Han W, Ouyang XY, Wang XZ.
Prospective study on results of the surgical crown lengthening and its associated factors.
Zhonghua Kou Qiang Yi Xue Za Zhi. 2004 39:280-3.
22. Brägger U, Lauchenauer D, Lang NP
Surgical lengthening of the clinical crown.
J Clin Periodontol 1992; 19: 58-639.
23. Herrero F, Scott JB, Maropis PS, Yukna RA
Clinical comparison of desired versus actual amount of surgical crown lengthning
J periodontol 1995; 66: 568-571.
24. Pontoriero R, Carnevale G.
Surgical crown lengthening: a 12-month clinical wound healing study.
J Periodontol. 2001;72:841-8.
25. Davarpanah M, Jansen CE, Vidjak FMA, Etienne D, Kebir M, Martinez H
Les couronnes cliniques courtes : considérations prothétiques et parodontales
Rev Int Paroontol Dent Rest. 1998; 18: 425-33
26. Smidt A, Ziskind D, Venezia E
Migration following crown-lengthening procedure- a case report.
Quitessence International 2004;35:514-518.
27. Ziada H, Irwin C, Mullally B, Byrne PJ, Allen E
Periodontics: 5. Surgical crown lengthening
Dent Update 2007; 34: 462-468;
28. Deas DE, Moritz AJ, McDonnell HT, Powell CA, Mealey BL.
Osseous surgery for crown lengthening: a 6-month clinical study.
J Periodontol. 2004 ;75:1288-94
29. Lanning SK, Waldrop TC, Gunsolley JC, Maynard JG.
Surgical crown lengthening: evaluation of the biological width.
J Periodontol. 2003;74:468-474.
30. Planciunas L, Puriene A, Mackeviciene G
Surgical lengthening of the clinical tooth crown
Stomatologija. 2006;8:88-95
31. Viargues P, Meyer J.
L’espace biologique minimal ; Détermination de l’allongement coronaire à minima
J Parodontol 1995; 14: 269-277.
32. Viargues p, Meyer j.
Allongement chirurgical de la couronne clinique.
Act. Odont. Stomat. 1993 ; 183 : 377-386








