M. FAROUK, S. HAITAMI, I. BEN YAHYA
Service d’odontologie chirurgicale
Centre de Consultation et Traitement Dentaire, CHU Ibn Rochd, Casablanca, Maroc
RÉSUMÉ
Introduction : SAPHO est un syndrome qui a été identifié par le rhumatologue Chamot français, en 1987. Il associe Synovite, Acné, Pustulose, Hyperostose et Ostéite.
Observation : Il s’agit d’un enfant âgé de 10 ans qui s’est présenté à la consultation pour des douleurs modérées continues, spontanées localisées au niveau mandibulaire droit, évoluant depuis 2 mois. L’examen radiologique a montré une ostéo- condensation mal limitée allant de la 83 à la 85.
Une biopsie a été réalisée au niveau du site, l‘examen anatomopathologique a montré qu’il s’agissait d’une ostéite. Une culture bactérienne a aussi été effectuée montrant le caractère aseptique de la lésion. A ce stade, le diagnostic du SAPHO a été alors évoqué, le patient a été adressé à un dermatologue, qui n’a relevé aucune lésion cutanée. Un traitement médical à base d’anti-inflammatoires non stéroïdiens a été instauré.
Discussion : Le syndrome Sapho est une maladie chronique rare. Il regroupe des troubles ostéo-articulaires inflammatoires stériles, classiquement associés à des manifestations cutanées. Ces troubles sont synovite, acné, pustulose palmo-plantaire, hyperostose et ostéites.
Le diagnostic du syndrome est difficile, notamment en présence de l’ostéite aseptique seule ce qui peut conduire à des diagnostics erronés, et donc, à des traitements inefficaces et invasifs.
Mots clés : Sapho, syndrome, mandibule.
INTRODUCTION
SAPHO est un syndrome qui a été identifié par le rhumatologue français Chamot, en 1987. Il associe Synovite, Acné, Pustulose, Hyperostose et Ostéite. Ce syndrome a été décrit par des noms différents, parmi lesquels hyperostose sterno-claviculaire, ostéite non bactérienne, ostéomyélite chronique multifocale récidivante (CRMO),pustuloticarthro-ostéiteet Spondylarthrite hyperostosante pustulo-psoriasique.
Le SAPHO peut affecter tous les groupes d'âge de l'enfant à l’adulte. L’incidence est légèrement plus élevée dans la population féminine (1).
Le diagnostic du syndrome Sapho nécessite la présence d’au moins une composante (2), le retard de diagnostic ou la confusion avec d’autre maladies notamment dans le cas de la présence de l’ostéite aseptique seule, peut exposer le patient à des sur traitements invasifs et inefficaces (3).
Ce travail rapporte un cas d’ostéite aseptique mandibulaire isolée avec suspicion du syndrome de SAPHO chez un enfant âgé de 10 ans.
OBSERVATION
Il s’agit d’un enfant âgé de 10 ans qui s’est présenté à la consultation pour desdouleurs modérées continues, spontanées localisées au niveau mandibulaire droit, évoluant depuis 2 mois.
Le patient présentait un bon état de santé générale.
L’examen clinique exobuccal a montré une légèreasymétrie faciale avec une tuméfaction mandibulaire droite, et l’absence d’adénopathies ( Fig .1).
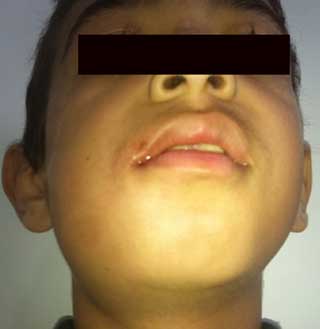 Fig.1 : Vue exobuccale montrant une asymétrie faciale avec tuméfaction mandibulaire droite. |
|
L’examen endobuccal a montré un comblement du fond du vestibule en regard de la région molaire droite, l’absence des douleurs à la palpation, une muqueuse de recouvrement normale. Le test de vitalité était positif pour les dents en rapport avec la tuméfaction.
L’examen radiologique a montré une ostéo- condensation mal limitée allant de la 83 à la 85 (Fig.2).
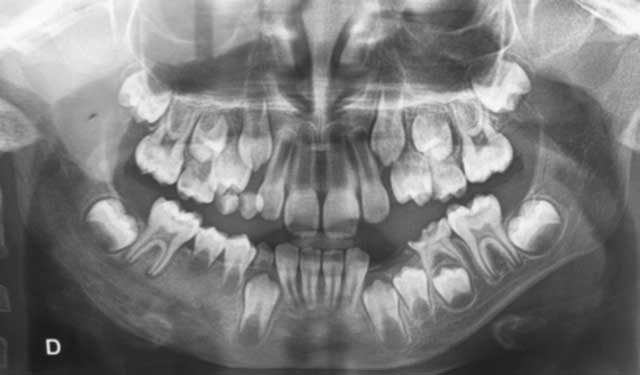 Fig.2 : Examen radiologique montrant une ostéo-condensation au niveau du secteur prémoléro-molaire mandibulaire droit. Fig.2 : Examen radiologique montrant une ostéo-condensation au niveau du secteur prémoléro-molaire mandibulaire droit. |
|
A ce stade plusieurs diagnostics ont été évoqués : la tuberculose, un processus malin, la maladie de Paget, une ostéite septique, une ostéite aseptique.
Une investigation biologique a montré une augmentation de la VS. La tuberculose a été écartée suite au résultat négatif de l’intradermo-réaction.
Une biopsie a été réalisée au niveau du site, l‘examen anatomopathologique a montré qu’il s’agit d’une ostéite (Fig.3).
 Fig.3 : Examen anatomopathologique confirmant le diagnostic d’une ostéite. Fig.3 : Examen anatomopathologique confirmant le diagnostic d’une ostéite. |
|
Une culture bactérienne a aussi été effectuée montrant le caractère aseptique de la lésion.
A ce stade Le diagnostic du SAPHO a été alors évoqué, le patient a été adressé à un dermatologue, qui n’a relevé aucune lésion cutanée.
La scintigraphie osseuse n’a montré aucune autre localisation.
Un traitement médical à base d’anti-inflammatoires non stéroïdiens a été instauré.
Le patient rapportait la diminution des douleurs après 2 mois de traitement.
DISCUSSION
Le syndrome Sapho est une maladie chronique rare (4,5,6). Il regroupe des troubles ostéo-articulaires inflammatoires stériles, classiquement associés à des manifestations cutanées.
Ces troubles sont synovite, acné, pustulose palmo-plantaire, hyperostose et ostéites (6,7).
C’est une maladie à évolution progressive, avec des épisodes de rémission et d'exacerbation (8).
Les données sur la prévalence sont insuffisantes, elles rapportent une prédominance chez la tranche d'âge comprise entre 30 et 50 ans, de sexe féminin. L’atteinte infantile est aussi rapportée. Le plus jeune casdécrit dans la littérature avait l'âge de 15 ans. Ce qui constitue la particularité de notre cas clinique qui n’a que 10 ans (9).
L'étiologie est à ce jour inconnue, elle est multifactorielle et implique probablement des composantes génétiques, infectieuses et immunologiques (1,2,10).
L’hypothèse infectieuse suggère l’implication d’agents pathogènes de faible virulence. Malgré le fait que la culture à partir de biopsies osseuses des sites atteints est souvent négative, des agents pathogènes ont étédétectés comme Staphylococcus aureus, Haemophilus parainfluenza, Actinomyces, Veillonella, et Propionibacterium acnes (10).
L’hypothèse immunologique suggère que des réactions auto-immunes sont déclenchées en présence de micro-organismes pathogènes chez des patients génétiquement prédisposés (5).
Concernant la pathogénie des ostéites appartenant au syndrome SAPHO, Suei et coll suggèrent que le site d'origine n’est pas l’os, mais le périoste. Des cytokines pro-inflammatoires telles que le facteur-α de l'interleukine-8 sont produites dans le périoste enflammé, ce qui stimule les ostéoblastes et ostéoclastes et déclenche le processus de l’ostéite aseptique (9,10,11).
Le SAPHO se présente par des manifestations osseuses et cutanées pouvant ou pas coexister (12).
En effet, ces manifestations sont associées dans 15% des cas. Dans 75% des cas les lésions cutanées apparaissent deux ansavant les lésions ostéo-articulaires, mais elles peuvent aussi apparaitre après 20 ans (12, 13). Enfin, l’absence de ces manifestations a aussi était décrite (14,11).
Dans le cas rapporté seules les manifestations ostéoarticulaires sous forme d’une ostéite aseptique mandibulaire ont été détectées pour l’instant.
Les critères du diagnostic du syndrome SAPHO reposent donc sur la présence de l’un de ces éléments : acné sévère, pustulose palmo-plantaire, hyperostose, ostéomyélite chronique multifocale récidivante (9). Des examens complémentaires sont nécessaires pour la confirmation du diagnostic, ils regroupent la radiographie standard, la TDM, l’IRM, la scintigraphie, et l’examen histologique de la biopsie osseuse (14,13).
L’ostéite aseptique ou ostéomyélite chronique récidivante est la manifestation la plus décrite dans la littérature (6,15). Elle prédomine dans la région sterno-claviculaire dans 65-90%, tandis que la mandibule n’est impliquée que dans moins de 10% des cas (6,11,13).
La lésion mandibulaire peut apparaitre sous forme d'une sclérose diffuse ou d’une lésion lytique, la progression se fait vers la déformation dans les phases terminales (6).
Bien que les radiographies conventionnelles puissent montrer des signes d’ostéosclérose, des lyses et des hyperostoses, la tomodensitométrie (TDM) est beaucoup plus sensible pour détecter ces anomalies. La scintigraphie est utile pour établir le diagnostic, et détecter des lésions asymptomatiques (6,14). Chez notre patient, aucune lésion n’a été détectée suite à la réalisation de la scintigraphie.
Dans le cas rapporté la lésion concernait la région molaire mandibulaire droite, sous forme d’une tuméfaction associée à une ostéo-condensation, signifiant probablement qu’il s’agit d’un stade précoce de la maladie.
La biopsie est nécessaire pour confirmer le diagnostic (10,11). Sur le plan histologique l’ostéite aseptique se présente sous forme d’un infiltrat riche en PMN, dans les formes avancées la présence de cellules mononuclées et des travées osseuses dilatées associées à une fibrose médullaire peuvent êtres notées (5).
L’exploration biologique est sans spécificité, des marqueurs de l’inflammation sont présents, et on peut noter une augmentation dela vitesse de sédimentation, du taux de protéine C-réactive (CRP) et des composants de compléments C3 et C4. Une légère leucocytose et une légère anémie peuvent être observées (5,6,10). Chez notre patient seule la VS était légèrement augmentée.
Le diagnostic du syndrome est difficile, notamment en présence de l’ostéite aseptique seule ceci peut conduire à des diagnostics erronés, et donc, à des traitements inefficaces et invasifs (6,12,13).
Le diagnostic différentiel regroupe toute maladie caractérisée par une ostéosclérose, sarcome, ostéomyélite, métastase osseuse, myélome, dysplasie fibreuse et maladie de Paget (6,8,10).
Il n’existe pas de traitement standard ou fondé sur des études expérimentales, ceci est dû à la rareté du syndrome (5,9).
Le traitement médical est basé essentiellement sur la prescription des AINS (1,12), d’autres auteurs préconisent les médicaments anti-rhumatismaux tels que la colchicine, les biphosphonates, les corticostéroïdes, et le methotrexate (2,9).
L’antibiothérapie à base de doxycycline, d'azithromycine, de sulfaméthoxazole / triméthoprime, et de clindamycine est utile chez les patients avec des cultures de biopsie positives (9,10,13)
Pour notre patient, un traitement anti-inflammatoire non stéroïdien a été instauré, donnant de bons résultats avec diminution des symptômes fonctionnels.
Le traitement chirurgical n’est envisagé qu’après échec du traitement médical, ou dans les cas présentant une déformation importance avec perte de fonction. Le taux de récidive de la lésion est considérable après chirurgie (9).
Le pronostic à long terme est bon. Dans une étude de suivi de 71 patients sur 10 ans, seulement deux ont développé de graves séquelles ostéoarticulaires (10).
Le diagnostic précoce et le traitement rapide du syndrome SAPHO peuvent empêcher l'utilisation inutile d'antibiotiques à long terme ou des procédures invasives, tout en allégeant rapidement la douleur chez la majorité des patients atteints (9,10,13).
D’autres auteurs classent l’ostéite aseptique comme une entité distincte, avec trois présentations cliniques, l’ostéite aseptique aigue, l’ostéomyélite multifocale chronique, et l’ostéomyélite unifocale chronique (1,8,11).
CONCLUSION
L’évocation du syndrome SAPHO doit être faite face à la présence même d’une seule composante, ceci permettra un diagnostic précoce, et un traitement efficace.
BIBLIOGRAPHIE
1- Burgemeister LT, Baeten DL, Tas SW. Biologics for rare inflammatory diseases: TNF blockade in the SA PHO syndrome. Neth J Med. 2012 Dec;70(10):444-9
2- Dellatorre G, Castro CC. Do you know this syndrome?. An Bras Dermatol. 2012 Jan-Feb;87(1):155-6
3- Silva PC1, Oliveira EF, Goldenzon AV, Silva PC, Rodrigues MC. Challenges in diagnosis and treatment of a case of SAPHO syndrome . An Bras Dermatol. 2011 Jul-Aug;86(4 Suppl 1):S46-9.
4- Ayşe Sayılı, MD, Ozgur Tosun, Nazan Cobanoglu, Nerin Bahceciler Onder, Fusun Baba, and Salih Kavukcu. Synovitis, Acne, Pustulosis, Hyperostosis, and Osteitis (SAPHO) Syndrome in Childhood; A Rare Clinical Entity. Iran J Pediatr. 2014 Oct; 24(5): 658–659.
5- XINGHUA SONG,1 WENWEN SUN,2 ZHAOWEI MENG,1 LU GONG,2 JIAN TAN,1 QIANG JIA,1 CHUNSHUI YU,3 andTIELIAN YU. Diagnosis and treatment of SAPHO syndrome: A case report. Exp Ther Med. 2014 Aug; 8(2): 419–422.
6- Nguyen MT1, Borchers A, Selmi C, Naguwa SM, Cheema G, Gershwin ME. The SAPHO syndrome. Semin Arthritis Rheum. 2012 Dec;42(3):254-65.
7- Lokesh Khanna, M.D. and Georges Y. El-khoury, M.D. SAPHO Syndrome – A Pictorial Assay. Iowa Orthop J. 2012; 32: 189–195.
8- Silva PC1, Oliveira EF, Goldenzon AV, Silva PC, Rodrigues MC. Challenges in diagnosis and treatment of a case of SAPHO syndrome in. An Bras Dermatol. 2011 Jul-Aug;86(4 Suppl 1):S46-9.
9- Rukavina I1. SAPHO syndrome: a review. J Child Orthop. 2015 Feb;9(1):19-27.
10- Quirico Rodríguez M1, Casáns Tormo I, Redal Peña MC, López Castillo V. (The importance of bone scintigraphy in the diagnosis of SAPHO syndrome). Rev Esp Med Nucl. 2010 May-Jun;29(3):127-30.
11- Kaiser D1, Bolt I2, Hofer M3, Relly C4, Berthet G5, Bolz D6, Saurenmann T. Chronic nonbacterial osteomyelitis in children: a retrospective multicenter study. Pediatr Rheumatol Online J. 2015 Jun 19;13:25.
12- Kim C1. Current knowledge and future prospects for SAPHO syndrome. Drugs Today (Barc). 2014 Nov;50(11):757-61.
13- Heldmann F1, Kiltz U, Baraliakos X, Braun J. (SAPHO syndrome). Z Rheumatol. 2014 Oct;73(8):729-41.
14- Gharsallah I1, Souissi A2, Dhahri R3, Boussetta N4, Sayeh S3, Métoui L3, Ajili F4, Louzir B4, Othmani S4. (SAPHO syndrome). Rev Med Interne. 2014 Sep;35(9):595-600. doi: 10.1016.








