A. GHARIBI, N. KHLIL, S. CHEMLALI, J. KISSA
Service de Parodontologie
Faculté de Médecine Dentaire de Casablanca - Maroc
Université Hassan II
RÉSUMÉ
Le Pemphigus vulgaire (PV) est une affection auto-immune, cette forme profonde représente 80 % de tous les cas de Pemphigus.
Les manifestations buccales de cette maladie sont fréquentes, souvent révélatrices (75 % à 80 % des cas), les dentistes sont donc amenés à les reconnaître et à participer à la prise en charge de cette pathologie.
Le traitement repose essentiellement sur les corticoïdes et divers immunosuppresseurs par voie systémique. Le traitement local peut également être utilisé pour accélérer la guérison des lésions buccales persistantes.
Notre travail illustre, à travers un cas clinique, le rôle de la collaboration dentiste-dermatologue dans la prise en charge des formes récalcitrantes de Pemphigus buccal.
Mots clés: Pemphigus vulgaire, atteinte buccale, immunosuppresseurs, traitement local.
INTRODUCTION
Le pemphigus est une dermatose bulleuse auto-immune intra épidermique secondaire à la présence d’immunoglobulines G (IgG) circulants dirigées contre les structures d’adhésion interkératinocytaire ou desmosomes. Il en résulte une acantholyse qui entraîne la formation de bulles.
Le Pemphigus vulgaire, forme profonde du Pemphigus, représente 80% des formes cliniques est caractérisé par la fréquence des manifestations buccales associées qui sont souvent révélatrices. Ces lésions sont parfois isolées et peuvent précéder de plusieurs mois les manifestations cutanées. D’où le rôle du chirurgien dentiste dans le diagnostic et le traitement de la maladie.
A travers ce travail, on soulève la question de la chronicité du Pemphigus buccal ; s’agit-il de localisation particulièrement résistante au traitement ou d’une chronicité entretenue par le mauvais état bucco-dentaire? Ce mauvais contrôle de plaque dû aux lésions douloureuses de Pemphigus Vulgaire sera-t-il, de même, un facteur aggravant l’état parodontal chez ces patients?
CAS CLINIQUE
Monsieur M.A âgé de 34 ans était suivi depuis 5 ans en dermatologie pour pemphigus vulgaire confirmé cliniquement et histologiquement. Il a été adressé au Centre de Consultation et de Traitement Dentaire de Casablanca, devant la persistance de lésions buccales malgré la stabilisation des signes cutanés de Pemphigus vulgaire, pour une collaboration à une mise en état de sa cavité buccale.
|
|
|
|
|
 |
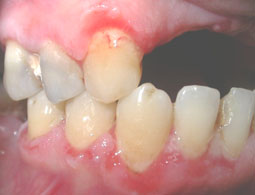
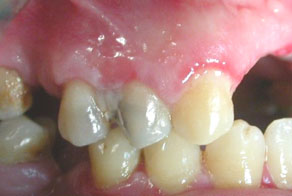
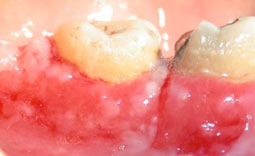
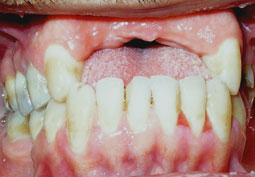
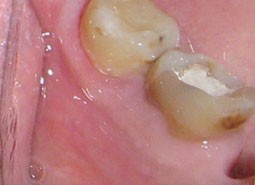
L’examen endobuccal montrait (Fig.1,2,3,4) :
- Une inflammation gingivale associée à des dépôts de plaque et de tartre,
- Des érosions gingivales et muqueuses,
- Un décollement gingival au contact.
Sur le plan général, le patient ne présentait plus de lésions cutanées évolutives.
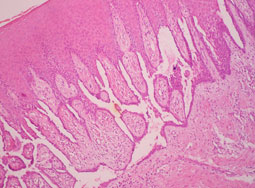 L’examen histologique d’une biopsie gingivale a mis en évidence une muqueuse malpighienne à revêtement épithélial papillomateux, acanthosique, hyperplasique, siège d’un clivage supra-basal, réalisant une formation bulleuse (Fig.5).
L’examen histologique d’une biopsie gingivale a mis en évidence une muqueuse malpighienne à revêtement épithélial papillomateux, acanthosique, hyperplasique, siège d’un clivage supra-basal, réalisant une formation bulleuse (Fig.5).
L’ensemble de ces éléments a permis de confirmer le diagnostic de Pemphigus vulgaire à localisation buccale.
TRAITEMENT
Le traitement a consisté en une thérapeutique générale et locale.
• Sur le plan général, le traitement instauré par le dermatologue était modulé régulièrement selon l’évolution clinique des lésions. Il a consisté en une corticothérapie générale (Cortancyl® 1mg/kg/j) associée à un traitement imunosuppresseur à base d’Azathioprine (Imurel® 100mg/j) pendant 18 mois.
• Au niveau local, il a consisté en :
- Une motivation à l’hygiène bucco-dentaire,
- La réalisation d’un détartrage et de soins conservateurs sur la 14, 15, 44 et la 47,
- La prescription d’une corticothérapie locale: Propionate de clobétasol (Dermoval®) gel sur les lésions et une solution de bain de bouche composée de: Xylocaine® 5% et 1cp Solupred® (1) pendant 1 mois.
 |
|
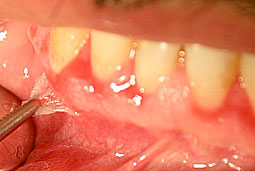
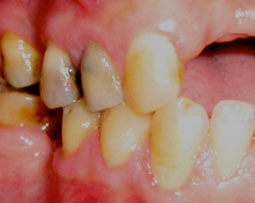
Le patient a été revu périodiquement (Fig.6) au cours du traitement et l’aspect clinique à 6 mois a montré (Fig.7,8,9,10) :
- La disparition des érosions gingivales et muqueuses,
- Le rétablissement d’un aspect gingival normal avec une consistance ferme et une couleur rose pâle.
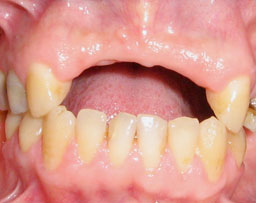
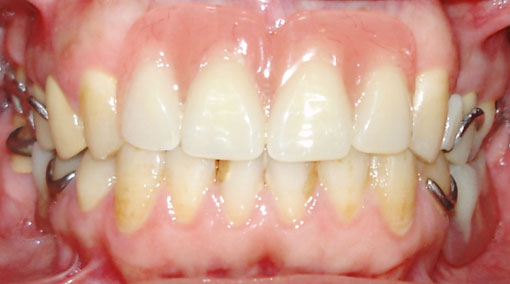
Enfin, le patient a pu recevoir une réhabilitation prothétique partielle sur une muqueuse et une gencive en bonne santé (Fig.11,12). Il a pu participer au traitement par sa motivation à maintenir une bonne hygiène buccodentaire et le respect des consignes médicales.
 |
 |
 |
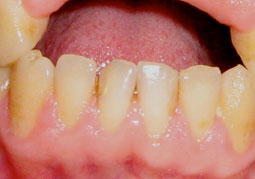 |
Fig.7,8,9,10 : Aspect clinique après 6 mois de traitement.
 |
 |
DISCUSSION
Le Pemphigus est une dermatose bulleuse auto-immune intra-épidermique caractérisée par sa chronicité et son évolution par poussées (3,16). Son incidence est de l’ordre de 6 cas/ million d’habitants/ an au Maghreb contre 0,8 à 4 cas/ million d’habitants/an en Europe et aux USA (Bastuji-Garin et coll.,1995)(4). Quatorze nouveaux cas/an sont pris en charge dans le service de Dermatologie de Casablanca (5).
Avant l’avènement de la corticothérapie, c’était une maladie mortelle dont le taux de mortalité atteignait 75 % la première année. Elle demeure aujourd’hui une affection grave, dont le taux de mortalité de 5 à 10 % est dû principalement aux effets secondaires de la corticothérapie. Les facteurs de pronostic sont l’âge, le temps écoulé entre l’apparition des symptômes et le début du traitement, l’étendue des lésions et la dose de corticoïdes nécessaire au contrôle initial de la maladie (6,17).
Sa pathogénie est en rapport avec la production d’auto-anticorps contre des protéines spécifiques associées aux desmosomes de l’épithélium squameux entraînant une acantholyse.
Le Pemphigus vulgaire est la forme la plus fréquente : il représente 47,5 % de l'ensemble des pemphigus au Maroc (Aoussar et coll, 2005)(7). Ce pourcentage varie selon les régions du monde, avec une incidence de 1 à 5 cas/ million d’habitants et par an (Martel, Joly, 2001) (8).
L’atteinte buccale est très fréquente (70% des cas), peut être isolée chez plus de 50% des patients (Lamey et coll, 1992)(9). Mignogna et al. 2001 (2) ont observé que les patients atteints de PV présentent généralement des lésions importantes de la muqueuse buccale. Ces lésions sont localisées aux gencives au début.
Les lésions gingivales associées au Pemphigus se présentent sous forme de gingivite desquamative ou gingivite érosive (10,19).
Le diagnostic positif de Pemphigus Vulgaire repose sur l’aspect clinique et les examens de laboratoire :
• L’aspect clinique (6,5,2) :
- Au niveau buccal, Il s'agit, dans plus de la moitié des cas, de bulles flasques donnant lieu à des érosions post-bulleuses traînantes et douloureuses (gênant l’alimentation et pouvant être à l’origine d’une dénutrition) qui mettent à nu une surface rouge vif, sans enduit fibrineux. Ces érosions sont bordées par une collerette épithéliale. Les muqueuses génitales et oculaires peuvent être également atteintes (8,18,20).
- L'éruption bulleuse généralisée faite de lésions bulleuses flasques et d’érosions post bulleuses étendues, se produit plusieurs semaines ou mois après l’atteinte buccale localisée.
• Les examens de laboratoire (8,10,11) :
a. L'examen cytologique (cytodiagnostic de Tzanck) ; le grattage du plancher d'une bulle ou d'une érosion buccale, permet d'obtenir des cellules acantholytiques après coloration spéciale. Cet examen est surtout utile dans les formes buccales initiales.
b. L'examen histologique d'une bulle prélevée sans la crever, montre un clivage horizontal intra-épidermique profond avec à L’immunofluorescence directe (IFD) présence d’un dépôt homogène d’IgG et de C3 dans la substance intercellulaire (elle représente la base du diagnostic).
Le diagnostic différentiel se pose avec : Les dermatoses bulleuses sous-épidermiques, Le lichen plan dans sa forme bulleuse et Les toxidermies bulleuses (Weinberg et coll 1997) (12).
L’évolution spontanée est habituellement sévère du fait de la survenue de complications liées à la dénutrition et à la rupture de la barrière cutanée. Ces complications sont : la déshydratation, la dénutrition et la surinfection.
L’évolution des lésions buccales est souvent plus traînante que celle des lésions cutanées du fait de facteurs traumatiques et infectieux et de la plus grande fragilité des jonctions intercellulaires des muqueuses (13,21). De plus, les lésions buccales douloureuses de Pemphigus vulgaire affectent le contrôle de plaque et créent un état inflammatoire. Cet état associé à l’immunosuppression due aux corticoïdes favorise l’initiation et la progression des maladies parodontales.
A cause des hospitalisations et de la difficulté de maintenir une hygiène orale adéquate, il faut donner une grande importance aux soins buccaux et parodontaux chez les patients présentant un PV. Ceci illustre le rôle de la collaboration du médecin dentiste à la prise en charge des patients présentant un PV. En effet, malgré le traitement systémique reçu par le malade, l’atteinte de la muqueuse buccale n’a été contrôlée qu’après instauration d’un bon traitement local.
La motivation à l’hygiène, les bains de bouche à la chlorhéxidine, les brosses à dent électriques et le fil dentaire doivent être prescrits pour maintenir la santé buccale. Aussi, les dermatologues doivent prévenir leurs patients des effets du PV sur le parodonte et des mesures de prévention (14,22).
La corticothérapie générale prolongée représente le traitement de choix. Des immunosuppresseurs sont souvent associés au traitement, soit à visée d’épargne cortisonique, soit en raison d’une résistance aux corticoïdes (Borel 2007) (15).
En cas d’évolutivité sous corticoïdes et immunosuppresseurs, les alternatives thérapeutiques sont rares. Les immunoglobulines intraveineuses sont souvent efficaces, mais nécessitent des cures fréquentes en hospitalisation. L’anticorps monoclonal anti-CD20 rituximab parait être un nouveau traitement prometteur (15).
Pour notre cas clinique, l’amélioration du contrôle de plaque, la prise en charge parodontale ainsi que le traitement instauré par le dermatologue ont pu donner de très bons résultats. Cette collaboration a non seulement permis au patient de retrouver sa fonction, mais aussi une esthétique satisfaisante. Ceci met en exergue le rôle du parodontiste dans la prise en charge de cette maladie.
CONCLUSION
Le rôle du chirurgien dentiste dans la prise en charge de cette maladie bulleuse grave est loin d’être négligeable. Il consiste à:
● jouer un rôle fondamental dans le dépistage et le diagnostic précoce, étant donné que les lésions buccales peuvent précéder les lésions cutanées,
● participer à la surveillance clinique et au traitement des lésions buccales, gingivales et parodontales en collaboration avec le dermatologue.
BIBLIOGRAPHIE
1- RAGOT. JP, IMBERT. S.
Les gingivites
Act Odonto Stomatol 2004; 226.
2- MIGNOGNA MD., MUZIO L., BUCCI E.
Clinical features of gingival pemphigus vulgaris.
J Clin Periodontol 2001;28: 489- 493.
3- BENCHIKHI H., GHAFOUR S., DISKY A. ,. JANATI K., BICHRA L., LAKHDAR. H.,
Pemphigus : modalités thérapeutiques et évolution de 122 cas
Ann Dermatol Venereol 2006; 12 (133).
4- BASTUJI-GARIN S., SOUISSI R., BLUM L., TURKI H., NOUIRA R., JOMAA B ET AL.
Comparative epidemiology in Tunisia and France: unusual incidence of
pemphigus foliaceus in young Tunisian women.
J Invest Dermatol 1995;104:302-5.
5- TERRAB Z., BENCHIKHI H., MAAROUFI A., HASSOUNE S., AMINE M., AKHDAR M.
Qualité de vie et Pemphigus
Ann Dermatol Venereol 2005;132:321-8
6- BENOIT CORVEN C., CARVALHO P., PROST C., VERRET J-L.,
SAIAG P., NOBLESSE I., BEDANE C., CHOSIDOW O., YOUNG P.,
ROUJEAU J-C., JOLY P.
Traitement du pemphigus vulgaire par le protocole « Lever faible »
Ann Dermatol Venereol 2003;130:13–5
7- AOUSSAR A., BELGNAOUI F., SENOUCI K., BENZEKRI L., AITOURHROUIL M., MANSOURI F, HEID E., HASSAM B
Le pemphigus vulgaire
Ann Dermatol Venereol 2005;132:129–130
8- Martel P., Joly P.
Pemphigus
Encycl Méd Chir, Dermatol, 2001, 98-250-A-10.
9- LAMEY P. J., REES T.D., BINNIE W. H., WRIGHT J. M., RANKIN D.V., SIMPSON N. B.
Oral presentation of pemphigus vulgaris and its response to systemic steroid therapy.
Oral Surg Oral Med. Oral Pathol 1992;74:54-57
10- Antonio Bascones-Martinez1, Marta Munoz-Corcuera, Cristina Bascones-Ilundain and German Esparza-Gómez
Oral Manifestations of Pemphigus Vulgaris: Clinical Presentation, Differential Diagnosis and Management
J Clin Exp Dermatol Res 2010; Vol 1. Issue 2.
11- PASCAL F, PROST C, CAUX F, LAROCHE L, DEBOISE A
Lésion bulleuse de la cavité buccale orientation diagnostique
Act Odonto Stomatol 2004; 225 : 73-84
12- WEINBERG MA., INSLER MS., CAMPEN RB,
Mucocutaneous features of autoimmune blistring diseases.
Oral Med Oral Pathol Oral Radiol Endod 1997; 84: 517-534.
13- CARSON PJ., HAMEED A., AHMED A.R.,
Influence of treatment on the clinical course of pemphigus vulgaris
J Am Acad Dermatol 1996; 43: 645-652.
14- MANOJKUMAR S. THORAT, ARJUN RAJU and AVANI R. PRADEEP
Pemphigus vulgaris: effects on periodontal health
Journal of Oral Science, Vol. 52, No. 3, 449-454, 2010
15- BOREL C., LAUNAYB F., GARROUSTEA C., ASTUDILLOA L., BAZEXB J., ARLETA P., PAULB C., VIRABENB R., SAILLERA L.
Pemphigus vulgaire évolutif sous corticoïdes et immunosuppresseurs :
rémission sous rituximab. Deux observations
Rev méd int 2007 ; 28 : 266–268
16- ABDALLAOUI I., ENNIBI K., BENRACHADI L., BENZARTI N.
Pemphigus vulgaire: à propos d’un cas de localisation gingivale
Act Odonto-Stomat 2004; 227.
17- AMAL S., HOCAR O., ZIDANE W., LAISSAOUI K., SQUALLI DH.
Étude épidémiologique du pemphigus dans la région de Marrakech : 134 cas
Ann Dermatol Venereol 2005;132:1008-9
18- BEN LAGHA N., POULESQUEN V., ROUJEAU J.C, ALANTAR A, MAMAN L.
Pemphigus vulgaire: mise au point à partir d’un cas clinique
J Can Dent Assoc 2005; 71(9):667–72
19- CRIBIER B.
Pemphigus
Ann Dermatol Venereol 2003; 130: 227 – 9.
20- KHARFI M., FAZAA B., BENMOUSLY R., BOUDEN S., ELLOUMI L., KAMOUN M.R.
Pemphigus localisé
Ann Dermatol Venereol 2003;130:645–7
21- Lever WF, Schaumburg-Lever G.
Treatment of pemphigus vulgaris. Results obtained in 84 patients between 1961 and 1982.
Arch Dermatol 1984;120 :1:44–7
22- R. Pradeep, S.Thorat Manojkumar and Arjun Raju
Pemphigus vulgaris associated with significant periodontal findings: A case report
Internat J of Medicine and Medical Sciences, Vol. 1 (8): 297-301, 2009.