O. ANANE, S. HAITAMI, I. BENYAHYA
Service d’Odontologie Chirurgicale, CCTD
Faculté de Médecine Dentaire de Casablanca
Université Hassan II de Casablanca
RÉSUMÉ
La dysplasie osseuse floride est une pathologie fibro-osseuse rare et bénigne des maxillaires au cours de laquelle l’os est remplacé par du tissu fibreux et de l’os métaplasique.
Habituellement asymptomatique, la découverte se fait souvent fortuitement lors d’un examen radiologique de routine. Toutefois, une infection peut survenir et la lésion passe en phase symptomatique laquelle se manifeste par une douleur, un exsudat purulent, une fistulisation et la séquestration (1).
Divers aspects radiologiques peuvent être observés selon le stade de développement atteint.
Ce travail rapporte 2 cas de dysplasie osseuse floride consultant au service de Chirurgie Orale du CCTD CHU Ibn Rochd de Casablanca suite à des complications infectieuses et discute leur prise en charge.
Mots clés : Dysplasie osseuse floride, tumeurs bénignes des maxillaires, images radio-opaques des maxillaires.
INTRODUCTION
Les dysplasies osseuses (antérieurement : dysplasies osseuses cémentifiantes, dysplasie cémento-osseuse) constituent des variantes d’un spectre de lésions ostéofibreuses analogues, bénignes, de nature non néoplasique.
Dans le passé, ces calcifications ont été interprété comme de l'ostéomyélite sclérosante chronique diffuse (2).
Comme la présence de cément dans ces lésions est restée longtemps controversée, il a été décidé lors de la révision de 2005 de la classification des tumeurs par l’OMS de renoncer à l’emploi du terme cément (Reichart et coll. 2006).
Les dysplasies osseuses sont souvent découvertes fortuitement dans le cadre d’examens radiologiques standards.
Deux types de dysplasie osseuse sont étendus et peuvent apparaître simultanément dans plusieurs quadrants. Le premier est connu sous le terme de dysplasie osseuse floride et atteint surtout les femmes d’âge moyen et d’origine africaine et le deuxième chez le patient jeune connu sous le nom de cémentome familial gigantiforme. Les autres formes ne s’accompagnent que rarement d’une augmentation de la taille du segment maxillaire concerné.
Son diagnostic est clinique et radiologique. Elle se caractérise par de multiples masses sclérotiques des maxillaires le plus souvent bilatérales et symétriques (3).
La conduite à tenir est variable. En l’absence de complications infectieuses la conduite à tenir est l’abstention et la surveillance. Par contre, devant l’apparition de signes cliniques (fistules, séquestres…), un traitement doit être mis en place.
L’objectif de ce travail est de décrire l’approche diagnostique et thérapeutique de la DOF.
OBSERVATIONS
1er Cas :
Il s’agit d’une patiente âgée de 61 ans, consultant pour une tuméfaction génienne basse gauche évoluant depuis quelques jours accompagnée de douleurs spontanées.
L’examen exo-buccal montrait une tuméfaction légèrement dépressible et non adhérente aux plans profonds ainsi qu’un léger trismus (Fig.1).
L’examen indo-buccal a mis en évidence un comblement du vestibule s’étendant de la 34 à la région du trigone rétromolaire homolatéral, des sérosités purulentes au niveau du sulcus de la 36 et des douleurs à la percussion des 34, 35 et 36 (Fig.2).
Fig.1 : Examen Exo-buccal. |
|
|
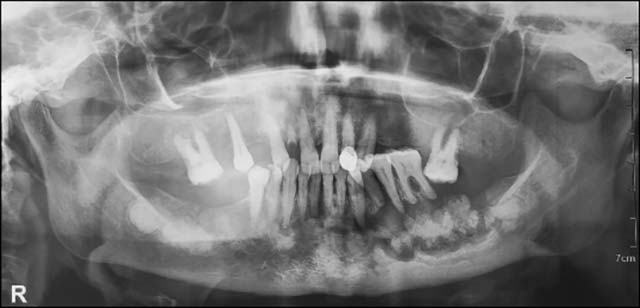
Fig.3 : Radiographie Panoramique.
|
La radiographie panoramique montrait une image mixte radio-opaque entourée d’un halo radioclaire plus au moins limité en rapport avec l’apex de la 32, 33, 34, 35 et 36.
La radiographie a révélé aussi des images radio-opaques lobulaires au niveau de la zone molaire mandibulaire controlatérale, une image mixte en rapport avec les apex de la 43, 44 et 45 ainsi qu’une condensation osseuse autour des racines de la 17 qui étaient toutes asymptomatiques (Fig.3).
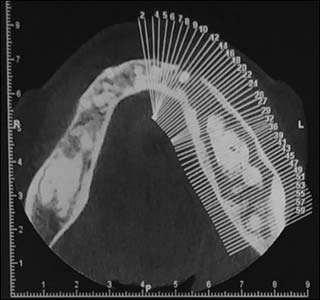
Fig.4 : Coupe Axiale CBCT. |
|
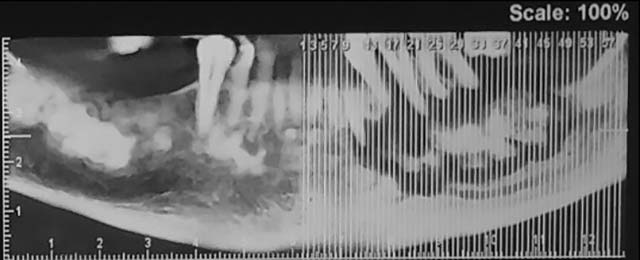
Fig.5 : Coupe Panoramique CBCT. |
Un Cone Beam a été réalisé. Il a confirmé les images mixtes et radio-opaques lobulaires au niveau mandibulaire (Fig.4 et 5).
L’image mandibulaire gauche était en rapport intime avec les apex des 33, 34, 35, 36 et incluait le nerf alvéolaire inférieur à sa sortie du foramen mentonnier (Figs.6, 7 et 8).
La corticale vestibulaire était rompue en regard de la 34 (Fig.9).
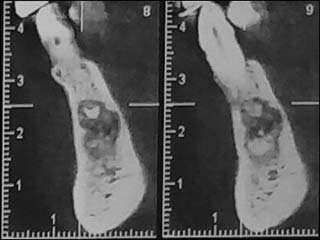
Fig.6 : Coupe transversale passant par 33. |
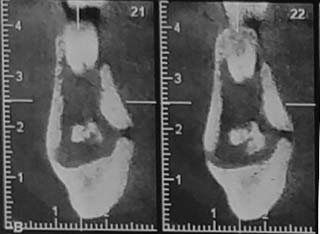
Fig.7 : Coupe transversale montrant une rupture de la table linguale en regard de la 35. |
|
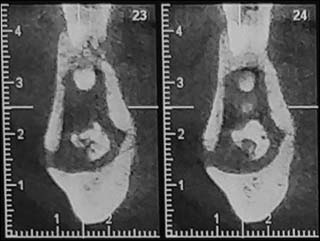
Fig. 8 : Coupe transversale passant par le foramen mentonnier.
|
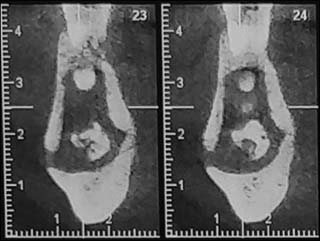
Fig.9 : Coupe transversale montrant l’atteinte de la table vestibulaire en regard de la 34.
|
Les diagnostics évoqués à ce stade sont ; une cellulite séreuse génienne basse gauche sur une dysplasie osseuse floride surinfectée ou sur une ostéomyélite sclérosante diffuse mandibulaire.
La prise en charge a consisté en une prescription d’antibiotiques à base d’amoxicilline 2g / jour pendant 10 jours et un antiseptique à base de Chlorhexidine avant de procéder à l’élimination de la totalité du séquestre et à l’extraction des 33, 34, 35 et 36 incluses dans la lésion et sans support osseux après consentement de la patiente (Fig.10, 11 et 12).
L’examen anatomopathologique des pièces opératoires (Fig.13) a montré un tissu osseux dévitalisé en nécrose ischémique.
Après la confrontation de l’ensemble des éléments cliniques, radiologiques et histologiques le diagnostic retenu est celui d’une cellulite génienne basse gauche sur DOF surinfectée.
|
|
|
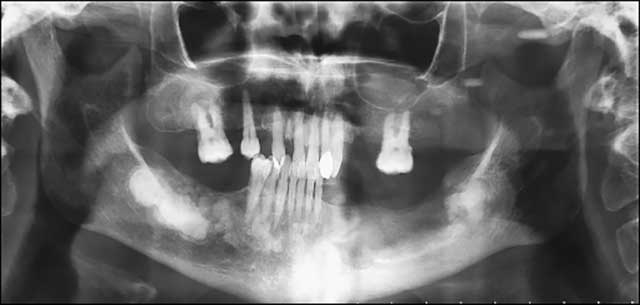
Fig.15 : Radiographie de contrôle après 3 mois.
|
La patiente a été revue après 7 jours pour un contrôle et ablation des fils de suture avec une bonne cicatrisation muqueuse (Fig.14).
Une radiographie panoramique de contrôle a été réalisée à 3 mois post-opératoires montrant un début de ré-ossification du site (Fig.15).
À 7 mois post-opératoires la patiente a reconsulté pour une douleur spontanée mandibulaire gauche majorée lors de la mastication ainsi que pour la présence de fistules purulentes (Fig.16).
|
|
|
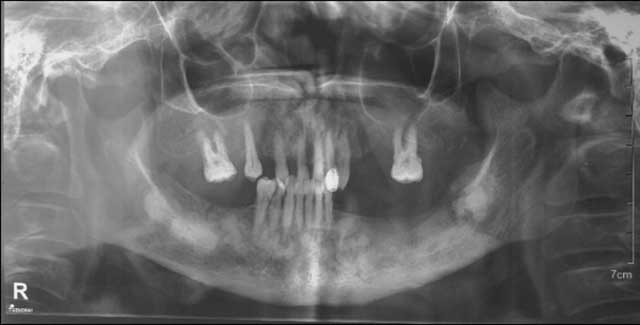
Fig.17 : Radiographie Panoramique à 7 mois post-opératoires.
|
|
|
Une radiographie panoramique a été réalisée montrant une ré-ossification presque complète de l’ancien site et la formation d’un nouveau séquestre au niveau de la région du trigone rétromolaire (Fig.17).
Une ré-intervention chirurgicale après antibiothérapie à base d’Amoxicilline 1g à raison de 2cp/j et Métronidazole 500mg à raison de 3cp/j, durant 1 mois avec persistance des sécrétions purulentes et manifestations douloureuses, a été réalisée avec élimination du séquestre nouvellement formé (Fig.18, 19 et 20).
2ème Cas :
Il s’agit d’une patiente âgée de 58 ans consultant au CCTD pour une fistule cutanée productive génienne basse droite apparue il y a 2 semaines accompagnée de douleurs mandibulaires spontanées homolatérales (Fig.21).
À l’examen endo-buccal ; la muqueuse de recouvrement du trigone rétro-molaire droit est légèrement érythémateuse, douloureuse à la palpation et présente une fistule (Fig.22).
L’examen radiographique panoramique montrait une image lobulaire mixte radio-opaque entourée d’un halo radioclair étendu de la région du trigone rétromolaire droit à la région de la première molaire homolatérale faisant évoquer un séquestre osseux. On a pu noter aussi la présence de plusieurs images radio-opaques et mixtes par endroits dans les 3 autres quadrants des maxillaires (Fig.23).
Les diagnostics évoqués étaient les mêmes que pour la première patiente ; la DOF surinfectée et l’ostéomyélite sclérosante diffuse mandibulaire.
La prise en charge était médico-chirurgicale comportant une prescription d’antibiotiques à base d’amoxicilline 2g / jour pendant 7 jours et antiseptique local à la Chlorhexidine suivie d’une élimination du séquestre et curetage du foyer (Fig.24, 25 et 26).
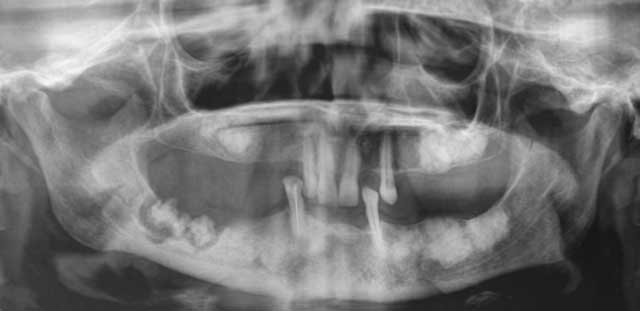
Fig.23 : Radiographie Panoramique. |
|
|
Les pièces opératoires ont été envoyées pour un examen anatomopathologique qui a confirmé la présence d’une nécrose osseuse d’origine ischémique.
Le diagnostic de dysplasie osseuse floride s’est basé sur la confrontation des examens clinique, radiologique et anatomopathologique.
COMMENTAIRES
La dysplasie osseuse Floride est une lésion ostéo-fibreuse bénigne et rare des maxillaires (4). Elle appartient au groupe polymorphe des tumeurs et pseudotumeurs non odontogéniques des maxillaires. L’os est remplacé par du tissu fibreux et de l’os métaplasique (5).
Lorsque la lésion est limitée au secteur antérieur mandibulaire, la lésion est appelée "Dysplasie Osseuse Péri-apicale". La "Dysplasie Osseuse Focale" correspond à des lésions se limitant à un secteur mandibulaire postérieur. Le terme de "Dysplasie Osseuse Floride" est employé si plusieurs secteurs sont atteints. Le "Cémentome Gigantoforme Familial" est également une dysplasie étendue pouvant toucher plusieurs secteurs, avec une composante familiale et un âge d’apparition plus précoce que pour la DOF (5).
La DOF est décrite pour la première fois par Melrose et col en 1976. Elle est à prédominance féminine et africaine dans 59% des cas et l'âge moyen d’apparition se situe entre 40 et 50 ans; pour les cas présentés ci-dessus l'âge est respectivement 61 et 58 ans. Quelques rare cas, ont été rapportés chez les hommes (6, 7).
Elle est le plus souvent de découverte fortuite lors d’un examen radiologique de routine. Parfois, les patients consultent à la suite d’une complication infectieuse (8) ; c’est le cas pour nos 2 patientes.
La dysplasie osseuse n’est généralement pas source de complications : dans une étude réalisée en 1999 ; 63 % des cas d’une série de 54 patients étaient asymptomatiques (9). Une revue systématique de 158 cas de DOF révèle cependant 17 cas de surinfection avec écoulement purulent (6).
Le passage à une phase symptomatique se fait lorsqu’une inflammation se superpose à la dysplasie osseuse préexistante. Ceci est en relation avec l’exposition des masses sclérotiques dans la cavité buccale (à la faveur d’une extraction dentaire, d’un traumatisme, d’une chirurgie alvéolaire ou encore d’une ulcération traumatique de la muqueuse buccale) (10). Cette phase peut se manifester par des douleurs lancinantes, une tuméfaction, une fistulisation avec exsudat purulent, voire une séquestration (8). Plusieurs de ces symptômes étaient présents dans les cas présentés ici.
Divers aspects radiologiques peuvent être observés selon le stade de développement (4). Langlais et col, ont décrit 5 stades correspondant à des aspects radiologiques différents en fonction du stade de développement :
- Ostéoporotique,
- Ostéolytique : où une zone radio transparente bien définie est trouvé avec une perte de la lamina dura et du ligament parodontal,
- Cémentoblastique : de petites radio-opacités apparaissent dans la zone radiotransparente due à la déposition de gouttelettes semblables à du cément dans le tissu fibreux,
- Mature et Floride : radio-opacité lobulaire tout au long de la lésion, entourée d’une zone radiotransparente (11).
C’est le stade Mature et Floride qui correspond aux 2 cas présentés.
Les caractéristiques radiologiques fortement associées à la dysplasie osseuse floride sont : L’absence de résorption radiculaire, la localisation à la fois sur les dents antérieures et postérieures, les contours bien définis, l’occurrence bilatérale des lésions (12), l’apparence mixte (radioclaire et radio-opaque), la présence d’un liseré radioclaire, l’atteinte de l’os alvéolaire uniquement avec respect de l’os basal et la mandibule est plus souvent touchée que le maxillaire (8).
Le diagnostic différentiel des lésions focales ou périapicales se fait avec des lésions d’origine endodontiques, le cémentoblastome et le fibrome ossifiant. Pour la DOF, c’est surtout l’Ostéomyélite sclérosante diffuse (OSMD) et les syndromes de Gardner ou de SAPHO (5).
Schneider et col, soulignent que la dysplasie osseuse peut être évoquée quand il existe une ostéosclérose multilobulaire touchant différents cadrans de la mandibule plutôt qu’un segment.
En revanche, les différences histologiques entre dysplasie osseuse, ostéomyélite chronique diffuse ou SAPHO semblent plus difficiles à établir (13). En effet dans tous les cas on retrouve l’ischémie osseuse.
En ce qui concerne la prise en charge, lors des phases asymptomatiques, aucun traitement n’est requis et le suivi du patient est primordial afin d’éviter les irritations locales (adaptation des prothèses amovibles instables, réfection des restaurations non adaptées). Les avulsions et les biopsies sont à éviter autant que possible car elles peuvent rendre les lésions symptomatiques (8).
En présence de symptômes, deux attitudes thérapeutiques peuvent être envisagées : pour certains, une antibiothérapie serait suffisante pour assurer la séquestration des lésions sclérotiques, avasculaires, ressemblant à du cément, avant leur élimination chirurgicale, pour d’autres, une intervention chirurgicale étendue est recommandée d’emblée car la résection partielle ne permet pas de maîtriser l’infection et peut favoriser sa propagation à d’autres zones de DO (4), comme était le cas pour notre première patiente.
Dans un cas de la littérature, le traitement endodontique réalisé chez un patient atteint de DOF a déclenché une ostéomyélite. Après cette observation, Dumas et al, recommandent de prescrire une antibioprophylaxie avant d’entreprendre un traitement endodontique chez tout patient atteint de DO (4, 14).
Plusieurs auteurs ont insisté sur la nécessité de sensibiliser les chirurgiens-dentistes aux DO afin de ne pas méconnaître les lésions péri-apicales cémento-osseuses et de bien savoir les différencier d’un simple kyste d’origine endodontique. Ces erreurs peuvent conduire à des surinfections iatrogènes lors du traitement endodontique. La DOF devient alors symptomatique (7, 5).
CONCLUSION
La dysplasie osseuse floride est une pathologie rare, dont le diagnostic nécessite une confrontation surtout des éléments cliniques et radiologiques.
Normalement, toute pathologie de la cavité orale nécessite un diagnostic basé sur les résultats cliniques, radiographiques et histologiques.
Cependant, la dysplasie cémento-osseuse floride est une condition dans lequel le diagnostic repose sur radiologie et résultats cliniques seuls (15).
Le chirurgien oral a donc un rôle primordial dans le diagnostic et la prise en charge de la dysplasie osseuse floride.
Un suivi clinique et radiologique sur le long terme est indispensable pour éviter et limiter la survenue de complications.
À ce jour, peu de cas d’implantologie ou d’orthodontie chez des patients atteints de DOF ont été décrits dans la littérature.
BIBLIOGRAPHIE
1- S. BENAZZOU et col. Dysplasie ceémento-osseuse floride des maxillaires. Rev Stomatol Chir Maxillofac 2011;112:174-176.
2- Schneider L C, Mesa M L. Differences between florid osseous dysplasia and chronic diffuse sclerosing osteomyelitis. Oral Surg Oral Med Pathol 1990; 70: 308–312.
3– Benjamin M. et al. Dysplasie osseuse périapicale antérieure du maxillaire supérieur. Rev Mens Suisse Odontostomatol Vol. 120 11/2010.
4- E. MOUSSAOUI et al. Dysplasies osseuses florides : du diagnostic au traitement. A propos de trois cas. Med Buccale Chir Buccale 2013;19:119-126.
5- E.MASSEREAU et al. Dysplasie osseuse floride mandibulaire : un cas de découverte fortuite et revue de la littérature. Med Buccale Chir Buccale 2015;21:101-104.
6- MACDONALD-JANKOWSKI DS. Florid cemento-osseous dysplasia: a systematic review. Dento Maxillo Facial Radiol 2003;32(3): 141-9.
7- A. LACHKAR et al. DYSPLASIE OSSEUSE FLORIDE: DIFFICULTÉ DE PRISE EN CHARGE À PROPOS D’UN CAS CLINIQUE. Revue de la Médecine Dentaire AJDI Vol 13 – 2018
8- M.MACCOTTA et al. Dysplasie osseuse floride : gestion d’un cas symptomatique . Rev Stomatol Chir Maxillofac Chir Orale 2016;117:425-428 2213-6533/ 2016 Elsevier Masson SAS
9- Kawai T et al. Cementoosseous dysplasia of the jaws in 54 Japanese patients. A radiographic study. Oral Surg Oral Med Oral Pathol Oral Radio Endod 1999;87:107-14.
10- Lahbabi M et col. La dysplasie cémento-osseuse floride : une entité mal connue. A propos de cinq cas. Rev Stomat Chir Maxillofac 1998;99:33-9.
11- Langlais et al. Diagnostic imaging of thejaws. Lea & Febiger, 1995.
12- Slootweg P J. Maxillofacial fibro-osseous lesions:classification and differential diagnosis. Semin Diagn Pathol 1996; 13(2): 104–112.
13- J.P. KALFON. Ostéomyélite sclérosante diffuse de la mandibule (OSDM) : affection osseuse idiopathique ou forme clinique d’un syndrome SAPHO ? La Lettre du Rhumatologue - n° 265 - octobre 2000
14- Dumas M et al. La dysplasie cémento-osseuse floride. J Dent Que 2000;37:97-101.
15- W. Jerjes et col. Florid cemento-osseous dysplasia in a young Indian woman. A case report. BRITISH DENTAL JOURNAL VOLUME 198 NO. 8 APRIL 23 2005.



















