A. CHLYAH, M. MTALSI, FZ. EL MOUATARIF, S. EL ARABI
Service de Pédodontie
Faculté de médecine dentaire de Casablanca
Université Hassan II
RÉSUMÉ
A l’heure actuelle pour faire face aux difficultés de coopération lors des soins dentaires, la sédation par inhalation de MEOPA est l’une des méthodes de sédation consciente les plus utilisées. Cette pratique s’est développée depuis très longtemps dans la plupart des pays industrialisés, alors qu’au Maroc, elle est restée absente de l’arsenal thérapeutique. Sa mise en place au centre de consultations et de traitements dentaires (CCTD) de Casablanca pour la prise en charge de la douleur et de l’anxiété chez l’enfant, permet aujourd’hui l’accès aux soins dentaires à un bon nombre de patients initialement opposants.
L’objectif de ce travail est de faire le point sur l’intérêt et les principes d’utilisation du MEOPA en odontologie et de décrire comment sont organisés les soins dentaires sous sédation par inhalation au CCTD de Casablanca. Des cas cliniques d’enfants traités sous cette modalité de prise en charge sont également présentés.
Mots clés : Sédation consciente, inhalation, protoxyde d’azote- oxygène, soins dentaires.
INTRODUCTION
Malgré les progrès réalisés dans le traitement et la prévention de la douleur, les soins dentaires génèrent encore chez certains enfants, des sentiments de peur et d’anxiété. En effet, le stress induit par la peur de l’inconnu et surtout la peur d’avoir mal est susceptible de modifier le comportement de l’enfant au fauteuil ce qui peut altérer la qualité des soins voire compromettre leur réalisation.
La sédation consciente par inhalation d’oxygène et de protoxyde d’azote, pratiquée depuis très longtemps dans la plupart des pays industrialisés, apporte, grâce à son effet relaxant, une possibilité de traitement pour ces patients peu ou non coopérants (1,2,3).
Au Maroc, cette technique a été mise en place depuis 2008 au centre de consultations et de traitements dentaires (CCTD) de Casablanca, ce qui a permis de faciliter l’accès aux soins dentaires des enfants initialement opposants.
Dans cet article, nous allons dans une premiere partie passer en revue les effets cliniques, les indications, les limites d’utilisation ainsi que la méthode d’administration du MEOPA en odontologie et dans une deuxieme partie nous allons décrire comment sont organises les soins dentaires au CCTD de Casablanca.
Qu’est ce que la sédation consciente par inhalation ?
La sédation consciente correspond à la diminution ou l’abolition des réponses physiologiques et psychologiques face à une situation stressante tout en préservant parfaitement l’état d’éveil du patient qui conserve le contrôle de ses réflexes pharyngo-laryngés et de ses mouvements respiratoires (4,5).
La sédation consciente par inhalation ou analgésie relative est induite par l’inhalation d’un mélange d’oxygène et de protoxyde d’azote (N2O) que l’on peut administrer au patient grâce à deux systèmes de diffusion possibles.
Le premier dispense d’emblée un mélange équimolaire oxygène- protoxyde d’azote (MEOPA) dont le pourcentage est de 50/50 pour les deux gaz : Système utilisé au CCTD de Casablanca.
Le second distribue initialement de l’oxygène pur puis permet peu à peu, à l’aide d’un mélangeur, l’incorporation progressive de protoxyde d’azote qui peut atteindre 70 % selon les législations de chaque pays (6).
La sédation par inhalation de MEOPA : Quels effets cliniques ?
La faible solubilité du N2O dans le sang et les tissus d’une part et sa forte capacité de diffusion d’autre part lui confèrent une rapidité d’action et d’élimination sans aucune transformation. En effet, ses effets sont observés après 3 à 5 minutes d’inhalation et la réversibilité de son action permet à l’enfant de récupérer en 5 minutes son état initial (7,8).
Son mécanisme d’action reste encore mal élucidé. Plusieurs hypothèses sont émises ; le N2O agirait sur un certain nombre de récepteurs au niveau cérébral ce qui serait à l’origine de ses effets cliniques (9).
L’originalité du MEOPA associe une action anxiolytique, sédative, euphorisante et analgésique (7,9,10).
• Effet anxiolytique et sédatif :
La majorité des sujets présentent, après quelques minutes d’inhalation, un visage calme, détendu, détaché. Ce qui les aide à surmonter les obstacles psychologiques et améliore leur coopération, et inhibe les manifestations du reflexe nauséeux liées à l’angoisse.
• Effet euphorisant :
La détente du patient s’associe parfois à des accès de rire paroxystiques. Cette hilarité est d’ailleurs facilement stimulée.
• Effet antalgique de surface :
Le MEOPA augmente le seuil de perception de la douleur du patient. Ce qui facilite l’administration de l’anesthésie locale qui reste indispensable pour les actes potentiellement douloureux.
D’autres modifications des perceptions sensorielles sont parfois rapportées :
• Auditives : impression de sons éloignés, distorsion de sons.
• Visuelles : vision double, floue.
• Paresthésies (ou fourmillements) au niveau de la bouche, des extrémités des mains et des pieds
• Sensation de lourdeur/ légèreté.
Des modifications de la perception de l’environnement sont aussi possibles avec distanciation de la réalité (épisodes de pseudo-rêve), perte de la notion du temps et amnésie d’intensité variable.
Comme tout produit, le MEOPA a des effets secondaires. Cependant, ils sont rares et facilement contrôlables dès l’arrêt de la procédure. Ils sont essentiellement représentés par des nausées et vomissements qui sont sans incidence puisque les réflexes laryngés sont présents. Ont également été décrits, des céphalées, une sédation plus profonde, une sudation plus ou moins importante, une excitation paradoxale ou encore une sensation de malaise pouvant s’observer chez certains grands enfants très anxieux qui paniquent quand ils se sentent « partir » (5,11,12).
En l’absence du respect strict des conditions d’utilisation (chapitre IV), certains troubles ont été décrits chez le personnel soignant en cas d’exposition très prolongée au mélange à savoir une légère baisse de la fertilité (11) et une dépression médullaire par baisse du métabolisme de la vitamine B12 (7, 9).
Qui peut bénéficier de cette technique ?
La sédation consciente par inhalation de MEOPA s’adresse à tout patient dont la coopération à l’état vigile est insuffisante à savoir les jeunes enfants avec qui la communication est difficile, les enfants et les adolescents anxieux ou phobiques qui portent souvent le souvenir d’une expérience antérieure médicale ou dentaire douloureuse et les patients à besoins spécifiques atteints de déficience mentale, d’infirmité motrice cérébrale, d’autisme, de trisomie 21, de polyhandicap…(5,8,14).
Cette technique est réservée aux patients ASA 1et 2, c'est-à-dire les patients en bonne santé ou présentant un trouble systémique modéré. L’indication est parfaitement posée pour les patients diabétiques équilibrés, les patients épileptiques et les patients asthmatiques stables. La relaxation apportée par la sédation diminue le stress et par conséquent le risque d’une crise au fauteuil.
En cas d’insuffisance respiratoire chronique ou d’insuffisance cardiaque, le MEOPA procure un apport d’oxygène bénéfique pour le patient (plus important que celui respiré dans l’atmosphère).
Cependant, en cas de moindre doute, il est indispensable de prendre contact avec le médecin -anesthésiste pour évaluer le risque versus bénéfice en fonction de la pathologie du patient et du traitement médicamenteux en cours (9).
La sédation par inhalation est cependant formellement contre- indiquée en cas d’altération de l’état de conscience, de traumatisme crânien ou facial, d’hypertension intracrânienne, d’expansions gazeuses pathologiques telles un pneumothorax, une occlusion intestinale ou une embolie gazeuse… du fait de sa diffusion très rapide dans les cavités closes de l’organisme qu’elles soient naturelles ou pathologiques.
De même, en cas d’otites séreuses à répétition, la sédation par inhalation de MEOPA ne peut être pratiquée en toute sécurité que si l’enfant est doté d’aérateurs. Dans le cas contraire, le risque de surpression dangereux pour le tympan la contre indique (5,9).
En cas de bronchite, de rhume, de toux ou de sinusite, la ventilation buccale va limiter l’efficacité de l’inhalation et il est donc conseillé de reporter la séance jusqu’à guérison de l’enfant.
Chez le très jeune enfant, la sédation par inhalation semble être moins efficace. C’est pourquoi, l’Académie Européenne de Dentisterie Pédiatrique (EAPD) recommande son utilisation chez l’enfant à partir de 4 ans (5).
Comment se fait l’inhalation du MEOPA en art dentaire ?
Equipement nécessaire à l’administration du MEOPA :
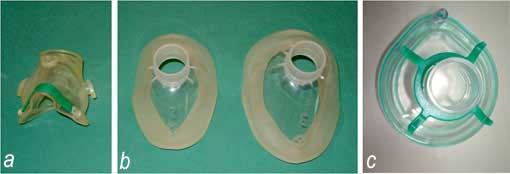
Les masques sont de type nasal ou nasobuccal et peuvent être parfumés (fig 2). Leur sélection se fait essentiellement selon le mode de ventilation du patient.
Le filtre antibactérien à usage unique (fig 3), interposé entre le masque et le circuit d’administration, est utilisé pour prévenir tout risque d’infection nosocomiale.
 |
|
 |
|
 |
|
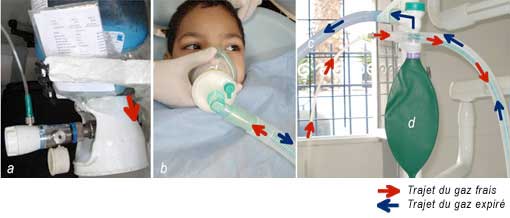
a : Le gaz frais, stocké sous pression puis détendu et vaporisé sous forme gazeuse, est véhiculé de la bouteille vers le circuit par un tuyau transparent fin. Il est ensuite relié au compartiment interne (tuyau vert) d’un flexible composé de 2 tuyaux concentriques .
b : Le patient inspire le gaz qui arrive dans le masque. Le gaz expiré traverse le filtre antibactérien et s’échappe dans le compartiment externe du double tuyau (tuyau blanc).
c : Le gaz expiré est véhiculé par un tuyau d’évacuation (tuyau bleu) dirigé vers la fenêtre ou mieux encore relié à un extracteur d’air.
d : Ballon réservoir contrôlant la ventilation spontanée du patient.
Procédure d’administration du MEOPA :
La première séance est une séance d’initiation consacrée à établir une relation de confiance avec l’enfant et à le familiariser avec le système d’inhalation. Le masque lui est présenté de façon ludique de même que les sensations apportées par le gaz «magique». Durant cette première séance, des explications sont également données aux parents de l’enfant qui doivent signer un consentement écrit.
 |
Dès la deuxieme seance, la prise en charge de l’enfant peut être entamée. La présence de 2 soignants formés à la technique est systématique, l’un effectuant le soin et l’autre surveillant le patient et le matériel (15). Avant chaque session, il faudra s’assurer de la stabilité de l’état de santé de l’enfant et du respect des consignes pré opératoires notamment du délai entre la dernière prise alimentaire et la séance de sédation qui doit être au moins de 2 heures (9). Il faudra aussi contrôler le matériel à savoir l’identité du gaz, l’intégrité du circuit d’administration- évacuation et sa connexion à la bouteille ainsi que le taux de remplissage de celle-ci en MEOPA que l’on peut visualiser sur le cadran du débitlitre (fig5).
Le débit du mélange, choisi en fonction de la ventilation spontanée du patient, est généralement ajusté en se servant pour guide de l’âge de l’enfant (tableau 1).
| 4 -5 ans | 6 - 7 ans |
8 - 9 ans |
11 - 12 ans |
Adolescent et adulte |
| 4 l/min | 6 l/min | 9 l/min | 12 l/min | 15 l/min |
L’induction du MEOPA est rapide. Les soins peuvent commencer 3 à 5 minutes après le début de l’inhalation suivant le comportement initial de l’enfant. Si le masque choisi est naso-buccal, il est placé pour l’induction sur le nez et la bouche en assurant son étanchéité puis déplacé sur le nez pour permettre l’accès buccal. Il est ensuite replacé sur le nez et la bouche entre deux phases d’intervention. Durant l’inhalation, le ballon réservoir (qui doit se gonfler et se dégonfler au rythme de l’inspiration/ expiration) permet de surveiller la fréquence respiratoire de l’enfant et plus particulièrement de s’assurer de la ventilation nasale lorsque le masque est posé sur le nez (Fig 4).
La dissociation générée par l’inhalation du mélange gazeux est particulièrement propice à la mise en œuvre simultanée des techniques d’approche cognitivo-comportementales (distraction de l’attention, suggestion, renforcement positif….). Ainsi, l’efficacité de la sédation est étroitement liée à la compétence de l’opérateur à accompagner verbalement le patient pendant toute la durée du soin. 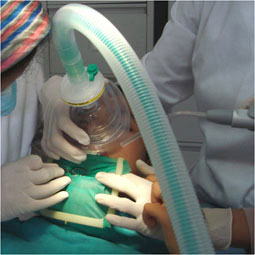
Tout traitement dentaire classique (examen clinique et radiologique, extraction, soin restaurateur, soin pulpaire, chirurgie….) peut être pratiqué sous sédation par inhalation. L’utilisation de la digue est possible (fig 6). La sédation par inhalation constitue également une excellente indication pour gérer les urgences en traumatologie dentaire en réduisant le choc physique et psychologique subi par l’enfant. Quelque soit le type de traitement envisagé, la durée de l’intervention ne doit pas dépasser 60 minutes par séance.
Les soins terminés, le masque est déposé. La distribution du mélange est arrêtée. Le patient est placé en position assise sur le fauteuil et respire l’air ambiant. Après 5 minutes, temps nécessaire à l’élimination du gaz, il retourne à son état initial et peut reprendre une activité normale. Pour éviter tout effet de cumul, les seances doivent etre espacees d une semaine.
En effet, certains enfants ont besoin de plusieurs séances de sédation pour la mise en état de leur cavité buccale.
L’administration réitérée du MEOPA permet de réinsérer un bon nombre de patients initialement réfractaires dans un circuit de prise en charge normal grâce à son effet rémanent, thérapeutique de l’anxiété situationnelle (16,17). C’est d’ailleurs l’objectif ultime de toute sédation consciente en odontologie.
Contrairement aux patients qui ne courent aucun risque d’exposition chronique, il est conseillé de mettre en place, pour le personnel soignant, un système de mesure du niveau de pollution lors des séances répétées dans une journée pour ne pas dépasser la valeur moyenne d’exposition recommandée qui varie de 25 à 100 ppm selon les pays (9).
Concernant l’entretien du matériel, le masque est soit a usage unique ou autoclavable. Le filtre antibactérien est jeté à la fin de chaque séance. Le circuit d’administration- évacuation par contre est changé après 15 séances de sédation. Cependant, si le patient est atteint de tuberculose ou de sida, même le circuit d’administration- évacuation est considéré parmi les déchets d’activité de soins à risque infectieux et est donc jeté à la fin de la séance.
Comment sont organisés les soins dentaires sous sédation par inhalation de MEOPA au CCTD de Casablanca ?
Les incitations à la prise en charge de la douleur et de l’anxiété chez l’enfant ces dernières années, ont favorisé la mise en place de la sédation par inhalation au CCTD de Casablanca.
En effet, depuis 2008, des soins dentaires sous cette modalité thérapeutique sont assurés une fois par semaine par deux praticiens pédodontistes formés à la technique et titulaires d’un diplôme universitaire en sédation consciente.
Les enfants sont adressés au cabinet multidisciplinaire, où sont dispensés les soins sous sédation par inhalation, soit après une tentative vaine de prise en charge à l’état vigile ou sous prémédication sédative, soit directement de la consultation quand le patient manifeste une opposition dès l’examen clinique.
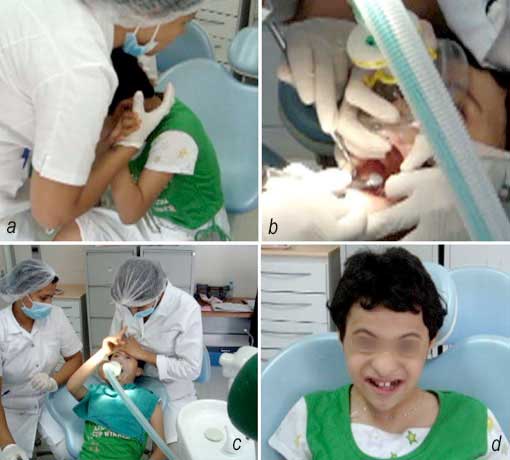
Les patients pris en charge sont non seulement des enfants jeunes d’âge préscolaire et des patients anxieux- phobiques des soins dentaires mais aussi des patients souffrant de troubles cognitifs ou mentaux pour qui la prise en charge se faisait, jusqu’ici essentiellement sous anesthésie générale (Cas clinique 1et 2).
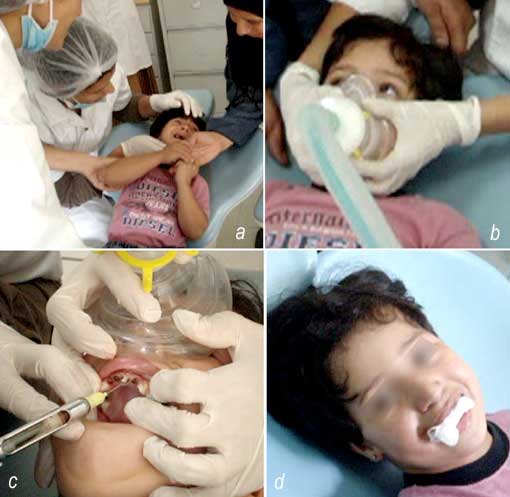 |
b- Détente de l’enfant quelques minutes après le début de l’inhalation.
c- Administration de l’anesthésie para-apicale sans protestation
une fois le masque remonté sur le nez.
d- Patiente satisfaite après extraction dentaire et arrêt de l’inhalation.
 |
b- Accompagnement verbal de l’enfant parallèlement à sa détente par le MEOPA.
c- Utilisation de l’instrumentation rotative en veillant à ce que l’enfant ventile bien par le nez.
d- Patiente euphorique à l’arrêt de l’inhalation.
En France, l’Agence Française de sécurité Sanitaire des Produits de Santé (AFSSAPS) donna, en 1994, un statut de médicament à tous les gaz utilisés dans le cadre médical. En attendant, des autorisations temporaires d’utilisation ont été établies pour permettre l’utilisation de ces gaz. Ce n’est qu’en novembre 2001 que le MEOPA a bénéficié d’une autorisation de mise sur le marché (AMM) pour une utilisation clinique en odontologie. Cette AMM, restreinte dans un premier temps, à une utilisation en milieu hospitalier et pour des praticiens formés à la méthode a été élargie 10 ans plus tard (en février 2010) à une utilisation en milieu libéral pour les praticiens ayant validé une formation théorique et pratique.
En Europe du nord et aux USA, la sédation consciente par inhalation utilise essentiellement le système mélangeur plutôt que le système MEOPA. Le N2O pur possède, en effet, dans ces pays contrairement à la France, une AMM pour un usage en odontologie.
Au Maroc, le MEOPA est utilisé en odontologie en tant que gaz à usage médical.
Depuis l’adoption de la loi 17-04 portant code du médicament et de la pharmacie, Air Liquide Santé Maroc se prépare pour un nouveau statut : celui d’un établissement pharmaceutique industriel. En conséquence et dans le cadre de cette nouvelle réglementation, la commercialisation des gaz médicaments sera soumise à une autorisation de mise sur le marché. Cette évolution progressive du cadre réglementaire a été entamée, dès 2005, par l’homologation de la norme marocaine NM 03-2-191 relative aux bonnes pratiques de fabrication des gaz médicaux.
BIBLIOGRAPHIE
1- Droz.D, Manière.MC, Tardieu.C, Berthet.A, Collado.V, Aalbecker-Grappe.S, Faulks. SD, Wolikow.M, koscielny.S, Onody.P, Hennequin.M
La sédation consciente avec Kalinox® : 4 ans de pratique hospitalière
en Odontologie.
Douleurs, 2005, 6 (4), cahier 2: 3S19- 24.
2- Hennequin.M, Manière.MC, Aalbecker- Grappe.S, Faulks. SD, Berthet.A, Tardieu.C, Droz.D, Wolikow.M, koscielny.S, Onody.P
A prospective multicentric trial for effectiveness and tolerance of a
N2O/O2 premix used as a sedative drug.
Journal of clinical psychopharmacology, 2004, 24 (5): 552-4.
3- Arcari.S , Ferro.R
Preschool children and relative analgesia: satisfaction grading through a
verbal questionnaire
Eur J Paediatr Dent. 2008; 9(1): 18-22.
4- Manière.MC, Berthet.A
Les méthodes de sédation (68- 80).
Réussir le traitement de la douleur et de l’anxiété chez l’enfant
Ed Quintessence, 2006.
5- Hallonsten.AL, Jensen.B, Raadal.M, Veerkamp.J, Hosey.MT,
Poulsen.S
EAPD Guidelines on sedation in Paediatric dentistry.
6- Berthet.A, Francois.C, Droz.D, Manière.MC
Une solution pour traiter les enfants difficiles : la sédation consciente par
inhalation.
Le chirurgien dentiste de France, 2002, 1096(7) : 29-34.
7 – Annequin.D
Utilisation du protoxyde d’azote pour les actes douloureux en pédiatrie.
La douleur de l’enfant : quelles réponses ?
4ème journée UNESCO, 1995.
8- Hennequin.M, Manière.MC, Berthet.A, Tardieu.C, Lemaire.M,
Onody.P
Cadre médico-légal des indications de sédation par inhalation de
protoxyde d’azote en odontologie
Information dentaire, 2002, 25 :170-173.
9- 3- Berthet. A, Manière. MC
Sédation consciente par inhalation d’un mélange oxygène- protoxyde
d’azote (81- 104)
Réussir le traitement de la douleur et de l’anxiété chez l’enfant
Ed Quintessence, 2006.
10- Houpt. MI, Limb.R, Livingston.RL
Clinical effects of nitrous Oxide Conscious Sedation in children
Pediatric Dentistry, 2004, 26(1): 29-36.
11- Kupietzky.A, Tal.E, Shapira.J, Ram.D
Fasting state and episodes of vomiting in children receiving nitrous oxide
for dental treatment
Pediatr dent.2008, 30(5): 414-9.
12- Onody.P, Gil.P, Hennequin.M
Safety of inhalation of a 50% nitrous oxide/ oxygen premix. A prospective
survey of 35 828 administrations
Drug safety 2006, 29(7): 633-40.
13- Rowland.AS, Baird.DD, Weinberg.CR, Shore.DL, Shy.CM, Wilcox.AJ
Reduced fertility among women employed as dental assistants exposed
to high levels of nitrous oxide
N Engl J Med 1992, 327: 993-7.
14- Atash R, Vanden Abbeele A.
Sedation with 50 % nitrous oxide/oxygen in pediatric dentistry.
Rev Med Brux, 2008, 29(4): 257-61.
15-Collado.V, Faulks.D, Hennequin.M
Choisir la procédure de sédation en fonction des besoins du patient
Réalités cliniques, 2005, 16(3) :201-19.
16- Collado.V, Onody.P, Faulks.D, Koscielny, Hennequin.M
Effets des administrations réitérés d’un mélange équimolaire N2O/O2
(kalinox®) au cours des soins dentaires.
Les cahiers de l’ADF, 2004, 16-17 : 26-31.
17- Collado.V , Hennequin.M , Faulks.D, Mazille MN, Nicolas E,
Koscielny S, Onody P.
Modification of behavior with 50% conscious N2O/O2 sedation over
repeated visits for dental treatment a 3-year prospective study.
J Clin Psychopharmacol, 26(5), 2006:474-81.








