H. MECHAKRA *, N. SALAH DERRADJI *, F. NOUIOUA *, L. MERDES *, Kh. KAOUN **
* Service de prothèse
Clinique Dentaire Saouli Abdelkader
CHU Annaba - ALGÉRIE
** Service de technologie de laboratoire de prothèse adjointe
CCTD du CHU Ibn Rochd
Faculté de Médecine Dentaire
Université Hassan II Casablanca - MAROC
RÉSUMÉ
Dans le cas d’une réhabilitation prothétique complète, l’anamnèse, les examens cliniques et les examens complémentaires sont le point de départ d’une procédure codifiées qui permet de réaliser un diagnostic, puis de proposer différentes solutions thérapeutiques. Ce n’est qu’après évaluation indépendante du poids de chacun des facteurs impliqués qu’une prise de décision sur le plan thérapeutique doit être mise en place et ensuite contrôlée. L’objectif de cet article est d’appliquer cette démarche décisionnelle à un patient anciennement appareillé nécessitant un rétablissement de la dimension verticale d’occlusion.
INTRODUCTION
La perte de la dimension verticale de l’étage inférieur du visage se traduit immédiatement par des conséquences esthétiques, mais aussi fonctionnelles, voire pathologiques. Dès lors qu’elle est constatée, la réévaluation puis la temporisation doivent précéder la réalisation prothétique qui assurera le retour à un équilibre des étages de la face. Cette perte de dimension verticale est le plus souvent la conséquence d’une restauration prothétique inadéquate pathogène et des abrasions des structures prothétiques artificielles.
Le succès de la prothèse complète est principalement dépendant du contrôle neuromusculaire de la sphère orale (mouvements involontaires des muscles, rigidité musculaire) et du déficit salivaire (xérostomie) qui compromettent la réalisation et l’adaptation prothétique.
Un autre défi se pose lorsque des prothèses existantes doivent être remplacées car elles sont perdues ou sont devenues insalubres, usées. L'apprentissage de nouvelles habiletés motrices nécessite une capacité d’adaptation, qui peut être compromise à un niveau d’âge très élevé.
Par conséquent, la capacité d'adaptation à une prothèse de remplacement qui est différente dans la forme et la fonction peut être considérablement compromise et peut causer de la frustration à la fois pour le patient et le dentiste. Par exemple dans les cas où la dimension verticale avec d’anciennes prothèses reste satisfaisante mais que l’instabilité est causée par un défaut d’adaptation au tissu sous-jacent on préfèrera réaliser un rebasage prothétique plutôt que de nouvelles prothèses avec les difficultés d’adaptation que cela comporte.
Le but de ce travail est de présenter, une démarche décisionnelle par le biais d’une réhabilitation prothétique, afin de rétablir l’harmonie du visage et corriger les troubles occlusaux et fonctionnels, sans pour autant nuire aux éléments environnants ou aggraver une pathologie (6,8).
CAS CLINIQUE
Première phase : Entretien et anamnèse générale
La communication avec la patiente est améliorée en utilisant des questions fermées avec suffisamment de temps accordé pour répondre. Une communication efficace est importante pour la motivation du patient.
Il s’agit de la patiente K.S âgée de 40ans femme au foyer se présente en consultation. pour un avis concernant des douleurs musculaires au niveau de la nuque et des ATM associées à un proglissement mandibulaire, et des chéilites angulaires bilatérales qu’elle traite sans succès depuis plusieurs mois malgré un traitement antifongique local.
Sur le plan général, elle ne présente aucune pathologie d’ordre général.
• L’examen clinique exobuccal montre :
- Un visage symétrique avec un étage inférieur caractérisé par un sillon naso-génien très marqué et une absence de soutien des commissures labiales par les prothèses existantes,
- Une perte de dimension verticale de l’étage inférieur de la face (Fig. 1),
- Perlèches bilatérales (Fig. 2),
- Des dents maxillaires discrètes, lors du sourire,
- Un craquement des articulations temporo -mandibulaires,
- Une ouverture buccale d’une amplitude de 4 doigts,
- Chemin de fermeture en baïonnette,
- Aucune adénopathie n’a été décelée.
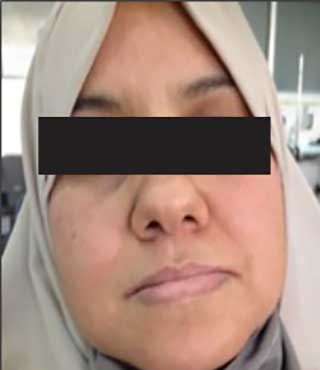 Fig.1 : Affaissement de l’étage inférieur de la face. Fig.1 : Affaissement de l’étage inférieur de la face. |
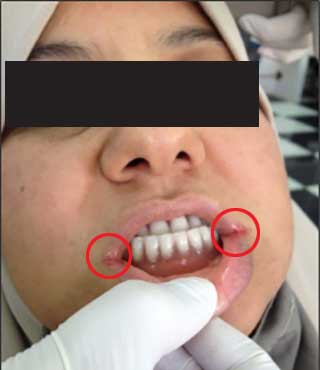 Fig.2 : Perlèches bilatérales dues à la DVO sous-évaluée. Fig.2 : Perlèches bilatérales dues à la DVO sous-évaluée. |
• L’examen endobuccal a révélé :
- Une crête maxillaire et mandibulaire de classe I (Fig. 3)
- Une voûte palatine en U peu profonde,
- En outre, il n’a pas été diagnostiqué de stomatite sous prothétique.
• L’examen des prothèses existantes montre que :
- La réalisation de la prothèse date depuis 11 ans,
- Des prothèses aux dimensions sous évaluées (Fig. 4),
- Au niveau de la prothèse maxillaire, les dents étaient abrasées,
- L’hygiène était correcte.
|
|
|
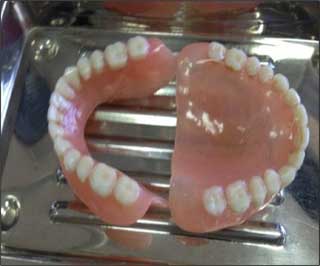 Fig.4 : Bases prothétiques aux dimensions sous-évaluées. Fig.4 : Bases prothétiques aux dimensions sous-évaluées. |
|
• Examens complémentaires
Un bilan radiographique panoramique montre que :
- La tête des condyles est normale,
- Les condyles sont en place (Fig. 5),
- Les crêtes sont très résorbées mandibulaires.
|
|
|
|
|
|
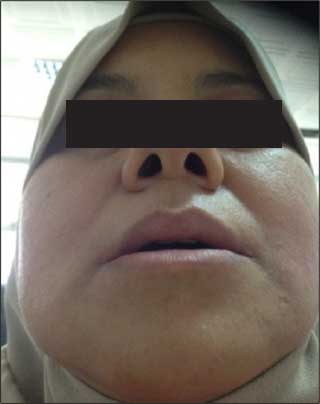 Fig.8 : Niveau haut du POP. Fig.8 : Niveau haut du POP. |
 Fig.9 : Affaissement de l’étage inférieur. Fig.9 : Affaissement de l’étage inférieur. |
• Examen occlusal
- - Plan d’occlusion prothétique :
- Prothèse maxillaire (niveau haut) : orientation correcte, dents abrasées (Fig: 6),
- Lors de la fermeture occlusale, proglissement mandibulaire (Fig. 7),
- Prothèse mandibulaire (niveau bas) (Fig. 8).
- - Dimension verticale d’occlusion affaissée (Fig. 9) :
Deuxième phase : Diagnostic et décision thérapeutique
• Diagnostic
L’entretien, l’examen clinique et les examens complémentaires, permettent d’établir un diagnostic. Cette patiente présente un affaissement de la DVO, proglissement mandibulaire. On note par ailleurs des perlèches, favorisées par le contexte humide et chaud du pli commissural. D’autres étiologies ont été écartées grâce au suivi régulier de la patiente pendant la phase de temporisation. La disparition progressive des chéilites au cours des premières semaines suivant l’augmentation de la DVO a confirmé notre premier diagnostic. Toutes ces données sont explicitées à la patiente pour convenir d’un accord commun d’un traitement adapté. Après discussion, la patiente a donné son consentement pour entamer le traitement prothétique envisagé.
• Décision thérapeutique-Pronostic
La décision thérapeutique prise est celle d’une réhabilitation globale maxillaire et mandibulaire à l’aide d’une prothèse amovible complète. Son but est de rétablir la dimension verticale d’occlusion et de recréer l’ensemble des fonctions dans un contexte esthétique amélioré. Dans notre cas, la position de référence est nécessairement la relation centrée à une dimension verticale correcte. Lorsque chez le sujet édenté les références de dimension verticale ont disparu il convient de rechercher une dimension qui correspond plutôt à un intervalle remplissant les critères physiologiques et esthétiques. La DVO peut être déterminée directement, essentiellement par l’appréciation esthétique, ou indirectement en évaluant la dimension verticale de repos (DVR), à laquelle on soustrait l’espace libre d’inocclusion (ELI).
Pour déterminer la DVR il est demandé à la patiente la détente musculaire la plus complète possible, les lèvres légèrement entrouvertes, en lui demandant de respirer lentement par la bouche. Le patient âgé présente généralement une certaine « atonie » musculaire ainsi qu’une certaine crainte. Il est donc préférable de privilégier les exercices respiratoires sans réclamer de déglutition. La déglutition sera utilisée lors du test de l’espace libre après réglage définitif des bases et accoutumance de la patiente à leur port. Les techniques phonétiques sont à exclure avec ce type de sujet. Lors du choix de la dimension verticale il est important de prendre en compte la posture plus ou moins voûtée de la patiente car elle entraîne une réduction de l’espace libre d’inocclusion. Il faut donc un peu sous-évaluer la dimension verticale d’occlusion afin de maintenir l’espace libre d’inocclusion. « L’atonie » musculaire que présente le sujet âgé entraîne un abaissement du plan d’occlusion. De plus, du fait de l’augmentation du volume de la langue à priori liée à son rôle privilégié dans la mastication et la phonation chez l’édenté, le choix du plan d’occlusion sous la langue peut être une solution pour favoriser la rétention et la stabilité de la prothèse mandibulaire.
Troisième phase : les traitements prèprothétiques
Un plan de traitement prèprothétique a été proposé à la patiente.
Ce traitement incluait différentes étapes suivantes, dont la :
- Motivation à l’hygiène des muqueuses ;
- Prescription d’exercices musculaires ;
- Mise en condition neuro-musculoarticulaire avec rétablissement de la dimension verticale;
- Mise en condition tissulaire (1,2,6).
• Adaptation des prothèses existantes :
Dans un premier temps : les prothèses existantes vont servir à la mise en condition neuromusculo-articulaire et tissulaire
Cette étape comprend différents temps :
Premier temps : A J1 mise en condition neuromusculaire et articulaire
- Correction des prothèses existantes jugées favorables, par la réalisation d’un plan de morsure au niveau mandibulaire par rajout de résine blanche autopolymérisable sur les surfaces occlusales des dents mandibulaires à une dimension verticale correcte située dans un espace optimal permettant la relaxation des élévateurs, en Relation Centré du jour (Fig. 10).
Ce dernier va créer un nouveau reflexe d’occlusion et fait oublier rapidement tous les réflexes erronés des occlusions précédentes (5).
Contacts bilatéraux simultanés répartis de manière homogène sur le plan évalués par le ressenti de la patiente et le papier à articuler (Fig. 10).
|
|
|
|
|
|
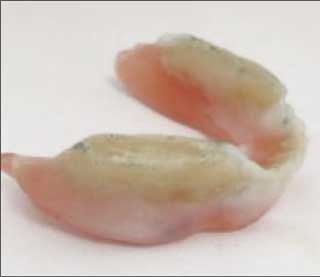 Fig.13 : Modelé en harmonie avec la dynamique musculaire de la langue et la sangle labio-jugale. Fig.13 : Modelé en harmonie avec la dynamique musculaire de la langue et la sangle labio-jugale. |
|
Deuxième temps : mise en condition tissulaire
Une fois la mise en condition neuro-musculo-articulaire est réglée on passe à la mise en condition tissulaire qui consiste :
• Préparation de la résine plastique à prise retardée de type HYDROCAST selon les instructions du fabricant et selon les proportions recommandées (4) (Fig. 11).
• Garnissage de l’intrados des prothèses afin de compenser successivement toute modification des contacts occluso-articulaires pouvant intervenir au cours du déplacement des condyles vers leur position la plus haute, non forcée (Fig. 12),
• Garnissage des surfaces polies stabilisatrices vestibulaires et linguales, afin de remettre les organes para prothétiques dans leur position la plus physiologique possible pour augmenter la stabilité mais aussi pour une meilleure évaluation de la dimension verticale.
• Les versants vestibulaires et linguaux de la prothèse mandibulaire ont été enduits, sans excès, de résine à prise retard en phase plastique (Fig. 13). Des tests spécifiques ont alors été demandés à la patiente selon le protocole décrit ci-dessous :
- La prothèse mandibulaire est centrée en occlusion avec l’arcade antagoniste et la patiente est priée de déglutir à 2 ou 3 reprises afin de plaquer la prothèse sur sa surface d’appui et d’enregistrer la contraction de la base de la langue ;
- Une ouverture maximale enregistre les rapports prothétiques avec l’insertion postérieure du buccinateur, les fibres antérieures du masséter et le ligament ptérygo-maxillaire ;
- - La prononciation du phonème « sis », accompagnée de la rétraction des commissures vers l’arrière, enregistre la convexité du buccinateur.
• Les zones transparentes laissant apparaître la résine rose ont été corrigées par soustraction (2,5,7) (Fig. 14), puis enduites de matériau de consistance légèrement plus fluide. La prothèse a été remise en bouche, et la même dynamique musculaire répétée.
• Après réinsertion de la prothèse en bouche, une répartition harmonieuse des charges occlusales sur tout le plan de morsure par une équilibration statique puis dynamique est effectuée (Fig. 15)
• La Mise en condition a été effectuée en plusieurs séances, durant lesquelles on équilibre la charge occlusale soit par rajout ou par soustraction de résine.
• Parallèlement, des exercices musculaires ont été prescrits à la patiente. La patiente est priée de pratiquer trois fois par jour pendant deux minutes les exercices suivants :
- ouverture maximale de la bouche maintenue aussi longtemps que possible jusqu'à fatigue des muscles abaisseurs, puis retour à la position d’occlusion,
- mouvements de latéralité droite et gauche suivis d’un retour à la position d’occlusion,
- mouvement de protraction mandibulaire extrême maintenu aussi longtemps que possible avec retour à la position d’équilibre.
|
|
|
|
|
|
 Fig.17 : Plan d’occlusion matérialisé par rapport à la référence musculaire. Cette empreinte sera coffrée dans les trois dimensions puis coulée et sera exploitée lors de la réalisation de la prothèse d’usage. Fig.17 : Plan d’occlusion matérialisé par rapport à la référence musculaire. Cette empreinte sera coffrée dans les trois dimensions puis coulée et sera exploitée lors de la réalisation de la prothèse d’usage. |
|
Ces exercices permettent de faciliter le retour progressif de la mandibule par rapport au maxillaire vers une position la plus centrée et la plus voisine de celle existant avant la perte des organes dentaires.
À J 3, la prothèse est soigneusement examinée et toutes les zones de surpression sont réduites en épaisseur. Quelques gouttes de Flow Control sont déposées sur l’hydrocast pour le ramollir et pour éviter son renouvellement. Un nouvel apport de matériau conditionneur est déposé au niveau de ces zones dégarnies (intrados, surfaces polies), l’insertion en bouche, le centrage et une nouvelle équilibration statique et dynamique sont alors effectuées (1,2). Cette opération sera renouvelée jusqu’à recul de la mandibule et l’obtention d’un modelé en harmonie avec la dynamique musculaire de la langue et de la sangle labio-jugale.
À j15, la patiente a manifesté son entière satisfaction par rapport aux douleurs.
L’enregistrement de l’intrados et des surfaces polies stabilisatrices a représenté une véritable empreinte ambulatoire.
- Fin de la mise en condition tissulaire et articulaire,
- À ce stade du traitement, la mesure de la dimension verticale d’occlusion qui a été validée a été entreprise. Cette mesure a été faite entre les deux insertions des freins inferieur et supérieur, la prothèse transitoire étant en bouche.
- Surfaçage de la surface d’appui y compris celui des organes paraprothétiques à l’aide d’un élastomère de basse viscosité, coffrage de l’empreinte, coulée puis réalisation des clés vestibulaire et linguale (Fig. 16).
- Le niveau et l’orientation du plan d’occlusion ont été tracés sur la prothèse mandibulaire par rapport aux références musculaires (Fig. 17).
Quatrième phase : Réalisation des prothèses d’usage
Élaboration des prothèses d’usage :
La réalisation des prothèses complètes d’usage est entamée selon les séquences Conventionnelles suivantes :
- Réalisation des empreintes préliminaires puis secondaire au maxillaire (Fig. 18),
- Réalisation des maquettes d’occlusion (Fig. 19),
- La détermination de la dimension verticale d’occlusion est facilitée par la mesure préalable faite au moyen des prothèses provisoires (Fig. 20),
- Transfert du modèle maxillaire à l’aide de la table de montage (Fig. 21),
- Transfert de la relation intermaxillaire sur un articulateur semi adaptable (quick- master) (Fig. 22),
- Indication du rapport des crêtes avant le traitement et après (Fig. 23),
- Le montage des dents prothétiques mandibulaires est fait à l’intérieur des clés (Fig. 24), en respectant le concept de l’occlusion intégralement équilibrée.
- Essai du montage en bouche (Fig. 25),
- Après, polymérisation, les prothèses sont équilibrées sur articulateur selon le concept balancé puis posées en bouche (Fig. 26),
- Des conseils sont donnés à la patiente lors du port de la prothèse pendant la 1ère semaine :
* pas de port nocturne des prothèses
* pas de mastication des aliments durs pendant 48H jusqu’à ce que la prothèse fasse son lit
- Gestion des doléances apportées par la patiente au cours des deux premières semaines après la pose de la prothèse
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
|
 Fig.26 : Sourire de satisfaction de la patiente. Fig.26 : Sourire de satisfaction de la patiente. |
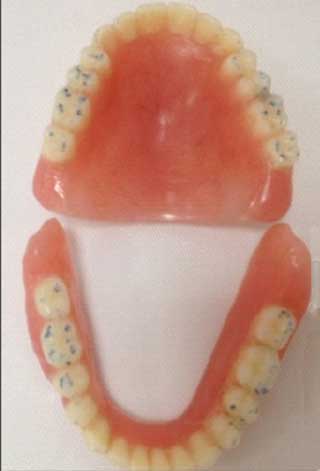 Fig.27 : Prothèses polymérisées puis équilibrées. Fig.27 : Prothèses polymérisées puis équilibrées. |
Après quatre mois de port de la prothèse, les signes cliniques pour lesquelles la patiente a consulté ont totalement disparu. De plus, la patiente rapporte son entière satisfaction esthétique et fonctionnelle (Fig. 27). Des contrôles sont nécessaires pour maintenir la DV et une position condylienne physiologique.
DISCUSSION / CONCLUSION
La perte progressive de la dimension verticale d’occlusion se traduit par différents signes cliniques, parmi lesquels la présence de perlèches, des douleurs musculo-articulaires et atteintes candidosiques labiales.
Le rétablissement correct de la dimension verticale d’occlusion demande une prise en charge particulière qui passe obligatoirement par la mise en place d’une restauration provisoire, pour valider les options choisies, tant sur le plan fonctionnel qu’esthétique. En absence d’une phase transitoire évolutive, toute manipulation s’avère risquée et peut engager la responsabilité du clinicien (8).
Pour ce cas clinique, il a été décidé d’exploiter les prothèses complètes existantes modifiées pour les rendre plus fonctionnelles, puis les utiliser comme des prothèses provisoires de mise en condition neuromusculo-articulaire et tissulaire dans le but d’assainir le contexte anatomophysiologique, et de tester les nouveaux rapports mandibulo-maxillaires, ainsi que la réponse musculaire.
BIBLIOGRAPHIE
1- Bendfil F, Merzouk N, RahmaniI E, Benamar A, Aabdebine A. Intérêt de la mise en condition tissulaire dans la remise en état des muqueuses buccales. Actual Odonto-Stomatol 2003; 222: 139-150.
2- Besse F, Dupuis V. Mise en condition tissulaire non chirurgicale en PAT. Clinic 2002: 23 (5): 319-324.
3- Budtz-Jorgensen E, Clavel R. La prothèse totale. Théorie, pratique et aspects médicaux. Paris : édition Masson 1995
4- Grimonster J. Les conditionneurs tissulaires et leurs emplois en prothèse adjointe. Actual Odonto-Stomatol 1997; 200: 655-669.
5- Lejoyeux J, Lejoyeux R. Mise en condition en prothèse amovible. Masson édit, Paris, 1993.
6- Makzoumé.J La dimension verticale en prothése totale
Cahier de prothése n°109 mars 2000.
7- Olivier HUE, Marie violaine Berteretche.Prothése Compléte Réalités clinique solutions thérapeutique Quintessence International, 2004
8- O.Etienne, S.Lefevre, F.Trotzier Restaurer la dimension verticale
Cahier de prothèse n°150juin 2010.

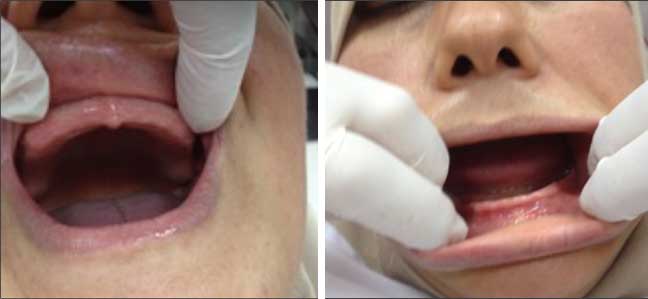 Fig.3 : Crête maxillaire et mandibulaire de classe I.
Fig.3 : Crête maxillaire et mandibulaire de classe I.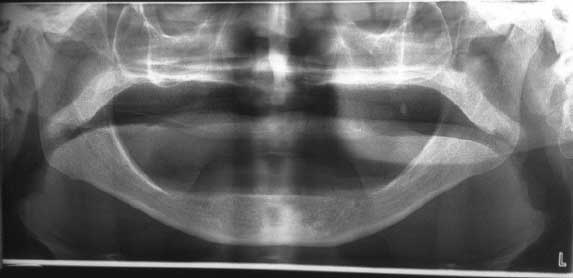 Fig.5 : Cliché panoramique.
Fig.5 : Cliché panoramique.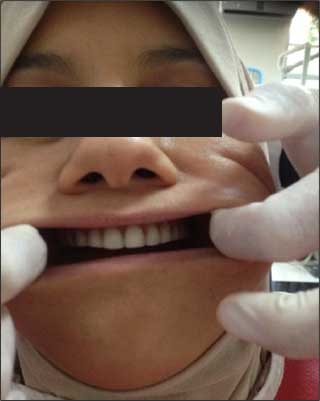 Fig.6 : Orientation correcte du POP.
Fig.6 : Orientation correcte du POP. Fig.7 : Proglissement mandibulaire.
Fig.7 : Proglissement mandibulaire.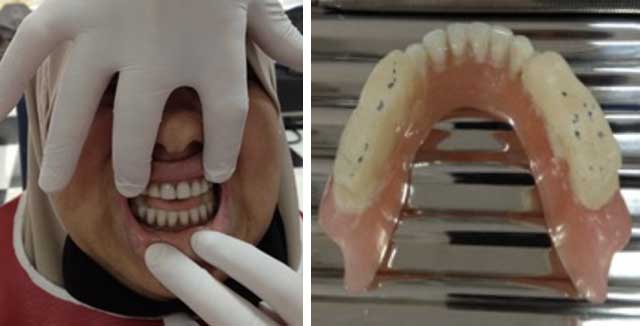 Fig.10 : Plan de morsure mandibulaire.
Fig.10 : Plan de morsure mandibulaire.  Fig.11 : Résine à prise retardée type HYDRO-CAST.
Fig.11 : Résine à prise retardée type HYDRO-CAST.  Fig.12 : Intrados prothétique garni d’hydrocast.
Fig.12 : Intrados prothétique garni d’hydrocast.  Fig.14 : Correction par soustraction de résine rose.
Fig.14 : Correction par soustraction de résine rose.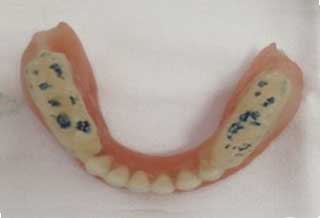 Fig.15 : Équilibration statique et dynamique des charges occlusales.
Fig.15 : Équilibration statique et dynamique des charges occlusales. Fig.16 : Empreinte de surfaçage.
Fig.16 : Empreinte de surfaçage. Fig.18 : Réalisation des empreintes préliminaire et secondaire de l’arcade maxillaire et coulée.
Fig.18 : Réalisation des empreintes préliminaire et secondaire de l’arcade maxillaire et coulée.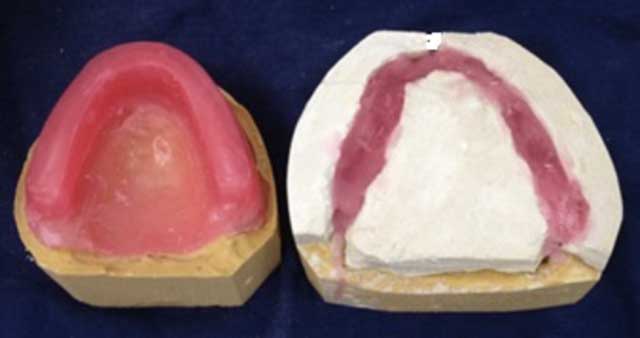 Fig.19 : Réalisation des maquettes d’occlusion.
Fig.19 : Réalisation des maquettes d’occlusion.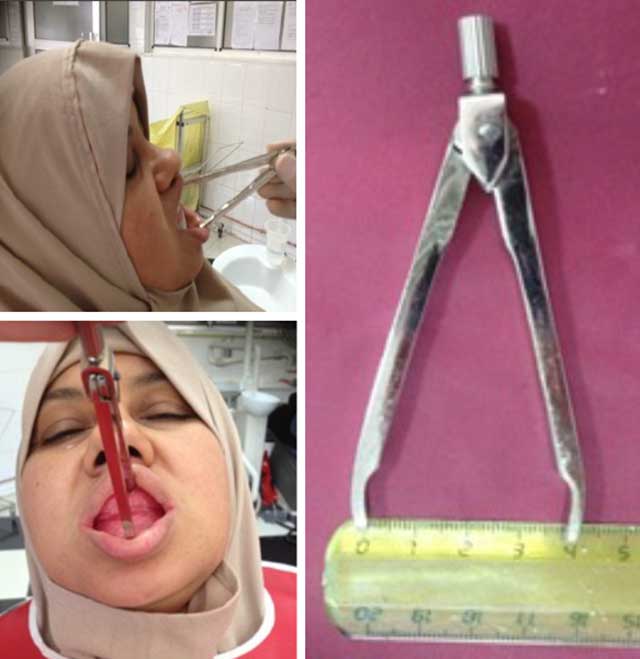 Confirmation de la mesure de la DV retenue.
Confirmation de la mesure de la DV retenue. Fig.21 : Transfert du modèle maxillaire à l’aide de la table de montage.
Fig.21 : Transfert du modèle maxillaire à l’aide de la table de montage.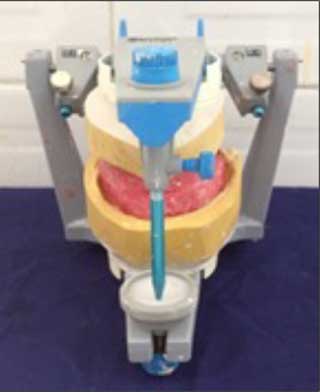 Fig.22 : Enregistrement et transfert de la relation inter maxillaire sur articulateur semi adaptable (QUICK MASTER).
Fig.22 : Enregistrement et transfert de la relation inter maxillaire sur articulateur semi adaptable (QUICK MASTER).  Fig.23 : Rapport de crêtes.
Fig.23 : Rapport de crêtes.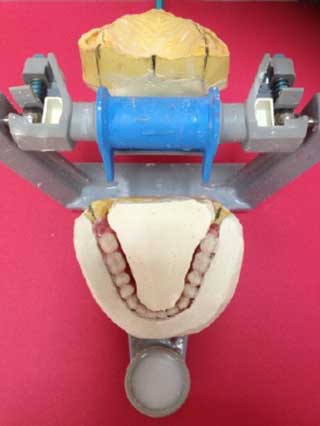 Fig.24 : Dents mandibulaires occupant le couloir prothétique.
Fig.24 : Dents mandibulaires occupant le couloir prothétique. 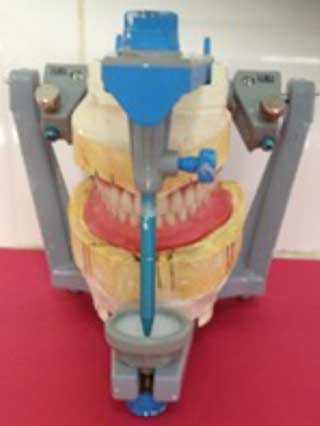 Fig.25 : Montage sur Articulateur.
Fig.25 : Montage sur Articulateur. 






