W. MAHFOUD, M. KHAZANA, I. BENYAHYA
Service d’Odontologie Chirurgicale,
Centre de Consultation et de Traitement Dentaire CHU Ibn Rochd Casablanca.
Faculté de médecine dentaire de Casablanca - MAROC ,
Université Hassan II
RÉSUMÉ
Les kératokystes odontogènes sont des lésions agressives et fréquentes avec une forte tendance aux récidives en particulier dans leur forme majoritaire parakératinisée. Il est classé par l’OMS en troisième position par ordre de fréquence dans la catégorie des lésions kystiques.
Le plus souvent, il est de découverte fortuite avec un tableau clinique assez pauvre. Les modalités de prise en charge de ces kystes sont diverses et dépendent de plusieurs facteurs .
Ce travail rapporte le cas d’un patient, présentant un kératokyste mandibulaire, traité au service d’odontologie chirurgicale du centre de consultation et de traitement dentaire de Casablanca avec un recul de 20 mois.
Mots clefs : kératokyste, chirurgie orale/ keratocyst, oral surgery.
INTRODUCTION
Les kératokystes odontogènes (KO) ont été accepté comme des lésions néoplasiques dans la classification des tumeurs de la tête et du cou de l'organisation mondiale de la santé (OMS) de 2005 et a été appelé tumeur odontogène kératokystique (1).
Cependant, dans la dernière édition publiée en janvier 2017, la tumeur odontogène kératokystique a été replacée dans la catégorie des kystes (2).
Son taux de récidive relativement élevé et une croissance potentiellement destructrice étaient les résultats à l'appui d'une nature putativement néoplasique. C’est pour cette raison qu’il existe autant de controverse par rapport à la classification du kératokyste. Toutefois, le groupe de consensus a conclu que les preuves étaient insuffisantes pour étayer l'origine néoplasique de cette lésion kystique et que des recherches supplémentaires sont nécessaires (3).
Cet article rapporte le cas d’un kératokyste mandibulaire traité par chirurgie conservatrice avec un suivi à 20 mois.
OBSERVATION
Un patient de 65 ans s’était présenté en consultation au service d’Odontologie Chirurgicale du Centre de Consultation et de Traitements Dentaires (CCTD) du CHU Ibn Rochd de Casablanca, pour une douleur au niveau de la région mandibulaire gauche irradiante vers la région temporale. Le patient rapportait avoir des douleurs spontanées depuis un mois, ne cédant pas aux antalgiques. Il présentait un bon état général apparent sans aucun antécédent particulier.
L’examen exo-buccal ne révélait pas d’asymétrie notable ou de troubles de la neurosensibilité. L’examen des aires ganglionnaires était négatif.
L’examen endo-buccal mettait en évidence la présence de la linéa alba, reflet de la ligne d’occlusion des dents sur la muqueuse jugale. L’examen des autres muqueuses était sans particularité. À L’examen dentaire, on a noté l’absence des dents de sagesses mandibulaires et maxillaires. À la palpation, il n’y avait aucun point douloureux ni tuméfaction (Fig. 1a et b). Le test de vitalité de la 37 et la 36 était positif.
 Fig.1a et 1b : Examen clinique endobuccal ne montrant aucune particularité. Fig.1a et 1b : Examen clinique endobuccal ne montrant aucune particularité. |
La radiographie panoramique montrait une lésion radioclaire bien délimitée, entourée par un liseré de condensation périphérique s’étendant, dans le sens mésio-distal, de la racine distale de la 37 jusqu’à la moitié du corps du ramus et dans le sens horizontal de la crête jusqu’au canal alvéolaire inférieur. Cette image englobait la 38 incluse horizontalement (Fig. 2).
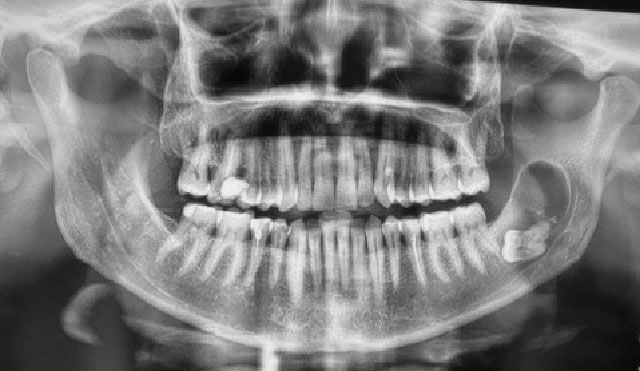 Fig.2 : Radiographie panoramique prise le 06/02/2020. Fig.2 : Radiographie panoramique prise le 06/02/2020. |
La tomodensitométrie par faisceau conique (CBCT, Cone Beam) permettait de mettre en évidence une lésion radioclaire bien limitée, l’amincissement des corticales surtout la corticale interne ainsi que la position d’inclusion de la 38 qui présente un contact avec le nerf alvéolaire inferieur au niveau de la racine mésiale (Fig. 3).
A ce stade les diagnostics évoqués étaient l’améloblastome et le kératokyste, sans écarter toutes lésions d’allure kystique.
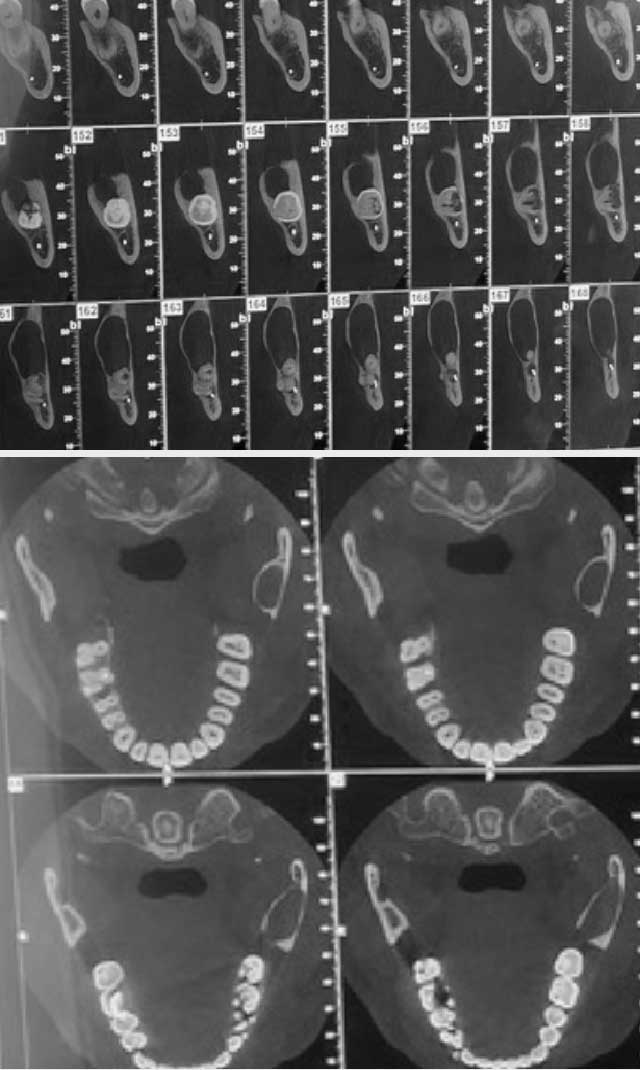 Fig.3 : Tomodensitométrie par faisceau conique montrant l’amincissement des corticale ainsi que le trajet du nerf alvéolaire inférieure qui est en rapport avec la dent de sagesse incluse. Fig.3 : Tomodensitométrie par faisceau conique montrant l’amincissement des corticale ainsi que le trajet du nerf alvéolaire inférieure qui est en rapport avec la dent de sagesse incluse. |
Le traitement a consisté en l’énucléation de la lésion kystique avec extraction de 38 incluse sous anesthésie locorégionale.
En macroscopie, la pièce opératoire était de consistance ferme avec des contours irréguliers, elle pesait 5 grammes et mesurait 2,5 x 1,5 cm (Fig. 4).
En microscopie , la lésion révélait une paroi kystique, fibreuse, œdémateuse, inflammatoire, siège d’un infiltrat essentiellement lymphocytaire et plasmocytaire autour de structures vasculaires régulières. Cette paroi est tapissée partiellement par un revêtement malpighien, ulcéré par endroit, papillomateux, acanthosique et dépourvu d’atypies.
Le diagnostic histologique était en faveur d’un kératokyste.
Le contrôle à 10 jours montrait une bonne cicatrisation (Fig. 5), le patient rapportait une légère hyposensibilité du territoire du nerf alvéolaire inférieur gauche, qui a disparu 3 semaines après.
|
|
|
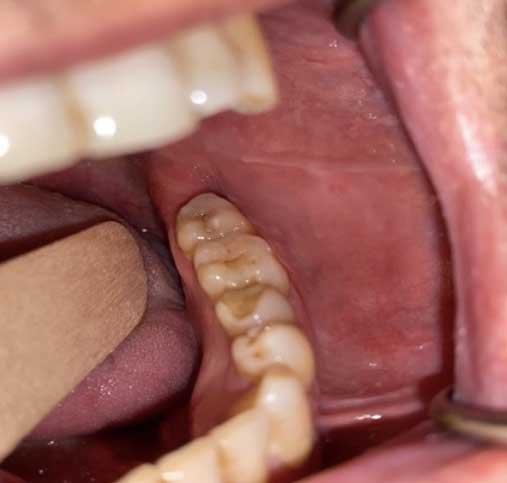 Fig.6 : Contrôle post opératoire à 5 mois. Fig.6 : Contrôle post opératoire à 5 mois. |
Les examens clinique et radiologique panoramique de contrôle à 5 mois montraient une muqueuse de recouvrement saine et bien cicatrisée, ainsi qu’un début de reminéralisation osseuse au niveau du site de la lésion (Fig. 6).
Les test de vitalité de la 36 et 37 étaient positifs.
Le contrôle radiologique à 20 mois montre une image radio-opaque, signe d’une régénération osseuse, cependant au niveau du ramus on note la persistance d’une image radioclaire (Fig.7).
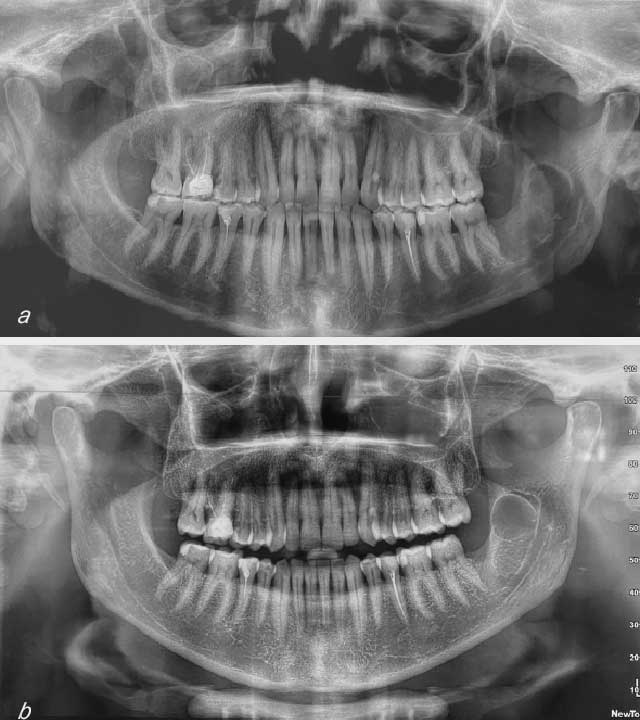 Fig.7 : Fig.7 :a) Radiographie panoramique de contrôle à 5 mois : On note un début de reminéralisation osseuse. b) Radiographie de contrôle à 20 mois : On note une densité osseuse homogène avec persistance d’une image radio-claire au niveau de la branche montante. |
COMMENTAIRE
Les kératokystes odontogènes liés au développement ont été décrits pour la première fois par Philipsen en 1956 (4). Ce sont des lésions intra-osseuses bénignes. Les KO sont dérivés de la lame dentaire ou de ses vestiges et de l’assise basale de l'épithélium buccal (2) et représentent entre 10% et 20% de toutes les lésions kystiques du maxillaire (5).
La répartition par âge est considérablement large, avec un pic d'incidence au cours de la troisième décennie de la vie et une légère prédominance masculine (6). La mandibule est plus souvent affectée que le maxillaire, avec une fréquence allant jusqu'à 70% pour le ramus (7), données retrouvées dans notre cas.
L'examen clinique est souvent peu évocateur en raison de la pauvreté de la symptomatologie, comme dans notre cas. Mais lorsque la taille de la lésion devient plus importante, le kératokyste peut devenir symptomatique et se manifester par une inflammation, une douleur, une sensation d’inconfort ou un écoulement spontané de liquide kystique par fistulisation (8).
Sur le plan radiographique, les KO se présentent souvent sous forme de lésions radioclaires uniloculaires ou multiloculaires bien définies, délimitées par des marges corticales. Les lésions uniloculaires sont prédominantes, ce qui est le cas de notre patient (9). En radiographie panoramique, les KO uniloculaires mandibulaires peuvent montrer des septa peu nombreux et incomplets, disposés perpendiculairement au grand axe de la lésion, pouvant donner l’aspect de lésion bifocal (6).
Malgré leur comportement agressif, le kératokyste se caractérise par son manque de caractère expansif, en raison de leur capacité à se propager le long de l'espace intramédullaire «croissance en longueur de l'os» (10). C’est pour cette raison qu’on observe que l’amincissement des corticales dans le cas présenté. La littérature a rapporté que la perforation de l'os cortical n'est pas une caractéristique inhabituelle, avec une incidence peropératoire variant de 39 à 51% (11).
les KO provoquent rarement une résorption radiculaire des dents adjacentes (6). Environ 30% de ces kystes sont associés à au moins une dent incluse, le plus souvent les troisièmes molaires (9,11). Cependant dans notre cas, la résorption radiculaire de la 37 est due au rapport étroit avec la couronne de la 38 incluse.
Le kératokyste peut prendre deux formes histologiques en fonction du type de kératinisation : le parakératosique ou l’orthokératosique. Dans sa forme parakératosique, on parle de tumeur odontogénique kératosique qui est le plus souvent caractérisé par la présence de plusieurs KO, généralement associée au syndrome du carcinome basocellulaire (NBCCS), également connu sous le nom de syndrome de Gorlin-Goltz, une maladie multisystémique autosomale dominante (6).
Le traitement est chirurgical et vise à réduire le risque de récidive tout en minimisant, en même temps, la morbidité du patient. À l'heure actuelle, il n'y a pas de consensus sur la meilleure modalité de traitement. Différents facteurs participent au choix du traitement le plus approprié, notamment la taille et la localisation de la lésion, l’aspect radiologique (uniloculaire ou multiloculaire), la présence de perforation corticale et l'âge du patient (6).
Dans une revue systématique de la littérature, Johnson et al. ont montré que l'énucléation est associée au taux de récurrence le plus élevé d'environ 30%, suivi de la marsupialisation seule avec un taux de récidive d'environ 18%. L'association de l'énucléation de la lésion avec la technique complémentaire de cautérisation chimique avec la solution de Carnoy, un mélange de chloroforme, d'éthanol absolu, d'acide acétique glacial et de chlorure ferrique, a considérablement réduit les taux de récidive à environ 8% (12).
La résection chirurgicale, à la fois marginale et segmentaire, est liée au taux de récidive le plus faible, mais doit être réservée au retraitement des patients souffrant de multiples lésions récurrentes (12).
Selon la littérature, la plupart des récidives surviennent dans les 5 à 7 premières années après le traitement. Pour cette raison, une surveillance radiographique périodique des patients traités chirurgicalement est recommandée chaque année pendant les 5 premières années et au moins tous les 2 ou 3 ans par la suite (10). En ce qui concerne notre cas, l’image radioclaire au niveau de la branche montante peut être due à une mauvaise ossification ou une régénération osseuse spontanée incomplète comme il ne faut pas exclure la notion de récidive. Le patient est toujours suivi cliniquement chaque six mois et radiologiquement chaque année.
Ces récidives peuvent s'expliquer par différentes causes : Morphologiquement, la parakératinisation, la prolifération accrue de l'épithélium de la muqueuse, le bourgeonnement de cet épithélium vers le tissu conjonctif sous-épithélial et les lésions satellites à l'intérieur de la paroi des kystes ont été considérés comme des indicateurs de nature agressive. Les marqueurs immunohistochimiques associés aux néoplasies, Ki-67 et p53 ont montré une positivité plus fréquente et intense par rapport à d'autres kystes odontogènes (13).
CONCLUSION
Les kératokystes odontogènes sont des lésions bénignes d'origine odontogène représentant environ 10% de tous les kystes odontogènes et caractérisées par un comportement agressif.
Le taux de récidive relativement élevé, surtout après une chirurgie conservatrice, oblige à effectuer une surveillance radiographique périodique des patients avec OKC traités chirurgicalement, au moins pendant les 5 premières années.
BIBLIOGRAPHIE
1. Barnes LEJ, Eveson JW, Reichart P, Sidransky D: World Health Organization classification of tumors. Pathology and genetics of head and neck tumours. Lyon, IARC Press. 283-327, 2005
2. Wright JM, Vered M. Update from the 4th Edition of the World Health Organization Classification of Head and Neck Tumours: Odontogenic and Maxillofacial Bone Tumors. Head Neck Pathol 2017;11:68–277.
3. Speight PM, Takata T (2017) New tumour entities in the 4th edition of the World Health Organization Classification of Head and Neck tumours: odontogenic and maxillofacial bone tumours. Virchows Arch 472:331–339
4. Philipsen HP (1956) Om keratocyster (kolesteratomer) i kaeberne. Tandlaegebladet 60:963–971 )
5. Goyault G, Moser T, Lutz JC, Neuville A, Buy X, Freitas R, et al. Keratokyste odontogénique [Odontogenic keratocyst]. J Radiol 2007;88:1733–1735.
6. Andrea Borghesi ,Cosimo Nardi , Caterina Giannitto ,Andrea Tironi Roberto Maroldi , Francesco Di Bartolomeo, Lorenzo Preda Odontogenic keratocyst: imaging features of a benign lesion with an aggressive behaviour Insights into Imaging (2018) 9:883–897 https://doi.org/10.1007/s13244-018-0644-z
7. P.M. Brechard , G. Hervé , V. Descroix , G. Lescaille , A. Guyon . A non-syndromic case of maxillo-mandibular keratocysts J Oral Med Oral Surg 2020;26:8
8. Bornstein MM, Filippi A, Altermatt HJ, Lambrecht JT, Buser D. Le kératokyste odontogène: kyste odontogène ou tumeur bénigne. Rev Mens Suisse Odontostomatol. 2005;115(2):110–28.
9. Sánchez-Burgos R, González-Martín-Moro J, Pérez-Fernández E, Burgueño-García M (2014) Clinical, radiological and therapeutic features of keratocystic odontogenic tumours: a study over a de- cade. J Clin Exp Dent 6:e259–e264
10. Scarfe WC, Toghyani S, Azevedo B (2018) Imaging of benign odontogenic lesions. Radiol Clin North Am 56:45–62
11. Chirapathomsakul D, Sastravaha P, Jansisyanont P (2006) A review of odontogenic keratocysts and the behavior of recurrences. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 101:5–9
12. Johnson NR, Batstone MD, Savage NW (2013) Management and recurrence of keratocystic odontogenic tumor: a systematic review. Oral Surg Oral Med Oral Pathol Oral Radiol 116:e271–e276
13. Devrim Kahraman, Omer Gunhan, Bulent Celasun, A series of 240 odontogenic keratocysts: Should we continue to use the terminology of ‘keratocystic odontogenic tumor’ for the solid variant of odontogenic keratocyst? Journal of Cranio-Maxillofacial Surgery, June 2018, Pages 942-946

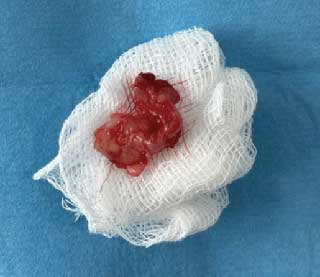 Fig.4 : Pièce opératoire.
Fig.4 : Pièce opératoire.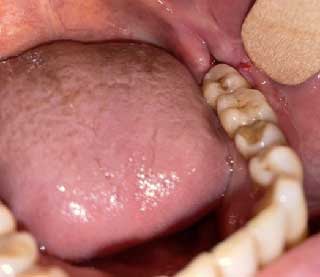 Fig.5 : Contrôle post opératoire à j 10.
Fig.5 : Contrôle post opératoire à j 10.






