M. KONATE; M. ELBOUHAIRI; I. BENYAHYA
Odontologie Chirurgicale ; Centre de Consultation et de
Traitements Dentaires ; CHU Ibn Roch Casablanca - Maroc
Université Hassan II
RÉSUMÉ
L’améloblastome est la tumeur odontogène la plus fréquente dans les pays en voie de développement et occupe la 2ème place après les odontomes dans les pays développés. Elle a été classée cliniquement en 3 groupes par l’OMS en 2017. La prise en charge de l’améloblastome est compliquée par le taux de récidive important associé à un traitement conservateur.
Par ailleurs le délai de consultation souvent allongé fait opter le plus souvent pour un traitement radical avec toutes les contraintes associées. Ce travail rapporte le cas d’un jeune patient, présentant un améloblastome folliculaire de la mandibule, traité précocement par un traitement conservateur sans aucun signe de récidive à 6 mois.
Mots clés : Améloblastome ; Folliculaire ; Chirurgie Orale.
INTRODUCTION
L’améloblastome est une tumeur odontogène bénigne, d’agressivité locale, avec un taux de transformation maligne très faible. Elle est néanmoins connue très récidivante après traitement. Il s’agit de la tumeur odontogène bénigne la plus fréquente dans les pays en voie de développement (1). L’améloblastome touche surtout la mandibule avec une prédominance pour la région angulaire et est souvent associé à la rétention de la dent de sagesse mandibulaire.
L’organisation mondiale de la santé OMS, dans sa classification des tumeurs odontogènes en 2017, divise l’améloblastome en 3 groupes : l’améloblastome unikystique, l’améloblastome périphérique et l’améloblastome. Ce dernier anciennement nommé améloblastome solide ou multikystique regroupe de nombreux sous groupes notamment l’améloblastomefolliculaire (2). L’améloblastome folliculaire est le plus fréquent et regroupe différents sous types notamment fusiforme, acanthomateux, granulaire ou basal(3). Cet article rapporte le cas d’un améloblastome folliculairekystique par endroitde la mandibule.
OBSERVATION
Un jeune patient de 38 ans s’était présentéen consultation au service d’Odontologie Chirurgicale du Centre de Consultation et de Traitements Dentaires du CHU Ibn Rochd de Casablanca, pour une tuméfactionendobuccale de la région prémolaire mandibulaire droite. Le patient rapportait avoir vu cette tuméfaction évoluerprogressivement depuis 12 mois sans aucune douleur associée. Il présentait un bon état général apparent sans aucun antécédent particulier. L’examen exo-buccal ne révélait pas d’asymétrie notable.
On retrouvait néanmoins une perlèche de la commissure labiale droite par chute de la dimension verticale (Fig 1).L’examen des aires ganglionnaires était négatif. L’examen endobuccal rapportait la persistante des incisives mandibulaires (31 et 32) et la canine mandibulaire (33) gauches. ainsi qu’une tuméfaction de la crête mandibulaire droite s’étendant du site de la canine mandibulaire droite (43) au site de la deuxième molaire mandibulaire droite (47) (Fig 2).
 Fig 1 : Vue exo-buccale de face.
|
|
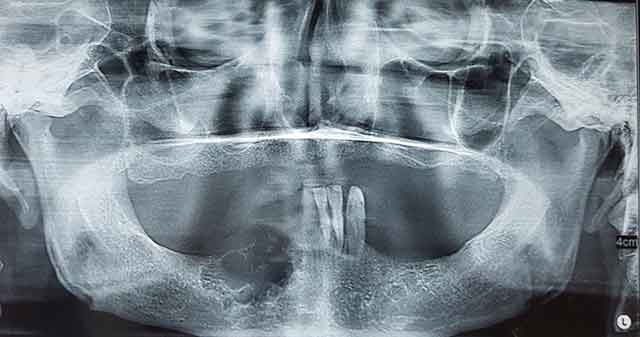 Fig 3 : Radiographie panoramique montrant une image radioclaire multi-géodique. |
|
La tuméfaction était recouverte d’une muqueuse d’aspect normal, indurée à la palpation avec sensation de soufflure de la corticale osseuse vestibulaire par endroit. La ponction à l’aide d’une seringue à usage unique 10cc n’avait rien rapporté. La radiographie panoramique montrait une lésion radioclaire bien limitée, cloisonnée en nid d’abeilles s’étendant de la région de la 42 à la 47, et en rapport avec le foramen mentonnier (Fig 3).
La tomodensitométrie par faisceau conique (CBCT) permettait de mettre en évidence une lésion radioclaire bien limitée, cloisonnée par des lamelles osseuses, dont la corticale vestibulaire était absente et la corticale linguale très fine (Fig 4). A ce stade le diagnostic d’une lésion tumorale bénigne avait été évoqué.
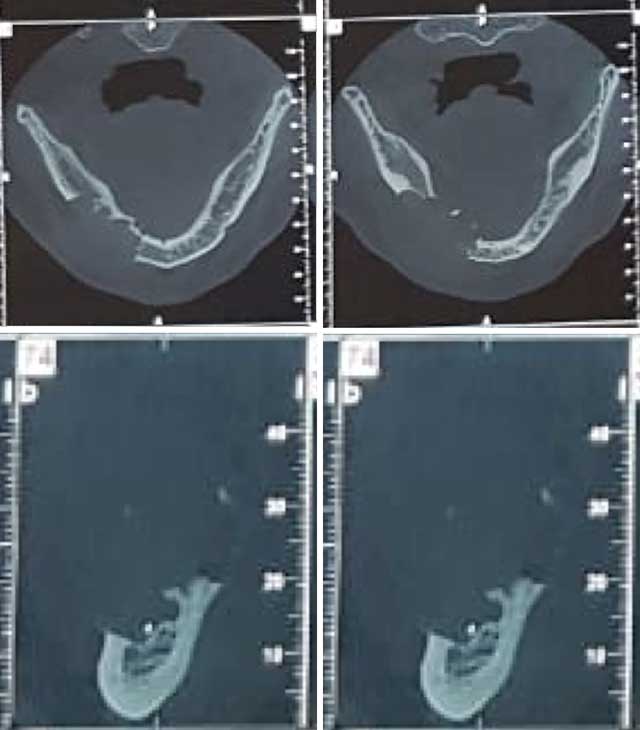 Fig 4 : Coupes axiales et coupes coronales obliques montrant une expansion osseuse de la lésion avec destruction des corticales vestibulaire et linguale par endroit.
|
L’énucléation et l’exérèse de la lésion avaient été réalisées sous anesthésie locorégionale. En macroscopie, la pièce opératoire était ferme avec des contours irréguliers (Fig 5). L’examen anatomopathologique de la lésion révélait la présence d’une prolifération tumorale de massifs et d’îlots de cellules de taille variable constitués d’une masse centrale de cellules anguleuses. Autour de ces cellules, se trouvait une couche de cellules prismatiques similaires aux pré-améloblastes.
A l’intérieur des îlots et massifs, on retrouvait de fréquentes formations kystiques. Le diagnostic histopathologique était un améloblastome folliculaire kystique par place. Le contrôle à 10 jours montrait une bonne cicatrisation. Les examens clinique et radiologique de contrôle à 3 mois démontraient une crête alvéolaire saine (Fig 6) et un début de reminéralisation osseuse au niveau du site de la lésion (Fig 7).
|
|
F |
 Fig 7 : Radio panoramique de contrôle à 3 mois.
|
|
COMMENTAIRES
L’améloblastome se rencontre le plus souvent entre la 3ème et la 5ème décennie, comme dans le cas présenté dans ce travail, avec un pic aux alentours de 35 ans et n’a pas de prédominance en termes de sexe. Il est le plus souvent rencontré à la mandibule et près de la moitié concerne l’angle mandibulaire(4). Dans le cas présent il était localisé au niveau de la branche horizontale de la mandibule. L’améloblastome conventionnel ou multikystique est le plus souvent rencontré, et représente environ 90% de l’ensemble des améloblastomes. L’améloblastome folliculaire est son sous type histologique le plus fréquent (Tableau I).
|
Types d’Amélo- blastomes
|
Synonymes
|
Types histologiques
|
Principales caracté-ristiques
|
Aspect radio- graphique conven-tionnel
|
Taux de récidive |
|
Améloblastome
|
Améloblastome multikystique/ conventionnel
|
- Folliculaire
- Plexiforme - Autres : granulaire, acanthomateux … |
Age moyen : 36 ans
Homme> Femme
Mandibule+++
|
- Radioclaire multiloculaire le plus souvent
- Radioclarté uniloculaire
|
Elevé |
|
- Desmo- plastique
|
- Souvent radio-opaque
|
||||
|
Améloblastome unikystique
|
Améloblastome kystogène
|
- Unikystique simple
- Unikystique luminal |
Age moyen : 16 ans
Dents incluses
|
- Radioclaire uniloculaire le plus souvent
- Radioclaire multiloculaire
|
Faible |
|
- Mural
|
Elevé |
||||
|
Améloblastome périphérique
|
Améloblastome extra-osseux
|
Identique à l’amélo-blastome conventionnel
|
Age moyen : 36 ans
Exclusivement gingival
|
Absence de lésions osseuses
|
Faible |
Tableau I : Classification des améloblastomes bénins.
Les améloblastomes dérivent de l’épithélium qui participe à la formation dentaire. Ils ont été décrits la première fois par Malassez en 1929 sous le nom d’adamantinomes. Dans certains cas les améloblastomes peuvent survenir sur la paroi des kystes folliculaires ou être en rapport avec les dents ectopiques et incluses. L’améloblastome folliculaire ne diffère pas cliniquement des autres formes histologiques de l’améloblastome conventionnel. Il se présente surtout sous forme de tuméfaction le plus souvent douloureuse et qui évolue lentement(5).
En fonction de son évolution et du délai de consultation on trouve soit une tuméfaction uniquement endo-buccale sans asymétrie faciale comme dans le cas rapporté, soit une déformation faciale avec une tuméfaction qui peut atteindre 200x120x130 mm comme le cas décrit par Maryame Abou-Elfadl et coll(6). On peut retrouver également des mobilités et/ou déplacements dentaires lorsque les dents sont concernées.
L’aspect radiologique n’est pas spécifique. Il varie en fonction du type d’améloblastome. Compte tenu de son agressivité, une atteinte des tissus mous est fréquente. Un examen 3D est nécessaire pour objectiver les rapports de la tumeur dans tous les plans de l’espace. L’améloblastome se présente le plus souvent sous forme de lésions radioclaires uniloculaires ou multiloculaires avec amincissement et expansion des corticales osseuses (7).
L’améloblastome folliculaire se présente le plus souvent en image polygéodique, comme dans le cas présenté. En présence de dents, on peut retrouver des résorptions radiculaires.La prise en charge de l’améloblastome est compliquée par la nature de la tumeur. Elle doit être limitée du fait de la bénignité de l’améloblastome mais exhaustive pour éviter une éventuelle récidive. Le traitement de l’améloblastome peut être chirurgical ou non. Les thérapeutiques non chirurgicales utilisent la radiothérapie combinée ou non à la chimiothérapie. Les contres indications et l’efficacité assez controversée de ces thérapeutiques limitent leur utilisation aux patients chez lesquels la chirurgie est contre-indiquée (5).
Deux approches s’opposent aujourd’hui dans la prise en charge chirurgicale de l’améloblastome. L’approche conservatrice peut consister en une énucléation et/ou un curetage parfois précédé d’une marsupialisation. L’approche radicale consiste en une résection osseuse avec des marges d’exérèse d’au moins 1cm (segmentaire ou non).
Plusieurs études ont évalué le taux de récidive des améloblastomes à la suite des traitements soit conservateur ou radical. L’améloblastome folliculaire est le sous type histologique le plus fréquemment associé à une récidive. Ce dernier est retrouvé dans environ 50% des cas et nécessite de ce fait une attention particulière (8).
La revue systématique et méta-analyse réalisée par Georgios N et coll, en 2014 (9) soulignait le manque d’études randomisées dans la littérature et des biais dans le suivi de la majorité des cas. Les auteurs avaient conclu que les améloblastomes de faible diamètre au même titre que les améloblastomes unikystiques (sous types 1 et 2) pouvaient être traités par une approche conservatrice sauf dans le cas où une biopsie préopératoire aurait révélé un améloblastome conventionnel ou multikystique auquel cas un traitement radical est recommandé.
La récidive d’un améloblastome, mis à part la possibilité d’une agressivité plus accrue, peut entrainer deux complications majeures : des métastases (souvent pulmonaires) ou la transformation en un carcinome améloblastique.
Ces complications restent exceptionnelles, limitées à environ 2% des améloblastomes récurrents(10).
En 2018, la revue systématique réalisée par Hendra FN et al, sur la prise en charge des améloblastomes intraosseux rapportait des résultats similaires aux précédentes études. Le taux de récidive après un traitement radical d’un améloblastome multikystique était de 8% contre 41% pour un traitement conservateur. En se limitant aux seules études rétrospectives disponibles, les auteurs préconisaient une prise en charge radicale pour l’améloblastome multikystique (11).
Almeida et al, dans leur revue systématique et méta-analyse basée exclusivement sur l’améloblastome multikystique ou conventionnel, avaient obtenu des résultats similaires et avaient estimé le risque de récidive après un traitement conservateur à 3,15 fois plus important par rapport à un traitement radical.
Par contre aucune différence statistiquement significative n’avait été retrouvée entre une résection marginale profonde sans interruption de la mandibule et une résection segmentaire avec ou sans reconstruction. Ils recommandent de ce fait de conserver dans la limite du possible, la continuité de la mandibule après résection osseuse (8).
Jahrad Haq et coll, ainsi que de nombreux auteurs sont plus en faveur d’un traitement conservateur. L’équipe de Jahrad en 2016, avait réalisé une étude rétrospective où elle soulignait l’intérêt d’un traitement conservateur par énucléation, curetage et apport de la solution de Carnoy par rapport à un traitement radical(12). Selon cette équipe, un traitement radical serait toujours plus préjudiciable avec un impact socioprofessionnel et un souci pécunier assez important.
Le risque de récidive est certes plus important en cas d’un traitement conservateur mais il est présent également dans un traitement radical. En cas de récidive, aucun changement histologique ne seraitobservé et aucune difficulté supplémentaire surtout lorsque la récidive est découverte précocement par une surveillance rapprochée du patient.
Il faut souligner que les auteurs se sont limités exclusivement aux améloblastomes touchant la mandibule, une récidive au maxillaire pouvant se compliquer rapidement d’une atteinte dela base du crâne à traversle labyrinthe ethmoïdal.
Dans le cas rapporté dans ce travail, la prise en charge était conservatrice par énucléation et curetagesans aucun signe de récidive à 6 mois.
Très peu de choses sont connues à l’heure actuelle sur la biologie moléculaire des améloblastomes. Ce manque de connaissances explique la difficulté à introduire efficacement les thérapies ciblées dans le traitement de l’améloblastome.Les mutations génétiques les plus fréquentes sont la mutation BRAF-V600E qui active la voie de la protéine kinase et la mutation SMO. Environ 64% des améloblastomes présentent la mutation BRAF-V600E, or elle est également retrouvée dans les tumeurs malignes telles le mélanome, les tumeurs thyroïdiennes ou la tumeur colorectale. Cette mutation serait responsable d’une cascade de réactions qui aboutit à la croissance de la tumeur et à sa transformation maligne (7).
Des rapports de cas ont montré d’excellents résultats dans le traitement des améloblastomes présentant la mutation BRAF-V600E par thérapie ciblée (13).
Vu l’absence d’études à grande échelle et avec un niveau de preuves élevé, ce traitement ne fait pas encore l’unanimité. Il s’agit néanmoins d’une option intéressante qui pourrait, dans le futur, éviter une chirurgie radicale et réduirela morbidité liée au traitement.
Remerciements
Nous tenons à remercier l’équipe du département de Médecine Orale et Chirurgie Orale et celle du service d’Odontologie Chirurgicale, ainsi que le laboratoire privé d’anatomopathologie pour leur contribution à ce travail.
RÉFÉRENCES
1. Brierley DJ, et al., Current concepts of odontogenic tumours- an update, Diagnostic Histopathology (2017)
2. John M. Wright et al, Update from the 4th Edition of the World Health Organization Classification of Head and Neck Tumours: Odontogenic and Maxillofacial Bone Tumors.
Head and Neck Pathol (2017)
3. Amelie Laborde et al, Ameloblastoma of the jaws: Management and recurrence rate. Journal European annals of otorhinolaryngology, head and neck diseases. (2017)
4. Brierley DJ, Hunter KD, Odontogenic tumours.
Diagnostic Histopathology (2015)
5. Effiom OA et al, Ameloblastoma: currentetiopathological concepts and management.
Oral Dis. 2018 Apr;24(3):307-316.
6. Maryame Abou-Elfadl et al. Améloblastome historique de la mandibule.
Med Buccale Chir Buccale ; janvier 2015 Volume 21, Number 1,
7. M Kreppel et al, Ameloblastoma—Clinical, radiological, and therapeutic findings.
Oral Diseases. 2018;24:63–66.
8. Almeida RAC, et al. Recurrence rate following treatment for primary multicysticameloblastoma: systematic review and meta-analysis,
Int J Oral MaxillofacSurg (2016)
9. Antonoglou GN, S_andor GK, Recurrence rates of intraosseous ameloblastomas of the jaws: A systematic review of conservative versus aggressive treatment approaches and meta-analysis of non-randomized studies.
Journal of Cranio-Maxillo-Facial Surgery (2014)
10. Milman, T et al. Ameloblastoma: 25 Year Experience at a Single Institution.
Head and Neck Pathology, (2016) 10, 513–520.
11. Hendra FN et al, Radical vs conservative treatment of intraosseous ameloblastoma: Systematic review and meta-analysis.
Oral Dis. 2018 Dec 12.
12. Haq J, et al. Argument for the conservative management of mandibular ameloblastomas.
Br J Oral MaxillofacSurg(2016)
13. Brown, N. A et al.Ameloblastoma: A review of recent molecular pathogenetic discoveries.
Biomarkers in Cancer, 2015,7, 19–24.








