R. ELBOUIHI, I. BEN YAHYA
Service d’Odontologie Chirurgicale, CCTD, Casablanca
Faculté de médecine dentaire de Casablanca. Maroc
Service d’Odontologie Chirurgicale, CCTD, Casablanca
Faculté de médecine dentaire de Casablanca. Maroc
Université Hassan II
RÉSUMÉ
Les cancers buccaux sont dans 95% des cas des carcinomes épidermoides, dont le taux de mortalité est non négligeable.
Les principaux facteurs de risque sont le tabac, l’alcool, le mauvais état bucco-dentaire, les facteurs viraux (HPV) (1,2).
Les principaux facteurs de risque sont le tabac, l’alcool, le mauvais état bucco-dentaire, les facteurs viraux (HPV) (1,2).
De ce fait, l’arrêt du tabac est primordial non seulement pour prévenir la survenue d’un cancer buccal mais également pour le succès du traitement, car le tabagisme détériore l’efficacité de la chimiothérapie ainsi que les thérapies ciblées (Notamment la diminution de l’efficacité et l’augmentation du taux de complications).
Nous proposons à travers cet article un programme personnalisé de sevrage dont le protocole sera fonction du degré du tabagisme.
Le médecin dentiste en adoptant une stratégie de prise en charge, aura pour rôle d’assurer un confort du sevrage tabagique des patients en limitant les effets indésirables de l’arrêt du tabac.
Mots clés : Sevrage tabagique, traitements de substitution nicotinique.
Nous proposons à travers cet article un programme personnalisé de sevrage dont le protocole sera fonction du degré du tabagisme.
Le médecin dentiste en adoptant une stratégie de prise en charge, aura pour rôle d’assurer un confort du sevrage tabagique des patients en limitant les effets indésirables de l’arrêt du tabac.
Mots clés : Sevrage tabagique, traitements de substitution nicotinique.
INTRODUCTION
Le tabac tue un fumeur régulier sur deux et fait perdre 20 à 25 ans d’espérance de vie. Le bénéfice du sevrage tabagique existe quel que soit l’âge du patient au moment de l’arrêt. Ainsi, un patient qui cesse de fumer à 40 ans augmente son espérance de vie de 7 ans, à 50 ans, il l’améliore de 4 ans (1,2).
Le comportement du fumeur est identique à celui d’un sujet dépendant d’une autre drogue quand il est en manque. En effet, beaucoup de cigarettes sont fumées pour éviter le déplaisir lié au manque de nicotine.
Le fumeur peut aussi fumer parfois par plaisir.
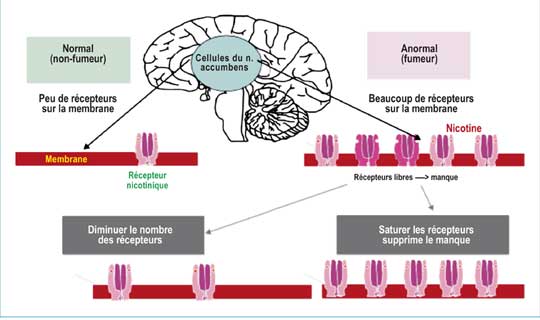
La substitution nicotinique aura deux principaux objectifs :
- Un effet immédiat : Saturer les récepteurs nicotiniques pour calmer le manque,
- Un effet tardif : Diminuer le nombre de récepteurs nicotiniques pour désaccoutumer le patient du tabac (effet obtenu sur plusieurs semaines) (Fig1) (3).
Le comportement du fumeur est identique à celui d’un sujet dépendant d’une autre drogue quand il est en manque. En effet, beaucoup de cigarettes sont fumées pour éviter le déplaisir lié au manque de nicotine.
Le fumeur peut aussi fumer parfois par plaisir.
La substitution nicotinique aura deux principaux objectifs :
- Un effet immédiat : Saturer les récepteurs nicotiniques pour calmer le manque,
- Un effet tardif : Diminuer le nombre de récepteurs nicotiniques pour désaccoutumer le patient du tabac (effet obtenu sur plusieurs semaines) (Fig1) (3).
L’aide au sevrage tabagique comporte quatre étapes :
- Dépister la consommation de tabac,
- Evaluer la dépendance et la motivation à l’arrêt,
- Accompagner l’arrêt de manière efficace,
- Proposer le meilleur suivi pour prévenir les rechutes (4).
Il existe des outils pratiques et opérationnels (questionnaires, échelles d’évaluation, fiches pratiques) qui permettent de réussir les quatre étapes clés du sevrage.
- Dépister la consommation de tabac,
- Evaluer la dépendance et la motivation à l’arrêt,
- Accompagner l’arrêt de manière efficace,
- Proposer le meilleur suivi pour prévenir les rechutes (4).
Il existe des outils pratiques et opérationnels (questionnaires, échelles d’évaluation, fiches pratiques) qui permettent de réussir les quatre étapes clés du sevrage.
ÉTAPE DU SEVRAGE
Dépistage
Les médecins dentistes doivent devenir de véritables partenaires antitabac des fumeurs qui veulent arrêter. Ils doivent engager une démarche active auprès de leur patient fumeur quel que soit le motif de consultation.
Évaluation de la dépendance
La prise en charge du fumeur motivé à l’arrêt du tabac repose sur une évaluation clinique initiale permettant de déterminer le degré de dépendance à la nicotine.
L’intensité du tabagisme est appréciée par :
- Sa durée,
- Son intensité (le nombre de cigarettes fumées par jour),
- Le nombre de paquets-années : nombre d’années durant lesquelles a été fumé un paquet par jour ou de semestres durant lesquels ont été fumés deux paquets par jour (3).
La dépendance à la nicotine peut être évaluée grâce au test de dépendance de Fagerström dont les deux principales questions portent sur le nombre de cigarettes fumées par jour et le délai de temps écoulé entre le lever et la première cigarette (Fig2) (5).
L’intensité du tabagisme est appréciée par :
- Sa durée,
- Son intensité (le nombre de cigarettes fumées par jour),
- Le nombre de paquets-années : nombre d’années durant lesquelles a été fumé un paquet par jour ou de semestres durant lesquels ont été fumés deux paquets par jour (3).
La dépendance à la nicotine peut être évaluée grâce au test de dépendance de Fagerström dont les deux principales questions portent sur le nombre de cigarettes fumées par jour et le délai de temps écoulé entre le lever et la première cigarette (Fig2) (5).
| Test de Fagerström simplifié en deux questions |
| 1. Combien de cigarettes fumez-vous par jour ? 10 ou moins 0 11 à 20 1 21 à 30 2 31 ou plus 3 |
| 2. Dans quel délai après le réveil fumez-vous votre première cigarette ? Moins de 5 minutes 3 6 à 30 minutes 2 31 à 60 minutes 1 Après plus d’1 heure 0 |
| Interprétation selon les auteurs : • 0-1 : pas de dépendance • 2-3 : dépendance modérée • 4-5-6 : dépendance forte |
Fig.2 (rapport HAS 2007)
Accompagnement du patient
Outils de la substitution nicotinique:
Sachant que 97 % des fumeurs qui essaient d’arrêter sans aucune aide échouent, l’accompagnement doit être au centre de la démarche d’arrêt du fumeur.
Selon les recommandations de l’ANSM (l'Agence Nationale de Sécurité du Médicament et des produits de santé), l’aide au sevrage tabagique peut néanmoins prendre des formes variées et plus ou moins intensives selon l’importance des dépendances et des difficultés à l’arrêt, allant du conseil minimal donné par tout professionnel de santé à l’intervention médicamenteuse pour les formes les plus sévères (7).
Les thérapeutiques médicamenteuses recommandées dans l’aide au sevrage tabagique sont :
• Les substituts nicotiniques : quelle que soit leur forme galénique, la posologie devant être ajustée en fonction du score de Fagerström et de l’existence de signes de surdosage ou de sous-dosage, avec possibilité d’associer deux substituts nicotiniques chez les patients très fortement dépendants ou sous dosés par un seul type de substitut. Ce sont des traitements de première intention,
• Varénicline (Champix) est un agoniste antagoniste des récepteurs alpha 4 béta 2 de la nicotine, dont l’utilisation est néanmoins limitée en raison des effets indésirables (suicide et état dépressif),
• Bupropion (Zyban) est aussi un médicament de substitution qui a un mode d’action plus complexe sur le cerveau avec des risques de convulsion.
La varénicline et le bupropion ont leur place dans la prise en charge de l’arrêt du tabac mais sont à prescrire en seconde intention. Des effets indésirables graves ont été observés avec ces médicaments, ils ne peuvent être utilisés que dans des cas particuliers et dans un cadre strict (6).
• Les cigarettes électroniques de nicotine sont conçues pour diffuser de la nicotine dans les voies respiratoires.
Il s’agit de dispositifs à batterie qui dispensent un mélange de propylène-glycol et de nicotine sous forme de vapeur inhalée par l’utilisateur.
Ces dispositifs ne sont pas indiqués actuellement dans le sevrage tabagique. Jusqu’ en 2013, aucun type de cigarette électronique ne dispose d’une autorisation de mise sur le marché (AMM) et donc ne peut être vendu en pharmacie.
Du fait de leur statut actuel de produit de consommation, les cigarettes électroniques échappent à la réglementation sur les médicaments et aux contrôles applicables aux produits du tabac.
La cigarette électronique n’est pas recommandée à ce jour comme outil d’aide à l’arrêt du tabac, car son efficacité et son innocuité n’ont pas été suffisamment évaluées. Si un fumeur refuse les moyens de substitution nicotinique recommandés et choisit d’utiliser la cigarette électronique, il sera informé qu’elle n’est pas un traitement actuellement validé, mais que les substances qu’elle contient sont supposées être moins dangereuses que celles contenues dans le tabac. Son utilisation ne sera pas déconseillée mais le patient sera accompagné dans sa démarche d’arrêt ou de réduction du tabagisme (8).
Dose de nicotine à délivrer:
• Formes transdermiques : timbres (ou patchs)
Le mode d’administration de la nicotine par les timbres transdermiques (patchs) a l’avantage de produire une faible vitesse d’absorption et permet d’obtenir une nicotinémie relativement constante au cours du traitement.
De plus, le timbre permet une meilleure observance, en rapport avec une plus grande facilité d’utilisation.
Il faut informer le patient qu’une intolérance cutanée peut apparaître à type de réaction cutanée locale, dont la diminution du risque passe par le changement du site d’application du timbre quotidiennement.
Il existe des timbres pouvant être portés durant 24 heures qui délivrent une dose de 7, 14 ou 21 mg de nicotine par jour et des systèmes pouvant être portés 16 heures qui délivrent une dose de 10, 15 ou 25 mg de nicotine par jour (3).
• Formes à action rapide et absorption buccale (formes orales)
Ces formes permettent une absorption de la nicotine par la muqueuse buccale.
- Gommes à mâcher :
Elles existent en deux dosages : 2 et 4 mg. Les taux plasmatiques de nicotine obtenus avec les gommes sont moindres que ceux obtenus par la prise de cigarette. La dose de nicotine libérée est approximativement de 1 mg pour les gommes de 2 mg et d’un peu moins de 2 mg pour les gommes de 4 mg.
L'efficacité de la gomme est optimale lors de la mastication et non lors de la déglutition. Il faut donc préciser au patient de sucer lentement la gomme et non de la mâcher comme un chewing-gum. Si le patient mastique trop vite la gomme, il risque d’avoir des brûlures d’estomac ou des maux de gorge.
Le risque de transfert de la dépendance de la cigarette à la gomme est possible.
- Comprimés à sucer, pastilles à sucer, comprimés sublinguaux,
- Inhaleurs,
- Sprays buccaux.
La substitution nicotinique permet de réduire le syndrome de manque des premières semaines de l’arrêt. Ce bénéfice est d’autant meilleur que la posologie initiale est adaptée aux besoins réels du fumeur ; l’utilisation conjointe de plusieurs formes galéniques peut être recommandée (Tableau 1)(3).
Sachant que 97 % des fumeurs qui essaient d’arrêter sans aucune aide échouent, l’accompagnement doit être au centre de la démarche d’arrêt du fumeur.
Selon les recommandations de l’ANSM (l'Agence Nationale de Sécurité du Médicament et des produits de santé), l’aide au sevrage tabagique peut néanmoins prendre des formes variées et plus ou moins intensives selon l’importance des dépendances et des difficultés à l’arrêt, allant du conseil minimal donné par tout professionnel de santé à l’intervention médicamenteuse pour les formes les plus sévères (7).
Les thérapeutiques médicamenteuses recommandées dans l’aide au sevrage tabagique sont :
• Les substituts nicotiniques : quelle que soit leur forme galénique, la posologie devant être ajustée en fonction du score de Fagerström et de l’existence de signes de surdosage ou de sous-dosage, avec possibilité d’associer deux substituts nicotiniques chez les patients très fortement dépendants ou sous dosés par un seul type de substitut. Ce sont des traitements de première intention,
• Varénicline (Champix) est un agoniste antagoniste des récepteurs alpha 4 béta 2 de la nicotine, dont l’utilisation est néanmoins limitée en raison des effets indésirables (suicide et état dépressif),
• Bupropion (Zyban) est aussi un médicament de substitution qui a un mode d’action plus complexe sur le cerveau avec des risques de convulsion.
La varénicline et le bupropion ont leur place dans la prise en charge de l’arrêt du tabac mais sont à prescrire en seconde intention. Des effets indésirables graves ont été observés avec ces médicaments, ils ne peuvent être utilisés que dans des cas particuliers et dans un cadre strict (6).
• Les cigarettes électroniques de nicotine sont conçues pour diffuser de la nicotine dans les voies respiratoires.
Il s’agit de dispositifs à batterie qui dispensent un mélange de propylène-glycol et de nicotine sous forme de vapeur inhalée par l’utilisateur.
Ces dispositifs ne sont pas indiqués actuellement dans le sevrage tabagique. Jusqu’ en 2013, aucun type de cigarette électronique ne dispose d’une autorisation de mise sur le marché (AMM) et donc ne peut être vendu en pharmacie.
Du fait de leur statut actuel de produit de consommation, les cigarettes électroniques échappent à la réglementation sur les médicaments et aux contrôles applicables aux produits du tabac.
La cigarette électronique n’est pas recommandée à ce jour comme outil d’aide à l’arrêt du tabac, car son efficacité et son innocuité n’ont pas été suffisamment évaluées. Si un fumeur refuse les moyens de substitution nicotinique recommandés et choisit d’utiliser la cigarette électronique, il sera informé qu’elle n’est pas un traitement actuellement validé, mais que les substances qu’elle contient sont supposées être moins dangereuses que celles contenues dans le tabac. Son utilisation ne sera pas déconseillée mais le patient sera accompagné dans sa démarche d’arrêt ou de réduction du tabagisme (8).
Dose de nicotine à délivrer:
• Formes transdermiques : timbres (ou patchs)
Le mode d’administration de la nicotine par les timbres transdermiques (patchs) a l’avantage de produire une faible vitesse d’absorption et permet d’obtenir une nicotinémie relativement constante au cours du traitement.
De plus, le timbre permet une meilleure observance, en rapport avec une plus grande facilité d’utilisation.
Il faut informer le patient qu’une intolérance cutanée peut apparaître à type de réaction cutanée locale, dont la diminution du risque passe par le changement du site d’application du timbre quotidiennement.
Il existe des timbres pouvant être portés durant 24 heures qui délivrent une dose de 7, 14 ou 21 mg de nicotine par jour et des systèmes pouvant être portés 16 heures qui délivrent une dose de 10, 15 ou 25 mg de nicotine par jour (3).
• Formes à action rapide et absorption buccale (formes orales)
Ces formes permettent une absorption de la nicotine par la muqueuse buccale.
- Gommes à mâcher :
Elles existent en deux dosages : 2 et 4 mg. Les taux plasmatiques de nicotine obtenus avec les gommes sont moindres que ceux obtenus par la prise de cigarette. La dose de nicotine libérée est approximativement de 1 mg pour les gommes de 2 mg et d’un peu moins de 2 mg pour les gommes de 4 mg.
L'efficacité de la gomme est optimale lors de la mastication et non lors de la déglutition. Il faut donc préciser au patient de sucer lentement la gomme et non de la mâcher comme un chewing-gum. Si le patient mastique trop vite la gomme, il risque d’avoir des brûlures d’estomac ou des maux de gorge.
Le risque de transfert de la dépendance de la cigarette à la gomme est possible.
- Comprimés à sucer, pastilles à sucer, comprimés sublinguaux,
- Inhaleurs,
- Sprays buccaux.
La substitution nicotinique permet de réduire le syndrome de manque des premières semaines de l’arrêt. Ce bénéfice est d’autant meilleur que la posologie initiale est adaptée aux besoins réels du fumeur ; l’utilisation conjointe de plusieurs formes galéniques peut être recommandée (Tableau 1)(3).
| Fume | 11-20 cigarettes/j |
21-30 cigarettes/j |
>30 cigarettes/j |
|
| + de 60' après le lever | Rien ou formes orales | Formes orales et/ou timbre (moyen | Timbre (grand) et/ou formes orales | Timbre (grand) ± formes orales |
| 30 à 60' après le lever | Formes orales | Timbre(s) (moyen ou grand) et/ou formes orales | Timbre (grand) ± formes orales | Timbre (grand) + formes orales |
| <30' après le lever | Timbre (moyen) ou formes orales | Timbre(s) (moyen ou grand) ± formes orales | Timbre (grand) + formes orales | Timbre(s) (grand ± moyen) + formes orales |
| <5' après le lever | Timbre (moyen)±formes orales | Timbre (grand) + formes orales | Timbre(s) (grand ± moyen) + formes orales | Timbre(s) (grand + moyen) + formes orales |
Tableau 1 (Dautzenberg.B 2007)
Accompagnement :
Le trépied du traitement du fumeur dépendant :
Le traitement de la dépendance tabagique est nécessaire comme celui de toute maladie chronique récidivante.
Le traitement repose sur trois éléments :
- L’éducation thérapeutique : qui apporte au fumeur des données sur le tabac,
- La prise en charge psychologique,
- Les médicaments d’aide à l’arrêt : substituts nicotiniques ou médicaments (Varénicline et Bupiprion)(3).
Prévention des rechutes :
Après l’arrêt, la prise en charge continue, elle a pour rôle de prévenir les rechutes qui sont fréquentes car parfois la dépendance persiste après l’arrêt (9).
Pour prévenir les risques de rechute, Il est recommandé un suivi régulier du patient :
- Rendez-vous obligatoire dans les huit premiers jours pour ajuster le traitement et surveiller les effets secondaires,
- A 3 à 4 semaines pour évaluer le syndrome de manque, faire un bilan des dépendances comportementale et psychologique, rechercher les premiers signes d’amélioration (goût, odorat, souffle, etc.), poids, sommeil, et changement caractériel,
- Consultation à 2 mois : bilan du sevrage, si échec, définir les causes de la reprise de la consommation,
- Consultation à 3 mois : bilan général, nécessité de continuer la thérapeutique, de pallier les effets de manque, et de prévenir la rechute,
- Consultation à 6 mois : bilan, prévenir la rechute.
En cas de rechute, un soutien psychologique prolongé associé à une thérapie comportementale et cognitive est recommandé.
Il est recommandé d’orienter le patient vers un confrère ou un spécialiste notamment dans les cas suivants :
- Échecs répétés,
- Nécessité d’un accompagnement psychothérapeutique spécifique,
- Poly-addictions,
- Comorbidités psychiatriques,
- À la demande du patient.
RÔLES DU MÉDECIN DENTISTE
Les médecins dentistes doivent devenir de véritables partenaires antitabac des fumeurs qui veulent arrêter. Ils doivent engager une démarche active auprès de leur patient fumeur quel que soit le motif de consultation, en :
- Dépistant la consommation de tabac,
- Evaluant la dépendance et la motivation à l’arrêt,
- Accompagnant l’arrêt de manière efficace,
- Proposant le meilleur suivi pour prévenir les rechutes.
Le médecin dentiste en adoptant une stratégie de prise en charge du patient tabagique, aura pour rôle d’assurer un confort du sevrage tabagique des patients en limitant les effets indésirables de l’arrêt du tabac.
- Dépistant la consommation de tabac,
- Evaluant la dépendance et la motivation à l’arrêt,
- Accompagnant l’arrêt de manière efficace,
- Proposant le meilleur suivi pour prévenir les rechutes.
Le médecin dentiste en adoptant une stratégie de prise en charge du patient tabagique, aura pour rôle d’assurer un confort du sevrage tabagique des patients en limitant les effets indésirables de l’arrêt du tabac.
BIBLIOGRAPHIE
1- R.Doll ,R. Peto et al. BMJ 2004; 328: 1519-28
2- Epidemiologie du tabagisme
Rev Prat 2012 ;62 :325-32
3- B. Dautzenberg
Sevrage tabagique, mise au point sur la prise en charge actuelle et ses résultats
Bulletin du Cancer, Volume 99, Issue 11, November 2012, Pages 1007-1015
4- J. Perriot
La conduite de l’aide au sevrage tabagique
Revue des Maladies Respiratoires, Volume 23, Issue 1, Supplement 1, February 2006, Pages 3S85-3S105
5- HAS , stratégies thérapeutiques d’aide au sevrage tabagique, efficacité, efficience et prise en charge financière.2007
6- J. Mansourati, M.-L. Borel, S. Munier, A.-L. Guevel-Jointret
Médicaments d’aide au sevrage tabagique
La Presse Médicale, Volume 34, Issue 18, October 2005, Pages 1331-1336
7- Affsaps, Les stratégies thérapeutiques médicamenteuses et non médicamenteuses de l’aide à l’arrêt du tabac. Recommandations de bonnes pratique.2003
8- B.Dautzenberg, MD. Dautzenberg
La cigarette électronique est-elle fiable et efficace ?
La Presse Médicale, Volume 43, Issues 7–8, July–August 2014, Pages 858-864
9- J. Perriot, M. Underner, G. Peiffer, J. Le Houezec, L. Samalin, A. Schmitt, et al
Le sevrage tabagique des « fumeurs difficiles »
Revue des Maladies Respiratoires, Volume 29, Issue 4, April 2012, Pages 448-461
2- Epidemiologie du tabagisme
Rev Prat 2012 ;62 :325-32
3- B. Dautzenberg
Sevrage tabagique, mise au point sur la prise en charge actuelle et ses résultats
Bulletin du Cancer, Volume 99, Issue 11, November 2012, Pages 1007-1015
4- J. Perriot
La conduite de l’aide au sevrage tabagique
Revue des Maladies Respiratoires, Volume 23, Issue 1, Supplement 1, February 2006, Pages 3S85-3S105
5- HAS , stratégies thérapeutiques d’aide au sevrage tabagique, efficacité, efficience et prise en charge financière.2007
6- J. Mansourati, M.-L. Borel, S. Munier, A.-L. Guevel-Jointret
Médicaments d’aide au sevrage tabagique
La Presse Médicale, Volume 34, Issue 18, October 2005, Pages 1331-1336
7- Affsaps, Les stratégies thérapeutiques médicamenteuses et non médicamenteuses de l’aide à l’arrêt du tabac. Recommandations de bonnes pratique.2003
8- B.Dautzenberg, MD. Dautzenberg
La cigarette électronique est-elle fiable et efficace ?
La Presse Médicale, Volume 43, Issues 7–8, July–August 2014, Pages 858-864
9- J. Perriot, M. Underner, G. Peiffer, J. Le Houezec, L. Samalin, A. Schmitt, et al
Le sevrage tabagique des « fumeurs difficiles »
Revue des Maladies Respiratoires, Volume 29, Issue 4, April 2012, Pages 448-461