Publié le 15-05-2003
H. EL MERINI*, M. JABRI**, L. AGGOURI,
* Résidente en Odontologie Conservatrice
** Professeur Agrégé en Odontologie Conservatrice
Faculté de médecine dentaire de Casablanca
Université Hassan II
RÉSUMÉ
La grossesse est un état physiologique caractérisé par des modifications hormonales ayant des répercussions bucco-dentaires.
La plupart des praticiens appréhendent le déroulement des soins dentaires chez les femmes enceintes au cours des neuf mois. Il nous paraît utile de mettre le point sur les particularités physiologiques durant chacun des trois trimestres de gestation d’une part, et les possibilités et les limites thérapeutiques d’autre part, afin d’éliminer toute ambiguïté sur la prise en charge de la femme enceinte.
Mots-clés : Soins dentaires, femme enceinte.
Nombreuses sont les questions que pourrait se poser le médecin dentiste en voyant une femme enceinte ou en âge de procréer. Comment dois-je me comporter pour assurer sa prise en charge ? Puis-je lui prendre une radiographie ? Quel anesthésique utiliser ? Quel médicament prescrire? Quel acte réaliser et quel autre reporter pour après l’accouchement ?
La grossesse est un état physiologique caractérisé par un grand bouleversement endocrinien. Ce jeu d’hormones assez complexe auquel s’ajoute une suractivation circulatoire, entraîne des modifications vasculaires au niveau de la muqueuse buccale, du ligament alvéolo-dentaire et de l’organe dentaire.
Le but de notre travail est d’apporter une réponse à ces interrogations, de faire le point sur les pathologies buccales pouvant être liées à la grossesse et enfin, d’éliminer l’appréhension qui entoure la prise en charge de la femme enceinte au cabinet dentaire.
LES MODIFICATIONS HORMONALES (1)
Les modifications physiologiques qui surviennent chez la femme enceinte résultent essentiellement de l’activité endocrinienne du placenta qui sécrète des oestrogènes et des progestérones.
La sécrétion de ces hormones augmente durant la grossesse jusqu’à 10 fois par rapport à la concentration normale en ce qui concerne les progestérones et 30 fois la concentration normale pour l’oestradiol.
LES MODIFICATIONS IMMUNOLOGIQUES (1,2)
La femme enceinte présenterait un risque infectieux plus important. En effet, certaines hormones associées à la grossesse, telle la progestérone, ont des propriétés immunosuppressives. Aussi, le chimiotactisme des polymorphonucléaires, la phagocytose et la réponse des anticorps sont-ils affectés en présence d’un niveau élevé d’hormones sexuelles.
LES MODIFICATIONS DE L’ENVIRONNEMENT BUCCAL
Nous assistons au cours de la grossesse à des modifications qualitatives et quantitatives de la salive.
Le débit salivaire augmente surtout au cours des trois premiers mois. Il n’existe pas, à l’heure actuelle, d’explication à ce phénomène. Cette hypersialorhée diminue généralement au fil des mois.
Le pH salivaire évolue dans le sens d’une légère acidité ; il passe de 6.7 à 6.2. Cette baisse du pH entraîne une diminution du pouvoir tampon.
Par ailleurs, nous assistons à un passage d’hormones gravidiques dans la salive. Des études ont montré que l’œstradiol et la progestérone peuvent substituer certains facteurs de croissance bactérienne, ce qui augmente le nombre de micro-organismes et modifie la composition de la plaque bactérienne (2,3).
PATHOLOGIES BUCCALES EN RAPPORT AVEC LA GROSSESSE
Pathologie muqueuse : (2,4,5)
L’action hormonale sur la muqueuse buccale est démontrée expérimentalement et cliniquement.
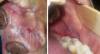
La gingivite gravidique :
C’est une réponse inflammatoire fréquemment observée lors des grossesses, exacerbée par la présence de plaque bactérienne, aggravée par l’augmentation des taux d’oestrogènes et de progestérones.
L’épulis gravidique :
L’épulis est une tumeur bénigne hyperplasique. Son étiologie reste inconnue, bien qu’un traumatisme, une hygiène insuffisante et les modifications hormonales soient vraisemblablement impliquées dans son développement.
Cette tumeur disparaît après l’accouchement.
Pathologie dentaire :
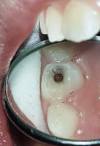
la carie :
Dans l’imaginaire populaire, la grossesse est souvent associée à la perte de dents ou au développement de lésions carieuses.
Cette croyance a attiré l’attention des chercheurs qui ont communément constaté que l’apparition ou l’activation des caries augmente chez la femme enceinte (4).
Pour expliquer ce fait, STELLING et GUSTAFSON (1957), MUHLER et SCHAFER (1956) (cités dans 5) annoncent suite à une expérimentation animale, que la carie dentaire chez la femme enceinte ne serait pas seulement due à un défaut d’hygiène mais aussi aux modifications des hormones sexuelles.
CADENAT et BOUYSSOU (1955) (cités dans 5) attribuent la fréquence de caries aux variations de pH salivaire qui devient plus ou moins acide.
BAUSSER (2000) (4) incrimine la modification du comportement alimentaire des futures mamans dont le régime devient particulièrement cariogène : souvent riche en hydrate de carbone.
Par ailleurs, la femme enceinte pourrait se plaindre d’une douleur diffuse, jamais localisée. Cette douleur serait due aux modifications circulatoires intra-pulpaires entraînant une compression des filets nerveux contre la paroi inextensible de la chambre pulpaire. Cette douleur n’est pas liée à la présence de caries.
Si la douleur survient sur des dents saines, elle disparaîtra après une ou deux semaines, alors que sur les dents cariées, les symptômes persistent, signent une atteinte pulpaire et nécessitent ainsi un traitement d’urgence.
L’hyperesthésie :
Il a été constaté que la grossesse prédispose à des modifications de la sensibilité dentaire dans le sens d’une hypersensibilité dentinaire (3, 4, 6, 7).
L’érosion dentaire :
L’érosion est définie comme une dissolution des tissus minéralisés sous l’action des substances chimiques.
Pendant la grossesse, des cas d’érosion dentaire ont pu être observés surtout au niveau des collets des faces palatines du groupe antéro- supérieur (4, 5).
Les érosions sont dues à une acidité alimentaire ou au suc gastrique qui provient des vomissements répétés.
Ces érosions provoquent des douleurs brèves survenant après le repas, et disparaissant sans thérapeutique après l’accouchement (4,5).
LA PRISE EN CHARGE ODONTOSTOMATOLOGIQUE DE LA FEMME ENCEINTE
Il n’y a aucune contre-indication à réaliser des soins dentaires à la femme enceinte, au contraire l’abstention peut avoir des répercussions chez la femme enceinte et le fœtus (2, 8).
Cependant, certaines précautions nécessitent d’être prises. Elles concernent notamment :
- Le stress,
- L’usage des radiations ionisantes,
- Les anesthésies,
- Les matériaux d’obturation,
- Les prescriptions médicamenteuses,
- La présence de pathologies concomitantes,
- Le moment le plus approprié pour réaliser les soins dentaires.
Le stress : (2)
Le stress et l’anxiété seront minimisés par l’établissement d’une bonne relation praticien patiente.
Le dialogue trouvera toute son importance pour mettre en confiance la future maman. Il visera à expliquer nos gestes et leur innocuité vis-à-vis du fœtus.
Les radiations ionisantes :
La prise de position de l’American college of radiology est formelle : l’exposition de la femme enceinte aux radiations ionisantes en vue d’un diagnostic dentaire ne présente aucun risque pour le développement normal de l’embryon ou du fœtus (HALL 1991, cité dans 8).
Toutefois, l’association allemande de stomatologie et médecine dentaire recommande (8) :
- l’usage de films à impression rapide,
- L’utilisation du long cône,
- La protection de la femme enceinte par un tablier plombé,
- Et la réduction du nombre de clichés au strict minimum.
Il est vrai que ces précautions réduisent l’irradiation du fœtus, mais la sagesse fait que les examens radiographiques en particulier durant le premier trimestre ne seront effectués qu’en cas d’indication impérative.
Les anesthésies :
Chez la femme enceinte, aucune technique analgésique utilisée au cabinet dentaire n’est contre indiquée.
Concernant les molécules :
- la toxicité des molécules anesthésiques est augmentée par une baisse de la protidémie chez la femme enceinte,
- L’hyperhémie locale entraîne une acidification du milieu qui favorise la forme cationique de la molécule au détriment de la forme de base. Or, c’est la forme de base qui peut se fixer sur le nerf. Ce qui explique les insuffisances de l’analgésie chez la femme enceinte,
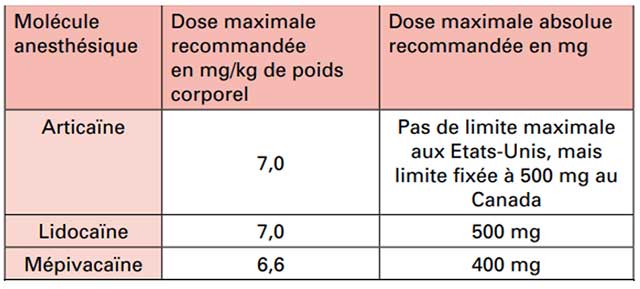
- Les analgésiques ont un poids moléculaire entre 257 et 327, toutes les molécules dont le poids moléculaire est inférieur à 600 passent la barrière placentaire.
Bien que la dose toxique (400 mg) soit très supérieure aux doses thérapeutiques, il faut toujours choisir la molécule la moins toxique, la moins liposoluble et la plus liée aux protéines.
La liposolubilité de la substance active conditionne la fixation à l’organisme du fœtus. La liaison aux protéines augmente le poids moléculaire et rend le passage de la barrière placentaire impossible. Pour ces raisons, la Prilocaine (Citanest®), la Lidocaine (Xylocaine®) et la Mépivacaine (Scandicaine®) sont à éviter. Il faut privilégier l’Articaine (Alphacaine®, Ultracaine®, Primacaine®, Septanest®, Bucanest®, Deltazine®, Ubistesine®).
Les matériaux d’obturation :
Les matériaux destinés aux soins dentaires conservateurs, composites, verres-ionomères et oxyde de zinc eugénol peuvent être utilisés. Aucune publication n’a cité la possibilité de passage transplacentaire des composants de ces produits ou éventuel effet cytotoxique.
L’amalgame réputé pour l’effet toxique lié au mercure, est à éviter. Un autre matériau à titre provisoire ou définitif sera utilisé. Si la dépose d’amalgame s’impose, elle sera réalisée sous digue afin de minimiser le risque d’inhalation des vapeurs de mercure.
La prescription médicamenteuse : (3, 6, 8)
Le soin dentaire ou le traitement d’urgence prodigué peut être complété par une prescription médicamenteuse lorsqu’une infection est installée. La grossesse ne doit pas faire retarder le traitement des affections de la cavité buccale. Cependant certains antibiotiques, certains anti-inflammatoires ou antalgiques sont à éviter soit pendant la durée de la gestation soit seulement à certaines périodes de celle-ci.
Les antibiotiques :
L’antibiotique de choix pour le traitement de la majorité des infections d’origine dentaire est la Pénicilline.
Les céphalosporines de première génération et l’érythromycine peuvent être prises, leur innocuité semble être établie et ils n’ont pas d’action toxique ni d’effet tératogène.
Les tétracyclines sont à proscrire, car en plus des dyschromies dentaires qu’elles provoquent chez le nouveau-né, elles sont responsables de cataractes et d’anomalies congénitales des membres (2). Elles peuvent également entraîner une dégénérescence graisseuse des cellules hépatiques et une nécrose pancréatique chez la femme gestante (6).
Les anti-inflammatoires :
Une infection s’accompagne toujours d’une inflammation.
Pour lutter contre l’inflammation, le praticien fait appel aux anti-inflammatoires. Toutefois, ces molécules sont à éviter chez la femme enceinte, à savoir les anti-inflammatoires non stéroïdiens ou les anti-inflammatoires stéroïdiens.
Les corticoïdes peuvent entraîner un retard de croissance fœtale, ainsi qu’une éventuelle action sur la maturation pulmonaire et sur certaines régions du cerveau (4). Ils ne sont administrés que lorsque le pronostic vital est mis en jeu ; en cas de choc anaphylactique par exemple (2).
Les anti-inflammatoires non stéroïdiens sont responsables d’une fermeture prématurée du canal artériel provoquant des détresses cardiaques chez le nouveau-né, ils sont à proscrire au cours du 2ème et 3ème trimestre de la grossesse (2,6).
Les antalgiques :
Le principal motif de consultation de la femme en période de gestation est la douleur. Pour y remédier le Paracétamol reste la molécule de choix n’ayant ni effet toxique ni effet tératogène (2,3,6,8).
L’utilisation de l’acide acétyl salicylique est à proscrire car il a été incriminé dans l’augmentation de fentes palatines, la mort intra-utérine et de retard de croissance.
Le dextropropoxyphène est contre-indiqué au cours du premier trimestre et au voisinage du terme à cause de la dépression respiratoire néonatale éventuelle.
Les dérivés codéinés sont à rejeter, compte tenu des effets tératogènes : anomalies cardiaques et fentes palatines qu’ils entraînent.
Le fluor :
La prescription de fluor chez la femme enceinte n’est plus en vogue. Il a été prouvé que le fluor n’a pas d’effet significatif sur la maturation des tissus dentaires du futur enfant. mais peut être utilisé dans le cas d’érosion ou de vomissement (réalisation de gouttière de fluoration par apport topique) (4).
LE MOMENT APPROPRIE POUR INTERVENIR
Devant une femme en âge de procréer, l’interrogatoire doit inclure deux questions supplémentaires et importantes :
1- Etes-vous enceinte ?
2- Vous êtes à quel moment de votre grossesse ?
Avant d’envisager les soins dentaires chez la femme enceinte, l’avis de l’obstétricien est souhaitable afin de mettre le point sur l’état de santé de la femme gestante et de préciser le stade de déroulement de la grossesse. Notre démarche sera conditionnée par ces deux derniers.
La grossesse est classiquement divisée en trois périodes pendant lesquelles les risques seraient différents.
Du 1er au 3ème mois : (2, 3, 4)
Au cours du premier trimestre de grossesse, les effets tératogènes sont maximaux, le risque d’avortement est accru. En effet 75% des avortements surviennent au cours des trois premiers mois.
Seuls les soins d’urgence, à savoir les traitements endodontiques et les extractions, seront envisagés pour enrayer le stress, la douleur et le risque infectieux. De plus, l’hypersialorhée, les nausées et l’irritabilité durant cette période rendent le déroulement des soins dentaires difficile.
Du 4ème au 7ème mois : (2, 4, 5)
C’est le moment propice pour intervenir ; durant cette période, l’organogenèse est terminée et la mère est dans les meilleures conditions. Les traitements envisagés ont pour objet la maîtrise des pathologies infectieuses ou douloureuses, évolutives ou risquant de le devenir.
Toutefois, les soins dentaires multiples ou nécessitant un suivi seront reportés après l’accouchement.
Le 8ème et le 9ème mois :
Durant les deux derniers mois de la grossesse, la femme se trouve gênée par sa corpulence importante, ses mouvements sont limités et le risque d’accouchement s’accroît en raison de l’approche du terme.
Seuls les traitements d’urgence permettant un soulagement seront envisagés. Les séances seront les plus courtes possibles, et se dérouleront en position semi assise (3,5).
THÉRAPEUTIQUE DES PATHOLOGIES BUCCALES EN RAPPORT AVEC LA GROSSESSE
Traitement des lésons muqueuses : (3, 4)
- L’épulis gravidique :
L’épulis disparaît après l’accouchement, son exérèse chirurgicale en cours de grossesse ne sera indiquée que s’il gène à la mastication.
Notre intervention se limitera alors à une motivation à l’hygiène.
- Les lésions parodontales :
En cas de gingivite gravidique, le praticien doit informer la patiente sur l’importance de l’élimination de la plaque bactérienne : moyens et techniques de brossage. Il pourra éventuellement réaliser un détartrage et prescrire des bains de bouche à base de chlorhéxidine à 0.12%.
En cas de lésion parodontale, seul un traitement à minima est réalisé, la thérapeutique parodontale proprement dite est reportée après l’accouchement.
Traitement des lésions dentaires :
Les lésions carieuses :
Dans le but de réduire la charge bactérienne, un nettoyage prophylactique ainsi qu’une étancheification des joints des restaurations défectueuses à l’aide d’un ciment verre ionomère ou d’un composite fluide seront réalisés. Pour appuyer ce geste, les surfaces dentaires seront recouvertes de vernis à la chlorhéxidine (Cervitec®, VIVADENT).
L’application de fluor, par vernis fluoré (Fluoroprotector®, VIVADENT) ou par gouttières de fluoration, évitera l’apparition de nouvelles caries et luttera contre l’hyperesthésie dentaire.
Le curetage de caries sera suivi d’une obturation provisoire au verre ionomère. La pose d’amalgame sera reportée pour après l’accouchement.
En cas d’atteinte pulpaire, la pulpectomie sera réalisée avec mise en place d’un hydroxyde de calcium. Cette obturation canalaire provisoire à l’hydroxyde de calcium apaisera la douleur et maintiendra l’état de désinfection. Le traitement canalaire complet ne se fera qu’en cours du deuxième trimestre ou après l’accouchement.
Les érosions :
Lorsque la patiente consulte pour des érosions, il est judicieux de lui conseiller de réaliser un rinçage de la cavité buccale avec une solution à base de bicarbonate de sodium après les vomissements et d’éviter tout brossage (3, 4).
Des conseils diététiques s’imposent, le régime alimentaire doit être exempt des aliments acides tels le citron, l’orange, la vinaigrette.
Le praticien peut appuyer son geste par la confection de gouttières de fluoration et de protection.
CONCLUSION
La prise en charge de la femme enceinte ne devrait pas différer de celle des autres patientes. Seulement certaines précautions doivent être prises. Pour cela, il faut entrer en contact avec l’obstétricien pour savoir le moment approprié pour intervenir.
Le premier trimestre doit être réservé à faire le bilan clinique. Toute intervention, hormis l’urgence, sera reportée au deuxième trimestre de la grossesse. Les étapes opératoires des soins dentaires conservateurs ou endodontiques sont les mêmes sauf que les radiographies sont réservées aux cas d’indication impérative.
Au cours du troisième trimestre, seul le traitement d’urgence est dispensé.
La prise en charge de la femme enceinte doit se dérouler dans une ambiance où règne la confiance et la compréhension. Ceci n’est rendu possible qu’avec une maîtrise des gestes à réaliser, ceux à éviter, des médications appropriées et celles à proscrire.
RÉFÉRENCES
1- M. SIDQUI, M. LAZRAQ, S. HAMDANI, J. KISSA. Répercussions de l’état gravidique sur les tissus parodontaux (1ère partie). Courr. Dent. 2001, n°14
2- Y. ROCHE. Chirurgie dentaire et patients à risque : évaluation et précautions à prendre en pratique quotidienne. Flammarion Ed. 1996
3- D. MUSTER. Contre-indications et effets indésirables des médicaments utilisés le plus souvent en stomatologie. Encycl. Med. Chir. 1990, 22012K10
4- A. BAUSSER. La femme enceinte au cabinet dentaire. Inf. Dent. 2000, n°38
5- E. L. BREHERET. De l’influence de l’état gravidique dans la pratique odontostomatologique. Inf. Dent. 1975, n°26
6- I. BENYAHYA. La prescription chez la femme enceinte. Courr. Dent. 2001, n°20
7- J. F. GAUDY. Choix de la technique et de la solution analgésique chez la femme enceinte. Clinic Odontol. 1998 ; vol. 19, n°6
8- A. HEINEMANN, B. PERTEL. Aspects particuliers du traitement dentaire chez la femme enceinte. Inf. Dent. 2000, n°38