R. MEKAYSSI , A. REGRAGUI , N. MERZOUK
Service de Prothèse Adjointe
Centre de consultation et de traitement dentaire, CHU Ibn Sina. Rabat
Université Mohamed V
RÉSUMÉ
Les résines à prise retardée sont des matériaux de revêtements souples à court terme. Formés in situ à partir d’un mélange de poudre de polymère et d’un liquide à base d’alcool et de plastifiant. Ces matériaux sont utilisés en prothèse amovible complète pour répartir les charges fonctionnelles de manière homogène sur les tissus supportant la prothèse.
Ces matériaux sont recommandés en cas de résorption osseuse irrégulière, notamment les classes III et IV d’Atwood pour réaliser l’empreinte piézographique, en cas d’empreinte tertiaire, de prothèse immédiate, pour traiter des tissus muqueux lésés, sous-jacents à des prothèses mal ajustées et après chirurgie implantaire ou régénération osseuse guidée.
Malgré l’incorporation d’agents antimicrobiens et antifongiques, les problèmes d’intégrité de surface, de rugosité et de colonisation bactérienne sont considérés comme les principales limites de ces matériaux. Ce qui entraine la récidive de l’inflammation muqueuse. Ces matériaux sont indispensables à l’arsenal thérapeutique des praticiens et assurent le confort des patients qui doivent être contrôlés régulièrement. Cet article se propose de passer en revue de littérature les résines à prise retardée avec leurs indications, leurs avantages et leurs limites en comparant les différents produits disponibles dans le marché.
Mots clés : prothèse amovible complète, résine à prise retardée, conditionneur tissulaire, mise en condition tissulaire.
INTRODUCTION
Les résines acryliques à prise retardée sont utilisées depuis une quarantaine d'années en médecine dentaire. Ces matériaux possèdent des qualités très intéressantes à exploiter, à condition de les mettre en œuvre à bon escient. Ils sont appliqués temporairement au niveau de l’intrados d’une prothèse. Ces matériaux sont mis en place après le mélange d’une poudre (polymère de polyméthacrylate¬ d’éthyle (PEMA) ou d’un copolymère en relation) et d’un liquide constitué d’esters plastifiants et d’éthanol.
En prothèse amovible complète, elles trouvent leur indication majeure dans le cadre de la mise en condition tissulaire, des stomatites prothétiques, la réalisation d'empreinte tertiaire ou piézographique, d’empreinte ambulatoire, le rebasage des prothèses immédiates et pendant la phase de temporisation en cas de réhabilitation implantaire de l’édenté complet. Le traitement peut être réalisé en situation préopératoire, per-opératoire ou post-opératoire en déposant une résine acrylique à prise retardée élastique dans l’intrados prothétique.
Ces résines sont classées en fonction de leur durée d’utilisation selon la norme internationale ISO 10139 - 1 : 2005 (international organisation for standarization, organisation internationale de normalisation), en produits à court terme et produits à long terme (1).
La perte de résilience, la sorption de l'eau, la colonisation bactérienne, le changement de couleur et la perte d'adhérence à la résine de base de la prothèse constituent les principaux problèmes lors de l'utilisation clinique des résines à prise retardée. En conséquence, ces matériaux nécessitent un remplacement régulier à intervalles rapprochés. Malgré ces inconvénients, les résines acryliques à prise retardée sont d'un précieux secours dans l'intégration d’une réhabilitation prothétique amovible complète. Surtout chez les patients qui refusent le port d’une prothèse amovible complète.
DÉFINITION
Les résines à prise retardée sont comme leur nom l’indique des résines polyméthacrylate de méthyle PMMA dont la prise est retardée, contrairement aux résines traditionnelles chémo ou thermopolymérisables. Les résines à prise retardées se composent (2) :
• D’une poudre constituée de micro-billes de polyéthyl méthacrylate et de polyéthylène méthyl méthacrylate de diamètres différents.
• D’un liquide mélange d’alcool éthylique et de plastifiants comprenant différents types de phtalates.
Le diamètre des micro-billes, leur composition, les proportions d’esters, d’alcool éthylique et/ou méthylique varient selon les fabricants. Ces variations expliquent les différences de comportement entre les produits, en particulier au niveau de leurs phases physiques (3).
| Fitt | Viscogel | Coe-Comfort | GC-Soft-Liner | Hydrocast | |
| P O U D R E |
Ethyle de méth-acrylate de méthyle de Pigment blanc | Polyéthyl-méth-acrylate | Polyéthyl-méth-acrylate Undé-cylénate de zinc | Méth-acrylate d’éthyle Peroxyde de benzoyle | Polyéthyl-méth-acrylate |
| L I Q U I D E |
20% éthanol 80% dibutyl phtalate | 5-10% éthanol Butyl-glycolate Butyl-phtalate Dibutyl-phtalate | < 50% méthanol 5-10% éthanol Dibutyl-phtalate Butyl-benzoate | 15% éthanol 80.5% Butyl-glyconate Butyl-phtalate 4.5% Dibutyl-phatalate | < 10% éthanol Butyl-Benzyl-phtalate |
Tableau 1 : Composition des 5 conditionneurs tissulaires les plus utilisés (d'après Chevaux et coll (2000) (3).
CAHIER DE CHARGE DES CONDITIONNEURS TISSULAIRES
Selon Grimonster (1996), le conditionneur tissulaire doit (4) :
• Disposer d’un haut fluage initial pour mouler les tissus en douceur
• Gélifier relativement lentement
• Répartir uniformément les pressions
• Absorber une partie des contraintes occlusales
• Continuer à fluer pour s’adapter aux modifications de forme des tissus.
Pour Chevaux et coll. (2000), un conditionneur tissulaire doit (3) :
• Être biocompatible avec la fibromuqueuse et compatible avec les propriétés physiques des résines thermo polymérisées ;
• Présenter une capacité de fluage importante et durable afin d’accompagner les changements d’état de surface et de volume des tissus en contact avec la prothèse ;
• Être plastique, c'est-à-dire amortir, tel un coussin, les forces masticatoires et retrouver sa forme initiale dès que la force n’agit plus ;
• Être visqueux pour présenter une résistance à la déformation et aussi conserver une épaisseur optimale afin d’assurer une répartition équilibrée des charges ;
• Adhérer aux bases acryliques.
RÉACTION DE PRISE (1,3,5)
Les différentes phases qui caractérisent l’évolution de la consistance du mélange sont représentées dans la figure 1, et ils se déclinent comme suit :
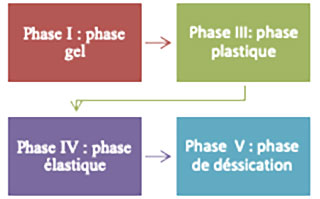 Fig1: Différentes phases de la réaction de prise des résines à prise retardée. Fig1: Différentes phases de la réaction de prise des résines à prise retardée. |
• Phase gel « liquide + visqueuse »
Le mélange des deux composants entraîne la formation d’un liquide (phase liquide). La viscosité de ce liquide augmente au fur et à mesure que l’éthanol et le plastifiant du liquide pénètrent les particules de poudre ce qui entraîne la gélification du mélange. La durée de cette phase est d’environ 2 minutes. Mais le matériau doit être placé dans la prothèse au bout d’une minute.
• Phase « Plastique »
La prothèse sera insérée en bouche durant cette phase. Les pressions exercées par le praticien lors de l’insertion ou bien l’effet des fonctions physiologiques du patient vont modeler la résine à prise retardée. C’est la durée de cette phase qui différencie le plus les différentes marques de résines à prise retardée.
• Phase « élastique »
Après son insertion en bouche, le matériau devient élastique suite à la perte d’éthanol et de plastifiant, et aux phénomènes d’adsorption d’eau. Il ne se déforme plus sous l’effet des contraintes occlusales, il agit en tant que coussin amortisseur.
• Phase « Dessiccation »
Au fil du temps, la résine à prise retardée perd ses qualités élastiques, les esters alcooliques et les plastifiants sont repris par la salive alors que celle-ci et ses composants pénètrent dans la base souple. Cet échange s’accompagne d’un durcissement du matériau et d’une perte de l’intégrité de l’état de surface, qui devient rugueux. Cette rugosité favorise la colonisation bactérienne et entraîne des irritations de la muqueuse. Cette phase de dessiccation peut varier d’1 semaine à 1 mois (6).
PLACE DE LA RÉSINE À PRISE RETARDÉE EN PROTHÈSE AMOVIBLE COMPLÈTE
Au stade préprothétique :
C'est à ce stade que se trouve l'indication majeure des résines acryliques à prise retardée :
La mise en condition tissulaire.
|
|
|
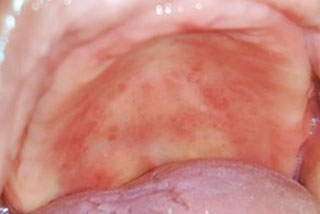 Fig4: Stomatite sous prothétique. Fig4: Stomatite sous prothétique.- |
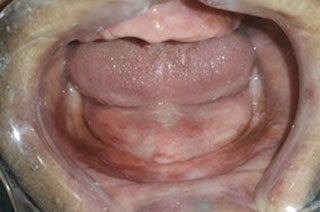 Fig5: Aspect clinique : crête mandibulaire résorbée (Cl III d’Atwood). Fig5: Aspect clinique : crête mandibulaire résorbée (Cl III d’Atwood). |
• Définition :
La mise en condition tissulaire est l’ensemble des procédés destinés à améliorer les structures histologiques, anatomiques et physiologiques de tous les tissus en contact avec la prothèse amovible. C’est un passage progressif d’un état pathologique à un état de santé clinique (5) (Fig2).
• Indications : (5,6,7,8,9)
• D’ordre psychique :
- Difficulté de créer une relation praticien/patient harmonieuse et un climat de confiance réciproque indispensable au succès final.
- Age avancé de l'édenté total interdisant tout apprentissage rapide ou toute intégration organique et psychique immédiate.
- Prothèse actuelle aux dimensions réduites risquant d'entraver la réalisation d'une prothèse plus large qui serait difficilement acceptée par l’édenté.
• D’ordre organique :
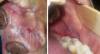
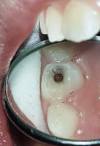
- Traitement des tissus de revêtement hyperhémiés, traumatismes de l'os sous-jacent (Fig3).
- Traitement de blessures profondes réversibles créées par des surextensions mal tolérées, des bords de la prothèse actuelle.
- Traitement des stomatites prothétiques dont l'étiologie est mixte (mécanique et infectieuse), un antifongique pouvant alors être ajouté au produit de mise en condition tissulaire (Fig4).
- Guidage de la cicatrisation muqueuse après une chirurgie pré-prothétique.
• D’ordre prothétique :
- Cas difficiles de résorption de classe III ou IV d'Atwood (10) quand les lignes de réflexion de la muqueuse occupent une situation anormale interdisant toute extension périphérique et toute stabilisation de la prothèse, surtout si une chirurgie d'approfondissement vestibulaire ne peut être réalisée (Fig 5).
- Rétrécissement important de l'espace bio-fonctionnel réservé à la prothèse, du en général à un étalement de la langue et à un développement anormal de la sangle orbiculo-buccinatrice.
- Patients présentant un voile du palais de classe III tombant d’une façon abrupte et interdisant la réalisation d’un joint postérieur (11).
- Existence d'une prothèse défectueuse aux dimensions anormalement réduites mais à laquelle le patient semble particulièrement s’habituer.
Au stade prothétique :
Dans l’empreinte piézographique (10,12) :
En cas de résorption de classe « III ou IV d’Atwood » où l’empreinte piézographique permet d’'augmenter les surfaces prothétiques en contact avec les tissus. Par l’enregistrement de l'activité musculaire et ligamentaire des organes paraprothétiques, en faisant appel à un matériau déformable, inséré en bouche en phase plastique (Fig6).
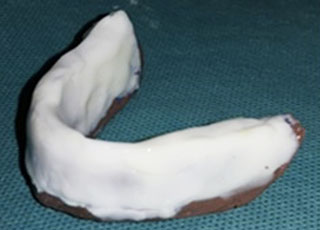 Fig6: Empreinte piézographique au Fitt de Kerr®. Fig6: Empreinte piézographique au Fitt de Kerr®. |
Au stade post-prothétique (13,14,15,16) :
• Mise en condition tissulaire post prothétique : réalisée après l'insertion d’une prothèse complète d'usage.
• Conception d’une prothèse immédiate : Le garnissage de l'intrados de la prothèse avec une résine acrylique à prise retardée au moment de l'insertion permet de limiter le contact douloureux entre la surface d'appui et la base prothétique et donc de supprimer les doléances immédiates et secondaires (Fig7).
• Empreintes tertiaires : l'empreinte de tous les éléments anatomiques et physiologiques en relation avec l'extrados et les dents prothétiques d'une prothèse complète, permet de :
• Favoriser l'intégration organique et psychique du corps étranger constitué par la prothèse.
• Éviter les stases alimentaires dans les cavités jugales ou linguales.
• Améliorer l'esthétique, la phonation et les fonctions de mastication et de déglutition.
• Empreinte anatomo-fonctionnelle ambulatoire, dont les étapes de réalisation sont identiques aux étapes de réalisation de la mise en condition tissulaire, en ajoutant la coulée de l’empreinte dans l’immédiat pour éviter d’éventuelles déformations.
 Fig7: Cas de prothèse immédiate complète. Fig7: Cas de prothèse immédiate complète. |
Temporisation post chirurgicale en prothèse supra implantaire (16) :
Après la pose d’implants, idéalement le patient ne doit pas porter la prothèse amovible complète pendant 10 à 15 jours. Le praticien aménage une base souple en regard du site implanté afin de réduire les forces transmises au niveau des surfaces d’appui et du site implantaire, mais également afin de maintenir les relations occlusales, et de permettre une bonne hygiène. Après, le praticien peut déposer l’évidement de 2 mm minimum en regard des implants, de la résine à prise retardée. Il faut éviter toute sur extension et donc toute blessure. L’absence de tout contact entre la muqueuse supra-implantaire et la résine de base est primordiale pour une bonne ostéo-intégration implantaire.
| Etapes prothétiques | Indications de la résine à prise retardée |
| Stade pré-prothétique | Mise en condition tissulaire |
| Stade prothétique | Empreinte piézographique |
| Stade post prothétique | • Prothèse immédiate • Mise en condition tissulaire post prothétique • Empreinte tertiaire • Empreinte ambulatoire |
| En cas de prothèse supra-implantaire | Phase de temporisation |
Tableau 2 : Récapitulatif des différentes indications des résines à prise retardée.
DISCUSSION
Parmi le grand nombre de résines à prise retardée proposées, cinq d’entre elles sont couramment utilisées :
– Le Coe Comfort®
– Le GC Soft Liner® de GC Dental ;
– Le Fitt® de Kerr
– l’Hydrocast® de Kay See Dental;
– le Visco-Gel® de De Trey.
Plusieurs études ont essayé de comparer ces résines selon leurs propriétés physico-chimiques et selon leurs indications.
Sur le plan clinique, il est nécessaire de connaître de manière précise les limites cliniquement acceptables dans les variations de concentration de poudre pour chaque produit, pour éviter l’altération des propriétés physiques et mécaniques de ces résines et aussi les propriétés de la résine acrylique de la prothèse.
Selon murata et coll (1988), le Coe-soft peut être utilisé avec des concentrations de poudre largement supérieures à celles conseillées par le fabricant par contre le GC Soft-Liner doit être utilisé à des concentrations proches de celle qui est recommandée. Mais pour l'Hydrocast et le Viscogel, les concentrations de poudre peuvent être utilisées à la fois inférieures et supérieures aux doses recommandées.
Selon l’étude de murata et coll (2002) qui avait comme objectif l'évaluation de la fluidité et de la stabilité des conditionneurs commerciaux et leur action sur les propriétés physiques des résines acryliques à l'aide d'un test mécanique dynamique. Cette étude a montré que les blocs de prothèse de 1mm d'épaisseur ne sont pas affectés par les conditionneurs tissulaires. Cependant, les propriétés des éprouvettes de 0,5 mm d’épaisseur ne sont pas affectées par Visco-gel, par contre, les autres conditionneurs tissulaires ont réduit les propriétés de ces éprouvettes, donc, l’effet plastifiant des conditionneurs tissulaires accélérerait le ramollissement de la base de la prothèse avec le temps.
Pour le comportement des résines à prise retardée vis-à-vis des produits aseptisants, l’étude de Ranata CM Rodrignes garcia en 2012 a montré que l’utilisation d’un nettoyant (polident) avec coe-soft n’a pas provoqué de changements significatifs dans la force de liaison et la rugosité de surface ; par contre l’étude de Dayanand Ashok Huddar et coll en 2012 a montré que le traitement du visco-gel par (clinsodent) a provoqué une diminution de la rugosité de surface et la résistance à la traction.
Les résines à prise retardée doivent subir un certain degré d’écoulement plastique pendant 24h à 36h après le mélange pour permettre la cicatrisation des tissus mous et enregistrer la morphologie des tissus mous en question. Cependant, les propriétés que doit posséder un produit pour la mise en condition tissulaire ne sont pas les mêmes que celles d’un matériau d’empreinte fonctionnelle et de rebasage temporaire.
Pour le rebasage temporaire, le matériau doit être élastique, présenter une viscosité suffisante et adhérer à la résine acrylique de la prothèse amovible. Le Fitt® et le GC Soft Liner® présentent des propriétés d’élasticité et de viscosité très importantes qui les destinent plus particulièrement à cet effet.
Pour la réalisation de l’empreinte fonctionnelle , le matériau utilisé doit présenter un bon fluage pour s’adapter étroitement aux tissus mous et à l’intrados , une faible élasticité pour enregistrer les tissu mous en fonction et aussi pour résister à la déformation lors de la désinsertion de l’empreinte, en plus d’une plasticité élevée , une faible viscosité , une stabilité dimensionnelle après la désinsertion de l’empreinte et aussi une compatibilité avec les matériaux de duplication et les produits d’aseptisation prothétique .
Parmi ces matériaux, l’Hydro-cast® présente une élasticité plus faible et une basse viscosité donc un bon fluage ; sa viscosité augmentant fortement après le 1er jour, il peut donc être utilisé pour les empreintes fonctionnelles.
Par ailleurs, le fitt peut être utilisé comme matériau d’empreinte avec une concentration de poudre diminuée pour diminuer les propriétés visco-élastiques de ce matériau.
Visco-gel® et Coe Comfort® présentent une très faible viscosité, donc un fluage très important qui se maintient dans le temps. Ces qualités sont celles que l’on recherche lors d’une mise en condition tissulaire. Aussi le fitt de kerr® peut être utilisé avec des concentrations de poudre largement au-dessus de celle conseillée par le fabricant en le remplaçant tous les 2 jours (avant l’augmentation de sa visco-élasticité) (1,3,17,18,19,20,21,22).
En cas de reflexe nauséeux très sévère, il est recommandé de raccourcir temporairement la partie postérieure de la prothèse maxillaire jusqu’à ce qu’elle ne déclenche plus de réflexe nauséeux. Et de mettre une bandelette de résine à prise retardée de type Soft-Liner® de GC en raison de sa totale absence d’odeur, de son état de surface lisse et de sa tenue, voire sa rigidité et ce en couche mince (23).
Malgré la grande importance des résines à prise retardée dans le domaine prothétique, la présence des limites (la colonisation bactérienne, le vieillissement et la cytotoxicité) nécessite un renouvellement fréquent du matériau :
Vieillissement et colonisation bactérienne
L'environnement buccal constitue un milieu très favorable à la multiplication bactérienne, car il représente une réserve d'éléments nutritifs ; tant disque les conditionneurs tissulaires sont reconnus comme étant très facilement colonisés et infectés par des microorganismes, notamment par une levure : Candida Albicans, parce que l’évaporation de l’eau dans un premier temps et la lixiviation (perte de l’alcool et du plastifiant) engendrent une surface de l’intrados rugueuse et poreuse favorable au développement des microorganismes. La présence de celle-ci sur la surface prothétique est considérée comme étant une des causes majeures dans l'apparition d'inflammation buccale, appelée stomatite, mais des moyens sont disponibles pour y faire face (1,19) (Fig8).
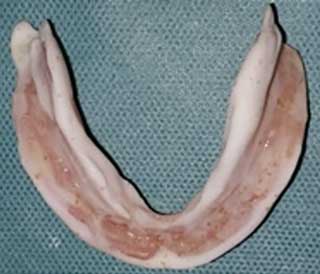 Fig8: Etat de surface du fitt de kerr® montrant le vieillissement du matériau. Fig8: Etat de surface du fitt de kerr® montrant le vieillissement du matériau. |
• Les nettoyants prothétiques et les solutions de trempage
Le nettoyage mécanique dégrade les résines à prise retardée, donc les prothèses doivent être nettoyées par une technique chimique. Ces produits nettoyants se présentent généralement sous forme de tablettes à dissoudre dans une quantité d'eau. Mais la technique de désinfection la plus efficace semble être l’immersion durant 10 min dans une solution à base d’hypochlorite de sodium à 0,5% ; mais l’hypochlorite de sodium peut entrainer la dégradation de la résine acrylique.
• Vernis protecteurs
Peuvent être appliqués sur la résine pour limiter la colonisation bactérienne et aussi la dégradation du matériau.
• La réduction de la porosité de surface
La porosité de surface a deux origines distinctes :
• La première est la perte progressive de certains constituants
• La deuxième est l'incorporation de bulles d'air dans le produit lors du mélange.
Pour limiter l'incorporation d'air lors de la préparation du mélange, deux techniques ont été décrites :
• La préparation du mélange selon Yoeli et coll (24)
Yoeli et coll (1995) proposent de mélanger rapidement dans un godet les quantités de poudre et de liquide telles qu'elles sont recommandées par le fabricant, ensuite, il est conseillé d'étaler le mélange sur un large bloc de papier et d'écraser de manière ferme le matériau à l'aide d'une spatule large. Un mouvement ample de va et vient et une pression suffisante permettrait d'obtenir un mélange homogène sans incorporation d'air.
• La préparation du mélange sous vide (25)
Cette technique a été explorée par Nimmo et coll (1995) qui ont testé la préparation sous-vide du Visco-gel. Ils ont ainsi obtenu par le biais de cette technique un produit dense et moins poreux. La réduction de l'air capturé par le produit a permis d'améliorer sa texture de surface. La comparaison avec un mélange de Visco-gel effectué sous pression atmosphérique a corroboré les constatations de Nimmo et de ses associés.
Cytotoxicité
FITT, Soft-Liner et Visco-gel, présentent une activité cytotoxique in vitro. Leur cytotoxicité est supérieure à celle de la résine acrylique. En effet, un effet indésirable sur les tissus peut être observé en libérant les adoucissants de la surface du conditionneur (phtalates). De plus, il a été montré in vitro que certains esters phtaliques présentaient une activité oestrogénique et une prolifération in vitro de cellules MCF-7 dépendantes des œstrogènes. Par conséquent, de nouveaux composés, tels que le citrate de dibutyle ou le dibutylsébacate, sont utilisés pour remplacer les phtalates toxiques (19).
CONCLUSION
Le comportement des résines acryliques à prise retardée est théoriquement prévisible en fonction de leur composition et de leurs propriétés physiques et mécaniques. Ce qui va permettre au praticien de choisir le conditionneur tissulaire convenable à chaque situation clinique.
Afin d'éviter la colonisation microbienne, qui peut être la source d'inflammation buccale, suite à la perte de l’intégrité de surface et l’apparition de rugosités, au bout de 3 à 4 jours, donc, il est indispensable de procéder au renouvellement régulier de ces matériaux et de faire respecter, d’une part les recommandations d’utilisation clinique par les praticiens, et d’autre part celles d’hygiène et d’entretien prothétiques par les patients.
BIBLIOGRAPHIE
1. Jordana. F, Colat-Parros.J. Produit à court terme pour l’intrados de prothèses amovibles dentaires, dits (résines à prise retardée). EMC_Médecine buccale .2016 ; 11 (5).
2. Hue.O, Berteretche. M_V. Prothèse adjointe complète : la mise en condition tissulaire est-elle toujours d’actualité ? AOS. 2014 ; 268 :24_28
3. Chevaux. M, Nanfi. C, Tossello. A, Perkel. A, Persci-Bardon. C. Les résines à prise retardée : utilisation rationnelle en fonction de leurs propriétés physico-chimique. Cah Proth 2000 ; 111 : 43-52.
4. Grlmonster. J. Les conditionneurs tissulaires et leurs emplois en prothèse adjointe. Composition et propriétés physico-chimiques. AOS.1996, 196 : 581-591.
5. Bagui .M, Fajri.L, El Mohtarime. B, Merzouk.N. La Place de la mise en condition tissulaire en prothèse adjointe totale. AOS. 2016 ;275
6. Dehurtevent .M, Héloire. N, Robberecht. L, Delcambre. T, Santolalla. F -X, Lefèvre .C ; Les matériaux de mise en condition tissulaire : pourquoi et comment les utiliser au quotidien ? Les cahiers de prothèse n° 172 -2015
7. Fajri.L,Benfdil.F ,Abedelkoui .A ,Merzouk.N ; Apport de la mise en condition tissulaire dans l'augmentation de la surface d’appui mandibulaire en prothèse amovible complète : A propos d'un cas clinique ; Web Journal du Dentiste 2016 ; 10 (3) .
8. Emani.E, Kabawat.M, konick.L, Gauthier.G, Grandmont.P, Barbeau.J, la stomatite prothétique : nouvelle perspective . Journal de l’ordre des dentistes du Québec.2013 ; 50 (4).
9. Mírian. G-Bet al. Surface Properties of Temporary Soft Liners Modified by Minimum Inhibitory Concentrations of Antifungals; Brazilian Dental Journal .2017);28(2): 158-164
10. Sikkou K., Abdelkoui A., Merzouk N., Berrada S. Prévenir la résorption osseuse pour une meilleure intégration des réhabilitations amovibles complètes. AOS n° 280 – 2016
11. Schoendorff.R. observation Clinique en prothèse complète. Encyclopédie Médico-chirurgicale 23-325-B-10
12. Mustafa.AZ. Effect of the lingual ledge of neutral zone impression on the retention and stability of mandibular complete denture in elders with atrophied alveolar ridge. Tanta Dental Journal. 2015; 12:111-118.
13. Lejoyeux J., lejoyeux R. Mise en condition en prothèse amovible. Paris : Masson, 1993.
14. Jaudoin.P, Millet .C, Mifsud.S. Empreintes en prothèse complète. Encycl Med CHir odontologie 2006 ;28_800_M_10
15. Sangiuolo R., Mariani P., Michel J.F, Sanchez.M. Les édentations totales bimaxillaires. Formes cliniques thérapeutiques prothétiques. Paris : Julien Prélat, 1980.
16. Hue.O, Berteretche. M_V. Prothèse adjointe complète -réalité clinique et solution thérapeutiques, Paris : Quintessence Internationnal 2003
17. Hashem MI. Advances in Soft Denture Liners: An Update. J Contemp Dent Pract 2015;16(4):314-318.
18. Murata.H, Chimori .H, Hong.G, Hamada. T, Nikawa.H. Compatibility of tissue conditioners and denture cleansers: Influence on surface conditions, Dental Materials Journal .2010; 29(4): 446–453
19. Barbara. A-F, Dominik.B-D, Mariusz.B-D. Recent advances in tissue conditioners for prosthetic treatment: A review. Advances in Clinical and Experimental Medicine 2017;26(4):723–728
20. Anupama. D, Rajendra,B, Veena ,S. Shastry . K. Tissue Conditioners: A Review. Nitte University Journal of Health Science .2014; 4(2).
21. Murata .H, Kazuhito. T, Guang. H, Taizo. H. Effect of tissue conditioners on the dynamic viscoelastic properties of a heat-polymerized denture base. the journal of prosthetic dentistry. 2002.
22. Dayanand. A, Hombesh. B, Sandhyarani, GS, Chandu.G. Effect of Denture Cleanser on Weight, Surface Roughness and Tensile Bond Strength of Two Resilient Denture Liners. The Journal of Contemporary Dental Practice .2012;13(5):607-611
23. Bertrand.C, Hüe.O. Le réflexe nauséeux en prothèse. Les cahiers de prothèse.2002 ;17
24. Yoeli. Z, Penchas. J. Reducing porosity in soft-reline materials. J. Prosthet. Dent., 1995: 325-326
25. Nimmo. A, Fong. B. J, Hoover.C. I, Newbrun. E.Vacuum .treatment of tissue conditioners. J.Prosthet. Dent.1995, 54 (6): 814-817.

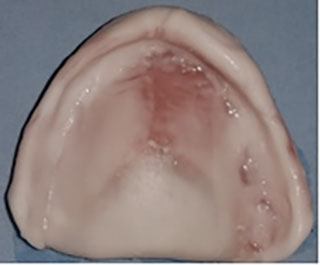 Fig2: Prothèse maxillaire transitoire support de Fitt de Kerr®.
Fig2: Prothèse maxillaire transitoire support de Fitt de Kerr®. Fig3: Hyperplasies fibreuses inflammatoires.
Fig3: Hyperplasies fibreuses inflammatoires.